Zastosowanie propranololu w leczeniu naczyniaka podglosniowego
Transkrypt
Zastosowanie propranololu w leczeniu naczyniaka podglosniowego
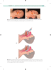
388 KAZU ISTYKA / CASE REPORTS =DVWRVRZDQLHSURSUDQROROXZOHF]HQLXQDF]\QLDNDSRGJïRĂQLRZHJR Propranolol for treatment of subglottic hemangioma $JQLHV]ND.XU]\QDŐ(OĝELHWD+DVVPDQQ3R]QDñVNDŐ-HU]\:öMWRZLF]ő$UWXU%RVVRZVNLő Otolaryngol Pol 2010; 64 (6): 388-391 SUMMARY Subglottic hemangiomas are extremely dangerous due to its location and UDSLGJURZWKGXULQJWKHSUROLIHUDWLYHSKDVH0DQ\GLIIHUHQWWUHDWPHQWVDUH GHVFULEHGEXWWKHVHPHWKRGVDUHVWLOOQRWVDWLVIDFWRU\5HFHQWO\SURSUDQRORO KDVEHHQXVHGDVDQHZRSWLRQLQKHPDQJLRPDWKHUDS\:HGHVFULEHDFDVH RIZHHNLQIDQWZLWKVXEJORWWLFKHPDQJLRPDGLVFRYHUHGGLUHFWODU\QJRVFRS\SUHVHQWHGZLWKG\VSQRHDDQGLQVSLUDWRU\VWULGRU$IWHURUDOSURSUDQRORO DGPLQLVWUDWLRQDOOEDVHOLQHDLUZD\V\PSWRPVKDGUHVROYHGDQGHQGRVFRSLF H[DPLQDWLRQGHPRQVWUDWHGVLJQLğFDQWUHJUHVVLRQRIWKHKHPDQJLRPD:H VXJJHVWWKDWWKHSURSUDQROROVKRXOGEHXVHGDVDğUVWOLQHWUHDWPHQWLQVXEJORWWLFKHPDQJLRPDVLQFKLOGUHQ +DVïDLQGHNVRZHQDF]\QLDNSRGJïRĂQLRZ\SURSUDQRORO Keywords: subglottic hemangioma, propranolol ŅE\3ROVNLH7RZDU]\VWZR2WRU\QRODU\QJRORJöZ ļ&KLUXUJöZ*ïRZ\Lb6]\L Otrzymano/Received: Zaakceptowano do druku/Accepted: Ő.OLQLND2WRODU\QJRORJLL']LHFLÚFHM 8QLZHUV\WHWX0HG\F]QHJRZb%LDï\PVWRNX .LHURZQLNSURIGUKDE(+DVVPDQQ3R]QDñVND ²Klinika Pediatrii, Endokrynologii, Diabetologii ]b3RGRGG]LDïHP.DUGLRORJLL 8QLZHUV\WHWX0HG\F]QHJRZb%LDï\PVWRNX .LHURZQLNGUKDE$%RVVRZVNL Konflikt interesu/Conflicts of interest: $XWRU]\SUDF\QLH]JïDV]DMÈNRQIOLNWXLQWHUHVöZ $GUHVGRNRUHVSRQGHQFML/ Address for correspondence: LPLÚLbQD]ZLVNR Agnieszka Kurzyna DGUHVSRF]WRZ\ .OLQLND2WRODU\QJRORJLL']LHFLÚFHM$0 ul. Waszyngtona 17 %LDï\VWRN WHOID[085-745-08-32 e-mail [email protected] :VWÚS Naczyniaki dziecięce stwierdza się u około 1–2% noworodków. Pojawiają się w ciągu pierwszych tygodni życia, a około 30% przypadków obecnych jest bezpośrednio po porodzie. W pierwszym roku życia, w fazie proliferacyjnej, dochodzi do ich różnie nasilonego wzrostu. W następnym okresie naczyniaki ulegają stopniowej inwolucji [1]. Około 50% tych zmian ulega regresji do 5. roku życia, pozostałe cofają się do około 12. roku życia [2]. Mimo tej korzystnej prognozy w niektórych przypadkach szybki wzrost naczyniaka może zaburzać funkcje życiowe dziecka. Szczególne niebezpieczeństwo związane jest z lokalizacją naczyniaka w okolicy podgłośniowej krtani. Mimo licznych metod leczenia zarówno zachowawczych, jak i operacyjnych, wyniki leczenia nie były zadowalające [3, 4]. Od niedawna w leczeniu naczyniaków stosowany jest również propranolol [3, 5–7]. Opis przypadku Niemowlę w wieku 6 tygodni, płci żeńskiej, urodzone o czasie, z 10 pkt w skali Apgar, z masą urodzeniową 3350 g, zostało przyjęte do Uniwersyteckiego Dziecięcego Szpitala Klinicznego w Białymstoku z powodu nasilających się od kilku dni zaburzeń oddechowych oraz obserwowanej w dniu przyjęcia duszności wdechowo-wydechowej. Od kilku dni dziecko niechętnie przyjmowało pokarm matki. Ponadto od około 3 tygodni obserwowano pojawienie się, a następnie szybki wzrost zmian o charakterze naczyniaków w lewej okolicy przedusznej oraz w obrębie wargi dolnej i brody. Przy przyjęciu do szpitala w badaniu przedmiotowym stwierdzono duszność wdechowo-wydechową, nad polami płucnymi szmer oddechowy pęcherzykowy zaostrzony i furczenia. W badaniach dodatkowych wskaźniki stanu zapalnego były ujemne, natomiast na zdjęciu RTG klatki piersiowej stwierdzono zmniejszenie przejrzystości miąższu płucnego w rzucie II i III międzyżebrza po stronie lewej. Do leczenia włączono antybiotyk, nebulizacje ze steroidów i berodualu. Ze względu na naczyniaki skóry twarzy zwrócono się o konsultację do laryngologa, który stwierdził znaczne powiększenie ślinianki przyusznej lewej zwężające światło przewodu słuchowego zewnętrznego (błona bębenkowa była niewidoczna), rozległy naczyniak obejmujący skórę okolicy przedusznej i małżowinę uszną po tej samej stronie, naczyniak powierzchowny wargi dolnej przechodzący na brodę oraz niewielkie naczyniaki błony śluzowej podniebienia miękkiego i języka. Podczas badania otolaryngologicznego obserwowano objawy duszności wdechowo-wydechowej oraz słyszalny był stridor krtaniowy. Wykonano laryngoskopię bezpośrednią, podczas której stwierdzono w okolicy podgłośniowej gładkie, sine uwypuklenie po stronie lewej, znacznie zwężające światło krtani (ok. 80%) (Ryc. 1). Wykonano również badanie KT z kontrastem, na którym uwidoczniono 2 WROD U \QJRORJLD3ROVNDWRP QU OLV WRSDGJU XG]LHñ KAZUISTYKA / CASE REPORTS Ryc. 2.1DF]\QLDNNUZLRQRĂQ\]ZÚĝDMÈF\ĂZLDWïRRNROLF\ SRGJïRĂQLRZHMNUWDQLļREUD]WRPRJUDğLNRPSXWHURZHM ZbSïDV]F]\ěQLHSRSU]HF]QHM Ryc. 1.1DF]\QLDNSRGJïRĂQLRZ\SU]HGUR]SRF]ÚFLHPOHF]Hnia – obraz endoskopowy Fig. 2.6XEJORWWLFKHPDQJLRPDZLWKDLUZD\REVWUXFWLRQļD[LDO CT scan Fig.1.6XEJORWWLFKHPDQJLRPDEHIRUHWUHDWPHQWļHQGRVFRSLFYLHZ w obrębie tkanek miękkich ściany tylno-bocznej po stronie lewej okolicy podgłośniowej krtani intensywnie wzmacniający się obszar znacznie zwężający światło (w najwęższym miejscu do ok. 1,4 mm) (Ryc. 2 i 3). Ponadto widoczny był nieregularny, dobrze unaczyniony obszar poniżej gruczołu tarczowego (do przodu i na lewo od tchawicy), który dyskretnie modelował światło tchawicy. W obrębie ślinianki przyusznej lewej również obserwowano dobrze wzmacniającą się zmianę, uwypuklającą się na zewnątrz i wchodzącą do dołu zażuchwowego i przestrzeni przygardłowej, o wymiarach 38 x 47 x 40mm. Zaproponowano próbę leczenia propranololem, jako alternatywę interwencji chirurgicznej. Przed podaniem leku przeprowadzono diagnostykę kardiologiczną – rutynowy zapis EKG, 24-godzinne monitorowanie czynności serca metodą Holtera oraz ECHO serca. W poszczególnych badaniach nie stwierdzono istotnych odchyleń od stanu prawidłowego. Już w ciągu kilku pierwszych dni po podaniu propranololu obserwowano ustępowanie stridoru i duszności. Dziecko coraz chętniej zjadało pokarm matki. Naczyniaki na skórze twarzy stały się mniej zaczerwienione, a guz ślinianki bardziej miękki. W 8. dobie leczenia dziecko wypisano do domu w stanie ogólnym dobrym z zaleceniem kontynuacji leczenia zachowawczego. Po 4 tygodniach niemowlę ponownie zgłosiło się do szpitala w celu badania kontrolnego. W laryngoskopii bezpośredniej w okolicy podgłośniowej stwierdzono znacznie mniejszą zmianę niż w badaniu poprzednim. Naczyniak przesłaniał około 20% światła krtani (Ryc. 4). Leczenie propranololem trwa już 4 miesiące, jest w dalszym ciągu kontynuowane i jest dobrze tolerowane przez dziecko. 2 WROD U \QJRORJLD3ROVNDWRP QU OLV WRSDGJU XG]LHñ Ryc. 3.1DF]\QLDNNUZLRQRĂQ\]ZÚĝDMÈF\ĂZLDWïRRNROLF\ SRGJïRĂQLRZHMNUWDQLļREUD]WRPRJUDğLNRPSXWHURZHM ZbSïDV]F]\ěQLHF]RïRZHM Fig. 3.6XEJORWWLFKHPDQJLRPDZLWKDLUZD\REVWUXFWLRQļFRURnal CT scan Omówienie Około 1–2% pacjentów z naczyniakami skóry ma również tego typu zmiany w okolicy podgłośniowej [8]. Szczególnie często naczyniaki krtani współistnieją z naczyniakami zlokalizowanymi w okolicy szyi, żuchwy i brody [9, 10]. Orłow i wsp. [9] stwierdzili, że naczyniaki występujące w 5 okolicach anatomicznych: obie okolice przeduszne, broda, warga dolna i przednia okolica szyi, wiążą się z większym prawdopodobieństwem obecności naczyniaka podgłośniowego. Przy zajęciu 4 lub 5 z tych obszarów, objawowy naczyniak 389 390 KAZU ISTYKA / CASE REPORTS Ryc. 4. Obraz endoskopowy krtani po 4 tygodniach leczenia propranololem Fig. 4.(QGRVFRSLFDSSHDUDQFHRIODU\Q[DIWHUZHHNVRIWUHDWPHQWZLWKSURSUDQRORO dróg oddechowych występował w 63% przypadków z czego 40% wymagało tracheotomii. Naczyniaki krtani i tchawicy wymagają natychmiastowego leczenia, ze względu na zagrażające życiu zwężenie dróg oddechowych. Śmiertelność w przypadkach nieleczonych wynosiła około 50% [11, 12]. Naczyniaki podgłośniowe początkowo mają przebieg bezobjawowy. W około 6.–8. tyg. życia zwykle pojawia się kaszel oraz stridor i duszność [4]. Dolegliwości nasilają się podczas niepokoju, karmienia oraz infekcji dróg oddechowych. Rozpoznanie jest często opóźnione i ma miejsce między 3. a 5. m.ż. [13, 14]. Opiera się ono przede wszystkim na wyniku laryngoskopii bezpośredniej, podczas której stwierdzane jest sinawe, gładkie uwypuklenie [15]. Badanie KT i MRI nie jest konieczne, ale bywa pomocne w określeniu rozległości zmiany i w ocenie dróg oddechowych poniżej zwężenia. Rozpoznanie ułatwia fakt, że u ponad 50% dzieci z naczyniakiem okolicy podgłośniowej występują również tego typu zmiany na skórze, a zwłaszcza w segmencie żuchwowym twarzy [9, 16]. Proponowane dotychczas metody leczenia często były ryzykowne ze względu na liczne działania niepożądane i powikłania. Przy stosowaniu ogólnej sterydoterapii występowały one u ponad 20% pacjentów [8]. Najczęściej dochodziło do rozwoju zespołu Cushinga, nadciśnienia tętniczego, kardiomiopatii przerostowej lub zaburzeń układu odpornościowego [17]. Przy podawaniu sterydów miejscowo do zmiany, konieczna była krótkotrwała intubacja i pobyt dziecka na Oddziale Intensywnej Opieki Medycznej [18]. Interferon a2A nie jest właściwą metodą leczenia u małych dzieci, ze względu na neurotoksyczność tego leku. Podob- nie stosowana ostatnio z powodzeniem Vinkrystyna często musiała być jednak odstawiana ze względu na działania uboczne, a zwłaszcza z powodu neuropatii obwodowej [19]. Ryzykiem leczenia naczyniaków z zastosowaniem lasera CO2 jest podgłośniowe zwężenie krtani, które obserwowano w okresie pooperacyjnym w około 20% przypadków [8]. Od niedawna w leczeniu naczyniaków wykorzystywany jest propranolol. Wpływ tego leku na zahamowanie wzrostu i regresję naczyniaków został odkryty przypadkowo i opisany po raz pierwszy 2008 roku przez Léauté-Labreze i wsp [20]. Propranolol zastosowano u dziecka z naczyniakiem nosa z powodu kardiomiopatii przerostowej, która była następstwem długotrwałej steroidoterapi. Już po krótkim okresie leczenia zauważono inwolucję naczyniaka. Po doniesieniach Léauté-Labreze i wsp. opisywanych jest coraz więcej przypadków naczyniaków leczonych z powodzeniem b-blokerem. Denoyelle i wsp. [3] pierwsi zastosowali z powodzeniem propranolol w leczeniu naczyniaków krtani. W ostatnim okresie opisano kolejne przypadki pomyślnych wyników leczenia naczyniaków krtani b-blokerem [5-7]. W żadnym z opisanych przypadków nie obserwowano powikłań po leczeniu propranololem, ale nie znaczy to, że terapia ta jest pozbawiona ryzyka. Najpoważniejszym działaniem ubocznym tego leku jest: bradykardia, hipotensja, hipoglikemia, skurcz oskrzeli, zwłaszcza u kilkutygodniowych niemowląt [5, 21]. Z tego powodu niezbędna jest ocena kardiologiczna przed rozpoczęciem leczenia, a terapia powinna być rozpoczynana w warunkach hospitalizacji w celu monitorowania podstawowych czynności życiowych. Dokładny mechanizm działania propranololu na naczyniaki jest niejasny. Bierze się pod uwagę jego wpływ na skurcz naczyń, o czym świadczy szybka zmiana zabarwienia zmiany i spadek jej napięcia. Uważa się również, że propranolol wpływa na zmniejszenie produkcji czynników pobudzających angiogenezę (czynnika wzrostu śródbłonka naczyń [VEGF], zasadowego czynnika wzrostu fibroblastów [bFGF]) oraz na indukcję apoptozy komórek śródbłonka, co tłumaczy nie tylko zahamowanie wzrostu, ale również trwałą regresję zmiany [20]. Uważa się, że leczenie to powinno być kontynuowane przez pierwszy rok życia, czyli do okresu zakończenia fazy proliferacyjnej. Stosowane od niedawna leczenie naczyniaków propranololem ma wiele zalet. Jest to przede wszystkim metoda nieinwazyjna, dająca szybki efekt, pozwalająca uniknąć przedłużonej sterydoterapii, manipulacji w obrębie tkanek okolicy podgłośniowej, przedłużonej intubacji oraz tracheotomii. Zaletą leczenia propranololem jest również niewielki odsetek powikłań oraz niskie koszty terapii. 2 WROD U \QJRORJLD3ROVNDWRP QU OLV WRSDGJU XG]LHñ KAZUISTYKA / CASE REPORTS Wnioski 10. Haggstrom AN, Lammer EJ, Schneider RA, Marcucio R, Frieden IJ. Patterns of infantile hemangiomas: New clues Opisany przypadek jak również przedstawiane w piśmiennictwie wyniki leczenia naczyniaków sugerują, że propranolol powinien być brany pod uwagę jako lek I rzutu w leczeniu naczyniaków podgłośniowych krtani u dzieci. 11. Rahbar R, Nicollas R, Roger G. Triglia JM, Garabedian EN, 3,¥0,(11,&7:2 12. Phung TL, Hochman M, Mihm MC. Current knowledge to hemangioma pathogenesis and embryonic facial development. Pediatrics. 2006; 117: 698–703. McGill TJ, Healy GB. The biology and management of subglottic hemangioma: past, present, future. Laryngoscope. 2004; 114(11): 1880–1891. 1. Werner JA, Dünne AA, Folz BJ, Rochels R, Ramaswamy A, of the pathogenesis of infantile hemangiomas. Arch Facial Lippert BM. Current concepts in the classification, diagno- Plast Surg. 2005; 7: 319–321. sis and treatment of hemangiomas and vascular malfor- 13. Shikhani AH, Jones MM, March, BR, Holliday MJ. Infantile mations of the head and neck. Eur Arch Otorhinolaryngol. subglottic hemangiomas. An update, Ann Otol Rhinol La- 2001; 258: 141–149. 2. 3. 14. Chatrath P, Black M, Jani P, Albert DM, Bailey CM. A re- sions; clinical application of a new classification. J Pediatr view of the current management of infantile subglottic ha- Surg. 1983; 18: 894–900. emangioma, including a comparison of CO2 laser therapy Denoyelle F, Leboulanger N, Enjolras O, Harris R, Roger G, versus tracheostomy. Int J Pediatr Otorhinolaryngol 2002; Garabedian EN. Role of Propranolol in the therapeutic strategy of infantile laryngotracheal hemangioma. Int J Pediatr 4. Otorhinolaryngol. 2009; 73: 1168–1172. gement of congenital subglottic hemangioma. J Otolaryngol. 1999; 28: 223–228. (6): 509–512. 6. 8. tic haemangioma. Arch Dis Child 1997; 76: 458–459. 17. George ME, Sharma V, Jacobson J, Simon S, Nopper AJ. as the sole treatment for infantile airway hemangiomas. Int Adverse effects of systemic glucocorticosteroid therapy in J Pediatr Otorhinolaryngol. 2010; 74: 323–325. infants with hemangiomas. Arch Dermatol. 2004; 140: Jephson ChG, Manunza F, Syed S, Mills NA, Harper J, Har- 963–969. tley BEJ. Successful treatment of isolated subglottic hae- 18. Miehlke A, Chilla R, Vollrath M. Cryosurgery and laser sur- mangioma with propranolol alone. Int J Pediatr Otorhinola- gery as a therapy of malignant and benign laryngeal processes. ORL J Otorhinolaryngol Relat Spec.1979; 41: 273–287. Buckmiller L, Dyamenahalli U, Richter GT. Propranolol for 19. Enjolras O, Breviere GM, Roger G, Tovi M, Pellegrino B, Va- airway hemangiomas: case report of novel treatment. La- rotti E i wsp. Vincristine treatment for function and life- ryngoscope. 2009; 119: 2051–2054. -threatening infantile hemangioma. Arch Pediatr. 2004; Sie KC, McGill T, Healy GB. Subglottic hemangioma: ten 11: 99–107. years’ experience with the carbon dioxide laser. Ann Otol Rhinol Laryngol. 1994; 103: 167–72. 9. 16. Sherrigton CA, Sim DK, Freezer NJ, Robertson CF. Subglot- Maturo S, Hartnick Ch. Initial experience using propranolol ryngol. 2009; 73: 1821–1823. 7. 64: 143–157. 15. Hughes CA, Rezaee A, Ludemann JP, Holinger LD. Mana- Pransky SM, Canto C. Management of Subglottic Hemangioma. Curr Opin. Otolaryngol Head Neck Surg. 2004; 12 5. ryngol. 1986; 95: 336–347. Finn MC, Glowacki J, Mulliken JB. Congenital vascular le- Orlow SJ, Isakoff MS, Blei F. Increased risk of symptomatic 20. Léauté-Labr ze C, Dumas de la Roque E, Hubiche T, Boralevi F, Thambo JB, Taieb A. Propranolol for severe haemangiomas of infancy. N Engl J Med. 2008; 358: 2649–2651. hemangiomas of the airway in association with cutaneous 21. Zimmermann AP, Wiegand S, Werner JA, Eivazi B. Propra- hemangiomas in a „beard” distribution. J Pediatr. 1997; nolol therapy for infantile hemangiomas: Review of the lite- 131: 643–646. rature. Int J Pediatr Otorhinolaryngol. 2010; 74: 338–342. 2 WROD U \QJRORJLD3ROVNDWRP QU OLV WRSDGJU XG]LHñ 391