CHIRURGIA NARZąDóW RUCHU ORTOPEDIA POLSKA
Transkrypt
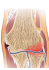
CHIRURGIA NARZąDóW RUCHU ORTOPEDIA POLSKA
C hir . N arzadow R uchu O rtop . P ol ., 2014; 79 ISSN 0009-479X DWUMIESIĘCZNIK Oficjalny Organ Polskiego Towarzystwa Ortopedycznego i Traumatologicznego The Official Journal of the Polish Orthopaedics and Traumatology Society 4/2014 Chirurgia Narządów Ruchu I O rtopedia P olska Polish Orthopaedics and Traumatology Chirurgia O rganorum Motus et O rthopaedia P olonica Acta Societatis O rthopaedicae Polonicae POLSKIE TOWARZYSTWO ORTOPEDYCZNE I TRAUMATOLOGICZNE POLISH SOCIETY OF ORTHOPAEDICS AND TRAUMATOLOGY Zarząd Główny / Head Council Prezes / President: prof. dr hab. n. med. DAMIAN KUSZ I Wiceprezes / 1st Vice-president: prof. dr hab. n. med. ANDRZEJ BOHATYREWICZ II Wiceprezes / 2nd Vice-president: prof. dr hab. n. med. LESZEK ROMANOWSKI CHIRURGIA NARZĄDÓW RUCHU I ORTOPEDIA POLSKA POLISH ORTHOPAEDICS AND TRAUMATOLOGY Chirurgia Narządów Ruchu i Ortopedia Polska jest organem Polskiego Towarzystwa Ortopedycznego i Traumatologicznego publikującym oryginalne prace kliniczne i doświadczalne z zakresu ortopedii, traumatologii i rehabilitacji narządu ruchu. Czasopismo publikuje także opisy przypadków kazuistycznych, technik leczenia operacyjnego, postępowania nieoperacyjnego oraz prace dotyczące zaopatrzenia ortopedycznego i działalności Towarzystwa. W czasopiśmie zamieszczane są również recenzje książek, sprawozdania z międzynarodowych zjazdów, kongresów i szkoleń. Surgery of the Motor Systems and Polish Orthopaedics is the official journal of the Polish Society of Orthopaedics and Traumatology. It publishes original research articles, clinical reviews, research reports and state-of-the-art reviews related to the area of orthopedics, rehabilitation and advances in patient care. It promotes information exchange among specialists in orthopedics, neurosurgery, and rehabilitation. The journal includes book reviews and announcements of international congresses, meetings and workshops relevant to orthopedic conditions and their treatment, operative techniques and methods, non-operative approach to patients with motor impairment. It promotes a multidisciplinary approach to the pathologic conditions of the motor system, in order to optimize quality of treatment and patient’s life standards. Redaktor naczelny / Editor-in-Chief and Chairman Board of Editors: ANDRZEJ NOWAKOWSKI Zastępca redaktora naczelnego / Vice Editor-in-Chief: JAROSŁAW CZUBAK Sekretarz redakcji / Secretary: ŁUKASZ KUBASZEWSKI Redaktor Honorowy / Honorary Editor: LESŁAW ŁABAZIEWICZ KOMITET REDAKCYJNY / EDITORIAL BOARD AEBI M. – Bern BIELAWSKI J. – Lubin BIELECKI A. – Rzeszów BOHATYREWICZ A. – Szczecin CHOPIN D. – Berck-sur-Mer CHROBOK J. – Prague DESZCZYŃSKI J. – Warszawa DRAGAN Sz. – Wrocław DUTKA J. – Kraków DWORAK L. – Poznań FABIŚ J. – Łódź FABRIS D. – Padova GAWLIKOWSKI J. – Gdańsk GAŹDŹIK T. Sz. – Sosnowiec GUSTA A. – Szczecin HARAMATI N. – Nowy Jork HIRAJZUMI Y. – Tokyo HVID I. – Arhus JANKOWSKI R. – Poznań JÓŹWIAK M. – Poznań KACZMARCZYK J. – Poznań KARPIŃSKI M. – Hull KIWERSKI J. – Konstancin KOCZY B. – Piekary Śląskie KOŁBAN M. – Szczecin KOWALCZEWSKI J. – Warszawa KOTWICKI T. – Poznań KRBEC M. – Praga KRÖDEL A. – Essen KRUCZYŃSKI J. – Bydgoszcz KUSZ D. J. – Katowice KWIATKOWSKI K. – Warszawa ŁOKIETEK W. – Brussels ŁUKAWSKI S. – Otwock MAŁDYK P. – Warszawa MANIKOWSKI W. – Poznań MARCZYŃSKI W. – Warszawa MARGULIES Y. – New York MAZUREK T. – Gdańsk MAZURKIEWICZ S. – Gdańsk MAZURKIEWICZ T. – Lublin MODRZEWSKI K. – Lublin MOLSKI M. – Warszawa NAWROT P. – Poznań NIEDŹWIECKI T. – Olsztyn NIEDŹWIEDZKI T. – Kraków NOWAK R. – Katowice POMIANOWSKI S. – Otwock RADEK A. – Łódź RAMOTOWSKI W. – Warszawa Chir. Narzadow Ruchu Ortop. Pol., 2014; 79 DWUMIESIĘCZNIK, 4/2014 ISSN0009-479X Copyright © Polskie Towarzystwo Ortopedyczne i Traumatologiczne, Poznań 2014. All rights reserved Adres: Redakcja Chirurgii Narządów Ruchu i Ortopedii Polskiej ul. 28 Czerwca 1956 nr 135, 61-545 Poznań RĄPAŁA K. – Otwock ROMANOWSKI L. – Poznań RUSZKOWSKI K. – Poznań SAMBORSKI W. – Poznań SCHLENZKA D. – Helsinki SERAFIN J. – Warszawa SKOWROŃSKI J. – Białystok SŁOWIŃSKI K. – Poznań SMOCZYŃSKI A. – Gdańsk SNELA S. – Rzeszów STRZYŻEWSKI W. – Poznań SYNDER M. – Łódź SZULC A. – Poznań TROJANOWSKI T. – Lublin TRZASKA T. – Poznań WALL A. – Wrocław WIDUCHOWSKI J. – Piekary Śląskie WIERUSZ-KOZŁOWSKA M. – Poznań WINGSTRAND H. – Lund WÓJCIK A. – Cambridge ZARZYCKI D. – Zakopane ZWIERZCHOWSKI H. – Łódź ŻOŁYŃSKI K. – Łódź ŻYLUK A. – Szczecin ISSN 0009-479X Chir. Narzadow Ruchu Ortop. Pol., 2014; 79 Spis treści PRACE ORYGINALNE 167 Kończyna górna i obręcz barkowa Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion Złamanie główki i szyjki kości promieniowej u dorosłych leczonych przezskórną osteosyntezą i wczesnym ruchem Jarosław Strychar, Tomasz Mitek, Łukasz Nagraba, Adam Bronikowski, Jarosław Deszczyński, Artur Stolarczyk PRACE POGLĄDOWE 174 Rozwój chirurgii ścięgien zginaczy palców ręki w Katedrze i Klinice Ortopedii i Traumatologii Narządu Ruchu Gdańskiego Uniwersytetu Medycznego The development of the flexor tendon surgery of the hand in Ortopaedic Department of Medical University of Gdańsk Tomasz Mazurek PRACE ORYGINALNE 180 Kończyna dolna i obręcz biodrowa Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej z dostępu bocznego przez staw międzywyrostkowy w porównaniu do dyscektromii klasycznej Evaluation of the efficacy of treatment of patients with disc herniation at L5 / S1 motion segment with transfacet endoscopic discectomy compared to classical discectomy Łukasz Kubaszewski, Andrzej Nowakowski, Jacek Kaczmarczyk 186 Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego – na podstawie wieloletnich obserwacji Indications, difficulties and complications in resurfacing arthroplasty of the hip – based on long time of observations Andrzej Atras, Andrzej Bednarek 192 Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury w zespole bólowym przedniego przedziału kolana po endoprotezoplastyce całkowitej Revision implantation of the patellar component – effectiveness of the procedure in patients with anterior knee pain after total knee replacement Filip Dąbrowski, Andrzej Górecki, Piotr Pędzisz, Paweł Małdyk OPIS PRZYPADKU 198 Zastosowanie metody LARS do jednoczasowej rekonstrukcji kompleksu tylno-bocznego i rewizji ACL stawu kolanowego – opis przypadku The use of LARS method for single-stage posterolateral complex reconstruction and ACL revision surgery – case report Arkadiusz Bielecki, Jędrzej Płocki, Dominik Pikuła, Ireneusz Kotela 202 Surgical strategy in intra-pelvic cup migration during total hip arthroplasty Strategia postępowania chirurgicznego w przypadku migracja panewki po totalnej artroplastyce biodra Andrzej Pozowski, Michał Rutkowski, Mateusz Kowal, Marek Tradecki PRACE POGLĄDOWE 206 Tendinopatia więzadła rzepki – przegląd piśmiennictwa Patellar tendinopathy –review of literature Jakub Naczk, Jacek Kruczyński © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Nr 6/2014 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology Prace zamieszczane w Chirurgii Narządów Ruchu i Ortopedii Polskiej / Polish Orthopaedics and Traumatology obejmują wiedzę z zakresu ortopedii i traumatologii narządu ruchu ujęte tematycznie w XIII działach: I Kończyna górna i obręcz barkowa II Kręgosłup i klatka piersiowa III Kończyna dolna i obręcz biodrowa IV Onkologia ortopedyczna V Choroby układowe i metaboliczne narządu ruchu VI Choroby narządu ruchu na tle zapalnym VII Traumatologia narządu ruchu VIII Obrażenia narządu ruchu w sporcie IX Zaopatrzenie ortopedyczne i protezowanie X Ortopedia dziecięca XI Choroby narządu ruchu w praktyce lekarza rodzinnego XII Prace historyczne (dzieje ortopedii, traumatologii i rehabilitacji) XIII Dysertacje naukowe Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 ISSN 0009-479X PRACE ORYGINALNE Kończyna górna i obręcz barkowa Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion Złamanie główki i szyjki kości promieniowej u dorosłych leczonych przezskórną osteosyntezą i wczesnym ruchem Jarosław Strychar1, Tomasz Mitek1, Łukasz Nagraba1, Adam Bronikowski1, Jarosław Deszczyński1, Artur Stolarczyk1,2 1 2 Orthopaedics and Rehabilitation Department II Medical Faculty Medical University of Warsaw Department of Clinical Rehabilitation II Medical Faculty Medical University of Warsaw Abstract Introduction: Radial head and neck fractures are the most common fractures of the elbow. The treatment of complex fractures in this anatomical region remains a challenge for the orthopedic surgeon. We report a technique for closed reduction and antegrade stabilization by K-wires of displaced radial head and neck fractures in adults. Method and material: Sixteen patients with isolated Mason type II or type III fractures were operated by minimally invasive percutaneous osteosynthesis. All these patients had been followed-up for 12 weeks. Patients were evaluated for pain, motion, radiological and EMG findings. Results: In all cases acceptable radiographic reduction, bone union after 12 weeks was reached. At the end of observation period ten patients had excellent results, five patients had good results and one patient had a fairly-good result according to MEPS. Also DASH result improvements at 6 and 12 weeks were statistically significant. EMG evaluation showed increase in muscle electromyographic activity of the operated elbows as an early postoperative rehabilitation proceeded. Conclusions: We concluded that minimally invasive percutaneous osteosynthesis is a good alternative method of operative treatment of radial head and neck fractures in adults. This operative procedure allows rehabilitation with early motion of the elbow, and thereby optimize the functional results of these potentially devastating injures. Keywords: radial head, radial neck, minimally invasive 26 technique, percutaneous osteosynthesis, functional outcome Author’s address: Tomasz Mitek, Orthopaedics and Rehabilitation Department II Medical Faculty Medical University of Warsaw, ul. Kondratowicza 8, 03-242 Warszawa, Poland e-mail: [email protected], tel: +48223265854 © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 167 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 J. Strychar et al. Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion Introduction Fractures of the radial head and neck are complex bony lesions of the cancellous bone with associated capsular and ligamentous tears [1]. The Mason classification is the most referenced classification system for fractures of the radial head and neck [2], his classification system has been subsequently modified by Broberg and Morrey to better delineate the parameters that differentiate one particular “type” from another, then by Johnston where a type IV fracture was added to the system to account for fractures that are part of a elbow dislocation, and then by Hotchkiss to try to use the classification system to direct treatment of these fractures [3-5]. Regardless of the fracture type, the goals of treatment are to restore elbow stability, preserve elbow motion, and maintain the relative length of the radius. When faced with more complicated comminuted fracture pattern, one enters a gray area in which clinical decision making depends on factors unique to each patient [6]. The approach in these cases in adult patients consists of either conservative management, open reduction and internal fixation (ORIF), excision of the radial head, or radial head arthroplasty [7, 8]. The closed intramedullary pinning is used often for the reduction and fixation of displaced radial neck fractures in children [9]. We describe the minimally invasive technique of closed reduction and internal fixation with an intramedullary wire being introduced from the distal part of the radius and projected upwards in order to allow reduction by rotation of the proximal part of bent wire. We used this method of operative treatment of the radial head and neck fractures in adult patients. We decided to utilize this technique because the inter-osseous membrane will buffer less energy in the presence of the radial head, and thus less shear force will create pain along the forearm and less disturbances at the distal radioulnar joint [10]. By doing so, we do not perform any surgical “open” activity at the elbow joint what allows the patient to begin early rehabilitation. Materials and methods Study group From September 2009 to March 2012 twenty consecutive patients with Mason type II or III fractures of radial head and neck were qualified for percutaneous osteosynthesis by K-wires and early mobilization after operation in our department. All surgical procedures in the study were performed by one consultant orthopedic surgeon with an assistance of a resident. Five subjects, were diagnosed with isolated radial neck fractures having mechanical block to elbow motion, nine patients with Mason type II fracture and two patients with Mason type III fracture. It has to be mentioned that in four patients operated at the time of the study we had to switch to open reduction and internal fixation intraoperatively due to lack of stability of initial K-wires osteosynthesis. Those cases were not included in the analysis. All Mason type I fractures without block to motion were treated conservatively. We did not include in our record patients with Mason type III or IV fractures with dislocated bone fragments in the elbow joint. In those cases radial head replacement or alloplasty operations were performed. In our record 11 males and five females were included to the study, with mean age 36 years (21-63 years). Four patients had injuries in left upper limbs and 12 in right. Three patients were injured in motor vehicle accidents or falling on an outstretched hand, two concomitant coronoid fractures where diagnosed with a small bony fragment in the study group. The mean time from the injury to the surgery was 2,4 days, ranged 0-6 days. Surgical technique All the patients were operated under general or brachial plexus block anesthesia, in bloodless operative field and with fluoroscopy. In the first place closed reduction technique was performed by achieving elbow flexion to 90’ with maximal supination followed by digital pressure applied to the lateral aspect of the proximal fragment while the forearm is rotated gradually into full pronation. The radial head or neck fracture was stabilized by passing distally an intramedullary one or two K-wires from the radial styloid proximally into the radial head and then by performing the “joystick technique” the fragments were reduced into the right position (Fig 1). An intra-operative radiographs were performed to confirm satisfactory bone fragments reduction and no mechanical block during full flexion and extension range of motion of the operated elbow (Fig 2). Examination under anesthesia is absolutely essential in evaluating elbow and forearm stability and range of motion after operation. In most cases no immobilization where needed after operation. Only three patients who complained of insufferable elbow pain had plaster immobilization for 3 days. Rehabilitation procedure Patients commenced flexion and extension exercises with a full arc of motion from the 1st day after the surgery. For the first 2 weeks they performed passive and active-assisted exercises at our Rehabilitation Unit. Pronation-supination arm exercises where not recommended at the time of physiotherapy. Utilizing the elbow for light functional tasks was encouraged. K-wires were left in place until 5-6 weeks after the surgery. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 168 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 J. Strychar et al. Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion A B C D Fig. 1. Radial Neck and head fracture – X-ray (A) and CT-scan (B). The same patient 6 weeks after operation – (C), (D). The next 3-4 weeks, before K-wires removal, active elbow flexion-extension exercises and active-assisted arm pronation-supination exercises were continued. After K-wires removal, physiotherapy was performed and PNF technique exercises (Proprioceptive Neuromuscular Facilitation) were added. Heavy loading activities were not allowed for the first 3 months and then gradually introduced, based on performance during strength and endurance evaluation. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 169 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 J. Strychar et al. Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion A B D C E F G H Fig. 2. Multifragmental radial neck and head fracture – X-ray (A) and CT-scans (B), (C). (D) – intraoperative X-ray control. The reposition of the fracture was not acceptable – corrected through “joysticking” technique (E, F). (G, H) – the same patient 7 days after operation, good radiological reposition result and clinically full functional arc of elbow movement © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 170 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 J. Strychar et al. Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion Evaluation Clinical, radiological and electromyographical examinations were performed specifically for this study by the authors. All patients had 3 months follow-up at 1 week, 6 weeks and 12 weeks postoperatively. At each follow – up visit regular anteroposterior and lateral x-rays were performed. A functional score was collected in the form of Mayo Elbow Performance Score (MEPS) and the Disabilities of the Arm, Shoulder and Hand (DASH) Score. For evaluation of electromyographic changes in biceps and triceps brachii muscles the EMG unit (Neuro Trac ETS apparatus, Verity Medical Ltd., Hampshire, England) was used. Due to the elbow pain only eight patients agreed to be examined by EMG 1 week after the operation. At next two follow-up visits all the patients agreed for the control EMG examination. Electromyographic activity was measured in biceps brachii and triceps brachii muscles using surface electromyography (sEMG) according to SENIAM (Surface ElectroMyoGraphy for the Non-Invasive Assessment of Muscles) standards. For biceps brachii muscle evaluation, the electric potential measurements were taken in seated position with elbow joint flexed at 90° and forearm supination. Signaling electrodes were placed in the line between acromion and the distal 1/3 of cubital fossa. The reference electrode was placed over radial styloid process. 20 mm signaling electrodes were placed within 20 mm distance. For triceps brachii muscle evaluation, the electric potential measurements were taken in seated position with shoulder joint abducted at 90°, elbow joint flexed at 90° and neutral position of forearm. Signaling electrodes were placed approximately 40 mm proximally from the line connecting the posterior border of acromion and olecranon in the half of the distance between these structures. The reference electrode was placed over radial styloid process. Both biceps and triceps brachii measurements were taken during an isometric contraction of the muscle against submaximal resistance. The final outcome was an arithmetical average calculated on basis of three consecutive measurements. The acquired data was statistically analyzed using Fisher’s exact test for MEPS score, Friedman’s variation analysis and The Wilcoxon Matched-Pairs Signed-Ranks Test for DASH score, Mann-Whitney U test and Friedman’s variation analysis for EMG evaluation and comparison between measurements at different time points. Results Clinical outcomes There was no wound infection, nerve injury, increased valgus or varus deformity of the elbow observed. After 12 weeks observation acceptable radiographic reduction was achieved, in which angulation was less than 15° and displacement was less than 2 mm,. In all cases bone union was present at 12 weeks postoperatively. The clinical results according to MEPS were improving gradually regarding the baseline follow-up. Tab 1. Ten patients had excellent results, five patients had a good results and one patient had a fairly-good result. Eleven patients had complete pain relief. In four patients mild elbow pain occurred after daily activities. None of patients reported wrist pain. Moderate elbow instability was observed in one patient. In course of the rehabilitation period we found statistically significant (p<0,01) improvement in pain, range of motion and function subscales of MEPS at the 1st and 12th week. In the Disabilities of the Arm, Shoulder and Hand (DASH) [11]. Score patients showed a significant disability in the first post operational week (mean DASH score = 71, range 64 – 100) which improved to 29 (range 23 – 47) at 6 weeks and reached 3 (range 0 – 16) in 12 weeks after closed reduction and internal fixation. DASH result improvements at 6 and 12 weeks were statistically significant at the level of p = 0,0004 in Wilcoxon pair analysis. EMG outcomes EMG evaluation showed significant decrease in muscle electromyographic activity of the operated elbows (mean 114,43 μV for biceps brachii and 139,5 μV for ttriceps brachii) in the 1st week after the operation in comparison to the healthy limb elbows (mean 439,81 μV for biceps and 507,375 μV for triceps). At 6 weeks post-op. biceps brachii muscle electric potential reached mean value of 279,31 μV with triceps mean potentials of 239,56 μV in operated limb and 424,56 μV and 485,625 μV respectively in the healthy one, but the difference still remained statistically significant until the 3rd measurement at 12 weeks after the operation. Analysis of EMG evaluated motor unit activity in biceps and triceps brachii at 1,6 and 12 weeks after the operation show statistically significant improvement at each of mentioned time points. Discussion In recent years an open reduction and internal fixation has become widely accepted approach to Mason type II fractures [12, 13]. However some studies suggest that operative treatment has no major advantages over conservative therapy. In Lindenhovius et al. study mean MEPS score was 89 points (nine excellent, four good, two fair, and one poor) as evaluated in a long term observation (mean 22 years) after plate and screws fixation of isolated, Mason type II fracture without elbow dislocation [14]. The © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 171 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 J. Strychar et al. Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion authors underline that the outcomes are comparable to the ones achieved by conservative means in prior investigations [15, 16]. Frankle et al. published results of ORIF and radial head replacement for Mason type III radial head fracture [17]. They reported average Mayo Performance Score 77,5 points after mean follow up of 18 months. Authors did not however compare the results of those two procedures. In our study mean MEPS score was 71 points as soon as 12 weeks after the operation. In the study of Lindenhovius authors analyzed similar group of patients as in ours – Mason type 2 fractures not associated with dislocation or other fractures of the elbow or forearm. The long term outcome at an average of 22 years after ORIF surgery according to Mayo Elbow Performance Score Index was 89 points (range, 55 – 100). In case of type III Mason fractures, there are different treatment options mentioned in the literature: reconstruction techniques, radial head removal or radial head replacement [18]. Radial head removal, described by Mason as a successful procedure in his early papers is still reported in some more recent studies [19, 2}. There is however increasing criticism towards this treatment option. Some authors rise issues of elbow instability as well as radial shortening and loss of muscle strength [20]. Joint replacement is recognized as a treatment of choice in cases of complex fracture of radial head as well as concomitant ulnar collateral ligament rupture or type II or III coronoid fracture [21, 22}. Ring et al. conducted a study to evaluate the functional results of ORIF treatment of radial head fractures and concluded that it should by recommended to replace the radial head in patients with comminuted fractures with more than three fragments rather than repair it [23]. It should, however not be forgotten that radial head arthroplasty can be associated with some complications such as heterotopic ossification, loss of strength and range of motion, nerve injury and pain syndrome [24]. Closed reduction and internal fixation is a rarely mentioned procedure in the literature concerning radial head and neck fractures in adults. We only found one such study evaluating only small number of patients. Keller described results of six cases of radial neck fracture (Mason I-III) K-wire fixation [25]. At an average 9 months after the operation, there was radiographic union in all cases except one, in which primary articular surface angulation was about 90°. Authors described restoration of full range of motion in four patients and deficits of less than 20° in any of the ranges in two cases. All evaluated joints were free from heterotopic ossification. It is useful to remember that the aim of elbow stiffness treatment, conservative or surgical, is to re-establish at least a range of motion between 30°- 130° in flexion-extension, and 50° in pronation and 50° in supination. Such a range of motion constitutes the functional arc movement that allows the most common daily activities [26]. In our study group 10 out of 16 patients met these criteria within the first 12 weeks post-op. EMG evaluation showed almost full normalization of biceps and triceps brachii motor unit activity after 12 weeks. In authors opinion, this was due to muscle sparing technique of closed reduction and early introduced rehabilitation. Ikeda et. al analyzed muscular strength in flexion by means of Cybex 770-NORM and observed mean 17,9% and 21,3% loss of strength in flexion in patients after radial head resection and after open reduction, internal fixation respectively. Their observation was however conducted at mean 3-10 years after the operation. Conclusions Due to acceptable radiographic reduction of displacement in all cases and because the postoperative clinical results were satisfactory in all but one, the authors believe that closed reduction and percutaneous osteosynthesis by K-wires should be considered one of the reliable options for the treatment of acute, displaced radial neck and head Mason type II and even III fractures in adults. It is certainly worthwhile to attempt this procedure before the ORIF is performed, as even an imperfect but still acceptable closed reduction is more beneficial in means of future function than an open procedure. Bibliography [1] Kaas, L., van Riet, R. P., & Vroemen, J. (2010). The epidemiology of radial head fractures. Journal of Shoulder and…. doi:10.1016/j. jse.2009.10.015 [2] Mason ML. Some observations on fractures of the head of the radius with a review of one hundred cases. Br J Surg 1954; 42:123-132. [3] Broberg, M. A., & Morrey, B. F. (1987). Results of treatment of fracturedislocations of the elbow. Clinical Orthopaedics and Related Research, (216), 109-119. [4] Johnston, G. W. (1962). A follow-up of one hundred cases of fracture of the head of the radius with a review of the literature. The Ulster Medical Journal, 31, 51-56. [5] Hotchkiss, R. N. (1997). Displaced fractures of the radial head: internal fixation or excision? Journal of the American Academy of [6] Stevens, C. G., & Wright, T. W. (2013). Radial Head Fractures. Yotor, 23(4), 188-197. doi:10.1053/j.oto.2013.07.007 [7] Kumar, V., & Wallace, W. A. (2012). Radial head fractures–update on classification and management. Orthopaedics and Trauma. doi:10.1016/j.mporth.2012.04.002 [8] Zwingmann, J., Welzel, M., Dovi-Akue, D., Schmal, H., Südkamp, N. P., & Strohm, P. C. (2013). Clinical results after different operative treatment methods of radial head and neck fractures: A systematic review and meta-analysis of clinical outcome. Injury, 44(11), 1540-1550. doi:10.1016/j.injury.2013.04.003 [9] Metaizeau JP, Laskombes P, Lemelle JL. Reduction and fixation of displaced radial neck fractures by closed intramedullary pinning. J Pediatr Orthop 1993;13:355-359. [10] Engel J. Fractures of the radial head. Journal of Hand Surgery (British and European Volume). 1997; 22: 2-3. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 172 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 167-173 J. Strychar et al. Radial head and neck fractures in adults treated by percutaneous osteosynthesis and early motion [11] Hudak, P. L., Amadio, P. C., & Bombardier, C. (1996). Development of an upper extremity outcome measure: the DASH (disabilities of the arm, shoulder and hand) [corrected]. The Upper Extremity Collaborative Group (UECG). American Journal of Industrial Medicine, 29(6), 602–608. doi:10.1002/(SICI)1097-0274(199606)29:6<602::AIDAJIM4>3.0.CO;2-L [12] Boulas HJ, Morrey BF. Biomechanical evaluation of the elbow following radial head fracture. Ann Hand Upper Limb Surg 1998;12:314320. [13] Van Glabbeek F, van Riet R, Verstreken J Current concepts in the treatment of radial head fractures in the adult: a clinical and biomechanical approach. 2001 Acta Orthop Belg 67:430-441. [14] Lindenhovius A. et al. The Long-Term Outcome of Open Reduction and Internal Fixation of Stable Displaced Isolated Partial Articular Fractures of the Radial Head. The Journal of Trauma Injury, Infection, and Critical Care. Volume 67, Number 1, July 2009. [15] Weseley MS, Barenfeld PA, Eisenstein AL. Closed treatment of isolated radial head fractures. J Trauma. 1983;23:36 –39 [16] Herbertsson P, Josefsson P O, Hasserius R, Besjakov J, Nyqvist F, Karlsson M K. Fractures of the radial head treated with radial head excision. J Bone Joint Surg (Am) 2004; 86 (9): 1925-30. [17] Frankle MA, Koval KJ, Sanders RW, Zuckerman JD. Radial head fractures associated with elbow dislocations treated by immediate stabilization and early motion. J Shoulder Elbow Surg. 1999 JulAug;8(4):355-60. [18] Iftimie, P. P., & Garcia, J. C. (2011). Resection arthroplasty for radial head fractures: Long-term follow-up. Journal of Shoulder and …. doi:10.1016/j.jse.2010.09.005 [19] Herbertsson P, Josefsson PO, Hasserius R, et al. Uncomplicated Mason type-II and III fractures of the radial head and neck in adults. A longterm follow-up study. J Bone Joint Surg Am. 2004;86-A:569 –574. [20] Ikeda M, Sugiyama K, Kang C, Takagaki T, Oka Y. Comminuted fractures of the radial head. Comparison of resection and internal fixation. J Bone Joint Surg (Am) 2005;87: 76-84. [21] Stuffmann E. Baratz M. Radial Head Implant Arthroplasty. Journal of Hand Surgery. Vol. 34, April 2009. [22] Furey, M. J., Sheps, D. M., & White, N. J. (2013). A retrospective cohort study of displaced segmental radial head fractures: is 2 mm of articular displacement an indication for surgery? Journal of Shoulder and. doi:10.1016/j.jse.2013.01.019 [23] Ring D. Quintero J. Jupiter J. Open Reduction and Internal Fixation of Fractures of the Radial Head. Journal of Bone and Joint Surgery; Oct 2002; 84, 10. [24] Gomberawalla, M. M., Miller, B. S., Coale, R. M., & Bedi, A. (2013). Meta-analysis of joint preservation versus arthroplasty for the treatment of displaced 3-and 4-part fractures of the proximal humerus. Injury. doi:10.1016/j.injury.2013.03.030 [25] Keller HW, Rehm KE, Helling J. Intramedullary reduction and stabilisation of adult radial neck fractures. J Bone Joint Surg Br. 1994 May;76(3):406-8. [26] Morrey BF, Askew LJ, Chao EY A biomechanical study of normal functional elbow motion. J Bone Joint Surg Am 1981 63:872-877. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 173 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 174-179 ISSN 0009-479X PRACE POGLĄDOWE Kończyna górna i obręcz barkowa Rozwój chirurgii ścięgien zginaczy palców ręki w Katedrze i Klinice Ortopedii i Traumatologii Narządu Ruchu Gdańskiego Uniwersytetu Medycznego The development of the flexor tendon surgery of the hand in Ortopaedic Department of Medical University of Gdańsk Tomasz Mazurek Katedra i Klinika Ortopedii i Traumatologii Narządu Ruchu, Gdański Uniwersytet Medyczny Streszczenie Praca dotyczy zarówno rysu historycznego jak i aktualnej wiedzy dotyczącej chirurgii ścięgien zginaczy palców ręki. Opis historyczny odnosi się do postępów dokonanych w tej dziedzinie w Katedrze i Klinice Ortopedii Traumatologii Narządu Gdańskiego Uniwersytetu Medycznego na przestrzeni 60 lat i na tle rozwoju tej dziedziny na świecie. Odwołanie do aktualnej wiedzy porusza temat zastosowania nowej protezy ścięgna opracowanej przez autora, która zawiera szereg pozytywnych rozwiązań i pozwala na uzyskanie lepszych wyników aniżeli protezy tradycyjne. Szczegółowy opis techniki operacyjnej z użyciem protezy ścięgna pomysłu autora uzupełnia pracę. Praca jest związana z obchodami 60 - lecia Katedry i Kliniki Ortopedii i Traumatologii Narządu Ruchu Gdańskiego Uniwersytetu Medycznego. Słowa kluczowe: proteza ściegna, chirurgia ścięgien zginaczy Abstract History and curent concept of flexor tendon surgery is described in this paper. The author focuses on progress of flexor tendon surgery in Orthopaedics Department of the Medical University of Gdańsk in the last 60 years and on the background of the development flexor tendon surgery around the World. The current concept raise the using new original author’s tendon prosthesis, which allows obtaining better results in comparison with traditional prosthesis. The author introduces advantages of the new prosthesis and detailed operative technique. The paper is connected with the sixtieth anniversary of the Ortopaedic Department of Medical University of Gdańsk. Key words: tendon prosthesis, flexor tendon surgery Author’s address: Tomasz Mazurek, Katedra i Klinika Ortopedii i Traumatologii Narządu Ruchu Gdańskiego Uniwersytetu Medycznego, ul. Nowe Ogrody 4 80-803 Gdańsk, tel. 58 7640210, e-mail: [email protected] © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 174 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 174-179 Tomasz Mazurek. Rozwój chirurgii ścięgien zginaczy palców ręki... Wstęp Uszkodzenia ścięgien zginaczy ręki stwarzały odwiecznie utrapienie w leczeniu. W starożytności i w średniowieczu traktowano ścięgna wspólnie z nerwami i zalecano, aby ich nie operować, obawiając się „konwulsji i bólu”. W erze nowożytnej postępy w chirurgii ścięgien ograniczone były i są tendencją do tworzenia blizn i zrostów, które niweczą efekt leczenia. Zjawisko powstawania zrostów łączących ścięgno i otoczenie jest szczególnie istotne w strefie pochewkowej zwanej „strefą ziemi niczyjej” (no man’s land – NML) [1]. Pierwszym polskim autorem, który zajmował się chirurgią ścięgien i którego prace są cytowane do dzisiaj na całym świecie był Tomasz Drobnik. Prace naczelnego chirurga szpitala dziecięcego Św. Józefa w Poznaniu poświęcone były głównie transpozycjom ścięgien, na które było duże zapotrzebowanie z powodu następstw zapalenia przednich rogów rdzenia. Dzieło „O przenoszeniu czynności mięśni przy porażeniach dziecięcych” zostało wygłoszone w listopadzie 1892 roku a opublikowane w Gazecie Lekarskiej w 1893 roku. Autor dokonał przeniesienia długiego prostownika palucha na prostownik długi palców stopy u 7 letniej dziewczynki. W pracach Tomasza Drobnika imponuje przenikliwość i wizja przyszłości [2]. Po II wojnie światowej problemem upowszechnienia wiedzy na temat chirurgii ścięgien zginaczy palców ręki (śzpr) w Klinice Ortopedii w Gdańsku zajmował się między innymi Zygmunt Ambros. W jego pracy dominowały poglądy amerykańskiego znawcy chirurgii ścięgien Bunnella, jednak z krytyczną oceną wyników [3]. W latach sześćdziesiątych pracę habilitacyjną i szereg artykułów w Chirurgii Narządu Ruchu i Ortopedii Polskiej napisał Antoni Hlavaty [4,5,6]. Autor zajmował się badaniami doświadczalnymi, w których dociekał wpływu urazu chirurgicznego na procesy regeneracyjne ścięgien oraz na powstawanie zrostów, uzasadniając sens atraumatycznej techniki operacyjnej. Modelem doświadczalnym były ścięgna piętowe królika, które autor ściskał 15 razy kleszczami Kochera, symulując w ten sposób uraz operacyjny [4]. Tematem badań Antoniego Hlavatego były również badania histologiczne dotyczące zrastania się przeciętego ścięgna w warunkach szwu chirurgicznego w modelu na królikach. Wnioskiem pracy było to, że nici nylonowe powodują znacznie mniejsze uszkodzenie, aniżeli nici z jedwabiu oraz że szew pogrążony ścięgna daje lepsze wyniki, aniżeli szew wyeksponowany na powierzchni ścięgna [4]. Kolejnym tematem badanym przez Antoniego Hlavatego był wpływ hydrokortyzonu i hialuronidazy na gojenie się ścięgien i powstawanie zrostów. Modelem doświadczalnym było znów ścięgno Achillesa królika po zespoleniu, a hydrokortyzon i hialuronidazę podawano miejscowo do 3 tygodni od operacji. Autor zauważył, że hydrokortyzon znacznie zmniejsza następstwa urazu ścięgien w postaci zmniejszenia proliferacji tkanki łącznej. Niekorzystnym przejawem dzia- łania hydrokortyzonu było osłabienie siły zrostu o 25% oraz dwukrotnie częstsze rozejście zespolenia w porównaniu z grupą kontrolną. Jeszcze większy efekt tkankowy powodowała hialuronidaza, która wywoływała wręcz bezodczynowość, osłabiała również siłę zrostu o około 50%. Wnioskiem autora było stosowanie hydrokortyzonu do wszelkich operacji na ścięgnach, natomiast użycie hialuronidazy ograniczył do tenoliz [4]. Roman Okoniewski i wsp. w 1967 roku opublikowali wyniki leczenia uszkodzeń ścięgien zginaczy leczonych pierwotną naprawą, co było złamaniem zasady Bunnella [7]. Autorzy uzyskali zachęcające wyniki leczenia. Również Alfred Ożga i Bogusław Baczkowski zajmowali się w Klinice Ortopedii leczeniem zastarzałych uszkodzeń śzpr [8]. Obecnie pomimo powszechnego stosowania pierwotnej naprawy śzpr w NML i uzyskiwania coraz lepszych wyników leczenia nie brakuje sytuacji, w której trzeba zastosować wtórną naprawę. Wskazaniem do naprawy wtórnej jest: – zaniedbanie i przeoczenie uszkodzenia, – niepowodzenie naprawy pierwotnej w postaci rozejścia zespolenia lub związania kitów ścięgna blizną z przykurczem zgięciowym palca, – brak w naprawie pierwotnej możliwości dokonania zespolenia ścięgna z powodu rozległych ran ręki z wyrwaniem fragmentów ścięgien lub rozwoju wczesnych powikłań zapalnych w gojeniu rany, – brak możliwości naprawy pierwotnej z powodu uszkodzeń śzpr w przebiegu uogólnionych chorób czy urazów. Po wprowadzeniu przez Huntera protez silikonowych powszechnie w naprawie wtórnej stosuje się leczenie dwuetapowe [9]. W pierwszym etapie dokonuje się rekonstrukcji pochewki ścięgna w postaci rewizji i naprawy troczków i wszczepia się protezę ścięgna zakotwiczoną do paliczka dystalnego palca sięgającą do śródręcza lub do przedramienia. W tym etapie dokonuje się również innych napraw w postaci rekonstrukcji nerwów palcowych czy plastyki skóry. W drugim etapie po wytworzeniu pochewki wokół protezy podobnej do naturalnej w wytworzony kanał wprowadza się przeszczep ścięgna. Okres potrzebny do wytworzenia tej pseudopochewki to około 10 tygodni. Obecnie w dobie dwuetapowej plastyki śzpr wskazania do przeszczepu ścięgna w jednym etapie są ograniczone [8]. Wskazania do jednoetapowej rekonstrukcji śzpr: – mały stopień uszkodzenia - do 2 wg Boyesa, – brak czasowych protez silikonowych. Wskazania do dwuetapowej rekonstrukcji śzpr: – bliznowacenie, – uszkodzenie troczków, – ograniczenia ruchomości stawów, – konieczność rekonstrukcji nerwów, – znaczy stopień uszkodzeń towarzyszących - powyżej 2 w skali Boyesa, – upływ czasu od pierwotnego urazu - powyżej 3 miesięcy. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 175 PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 174-179 Tomasz Mazurek. Rozwój chirurgii ścięgien zginaczy palców ręki... Dwuetapowa plastyka ścięgien zginaczy znajduje zastosowanie głównie w NML ze względu na to, że w innych strefach można użyć prostych i często bardziej skutecznych rozwiązań operacyjnych, takich jak przeniesienia ścięgien. W latach sześćdziesiątych Paneva-Cholevitch wprowadziła autorskie rozwiązanie, które pierwotnie miało być alternatywą dla idei Bunnela [11]. Według pomysłu autorki na poziomie śródręcza dokonywano tenotomii obu ścięgien zginaczy oraz szwu kikutów bliższych w przypadku ich uszkodzenia w NML (ryc. 1). Ryc. 1. Pomysł tenotomii i szwu kikutów FDP i FDS na śródręczu według Paneva-Cholevitch Fig. 2. The idea of FDP/FDS tenotomy and loop connection according to Paneva-Cholevitch Po dwóch tygodniach dokonywano tenotomii ścięgna zginacza powierzchownego (FDS) na pograniczu ścięgnistomięśniowym na przedramieniu i przeciągano FDS na obwód, uzyskując gotowy przeszczep ścięgna połączony ze ścięgnem zginacza głębokiego (FDP) [11]. Z czasem metoda ta była modyfikowana i tak Kessler w 1972 roku zastosował kombinację pomysłu Paneva-Cholevitch oraz metody Huntera w postaci użycia odwrócenia ścięgna FDS i protezy silikonowej wprowadzonej od śródręcza do końca palca [12] (ryc. 2). Ryc. 2. Pomysł tenotomii i szwu kikutów FDP i FDS na śródręczu oraz użycia protezy ścięgna według Kesslera Fig. 2. The idea of FDP/FDS tenotomy and loop suture using Hunter tendon prosthesis according to Kessler W takiej formie pomysł odwrócenia FDS stał się gotowy do zastosowania we wtórnej dwuetapowej naprawie ścięgien zginaczy. To rozwiązanie ma szereg zalet w postaci użycia ścięgna jako przeszczepu w miejscu operacji bez konieczności pobierania go z odległego miejsca. FDS jest ścięgnem śródsynowialnym, a zatem zastosowanie go powinno być obarczone mniejszym ryzykiem powstania zrostów w pochewce ścięgna w przeciwieństwie do ścięgna mięśnia dłoniowego długiego (Pl) i ścięgna mięśnia podeszwowego(Pt) [13]. FDS jest również ścięgnem o dużym przekroju z dobrymi właściwościami biomechanicznymi [14]. Również połączenie pomiędzy FDP i FDS stwarza możliwości rewaskularyzacji przeszczepu nie tylko drogą synowialną, ale również poprzez miejsce zespolenia z FDP. Do wad tego rozwiązania należy brak proporcji pomiędzy wytworzonym kanałem pochewkowym determinowanym przez rozmiar protezy ścięgna, a średnicą FDS. W dwóch przypadkach w moim materiale FDS palca małego było zbyt cienkie, nie nadające się do przeszczepu. W jednym przypadku FDS wskaziciela i jednym palca środkowego ścięgno FDS było zbyt grube. Rozwiązaniem tego problemu jest użycie FDS palca sąsiedniego na przykład FDS palca serdecznego w rekonstrukcji ścięgien zginaczy palca małego [18]. Również połączenie pomiędzy FDP i FDS na śródręczu bez kontaktu z protezą ścięgna dawało efekt braku napięcia mięśni FDP i FDS. Próbą rozwiązania tego zagadnienia jest wprowadzenie protezy ścięgna własnego pomysłu [15]. Zastosowanie protezy ścięgna własnego pomysłu Silkonową protezę śzpr a tym samym dwuetapową rekonstrukcję zastosował Hunter w 1965 roku [16]. Ideą tego leczenia jest wprowadzenie protezy ścięgna w uszkodzony kanał pochewkowy i odtworzenie ścian tego kanału, co następuje do około 6 tygodni [17]. Odtworzeniu ulega nie tylko włóknista część pochewki, ale i błona wyścielająca pochewkę od wewnątrz podobna histologicznie do naturalnej [17]. W kolejnym etapie operacyjnym następuje wymiana protezy na przeszczep ścięgna. Znalazły zastosowanie protezy bierne i czynne ścięgien. Najczęściej stosuje się protezy bierne o owalnym kształcie i szerokości 2,5; 3,5; 4,5 i 6 mm oraz długości 24 cm. Zastosowanie metody Paneva-Cholevitch w rekonstrukcji ścięgien zginaczy zainspirowało mnie do użycia klinicznego protezy, która byłaby dedykowana temu rozwiązaniu. Użycie protezy zatwierdziła Komisja Bioetyczna przy Gdańskim Uniwersytecie Medycznym (NKEBN/427/2001). Nowa proteza ścięgna została zgłoszona do Zespołu ds. Innowacji i Transferu Wiedzy przy Gdańskim Uniwersytecie Medycznym jako wynalazek i obecnie ma status wzoru przemysłowego i jest na etapie procedury patentowej (ryc. 3). Jest to pierwszy w historii Gdańskiego Uniwersytetu Medycznego wzór przemysłowy na wyrób medyczny. Proteza ta podobnie jak proteza Huntera wytwarza zbliżony do naturalnego kanał poślizgowy w strefie pochewkowej śzpr. Nowością jest zastosowanie uchwytu, który jest umieszczony na końcu bliższym protezy, obejmuje połowę obwodu ścięgna i pozwala na wytworzenie pętli pomiędzy FDS i FDP (ryc. 4,5). Proteza została wyprodukowana w dwóch rozmiarach – dla dzieci 3,5 oraz dla dorosłych 4,5 mm (szerokość protezy i średnica uchwytu protezy). Do zalet nowej protezy należy możliwość biologicznego formowa- © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 176 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 174-179 Tomasz Mazurek. Rozwój chirurgii ścięgien zginaczy palców ręki... 2,4-dwuchlorobenzoilu. Kauczuk ten po usieciowieniu powinien charakteryzować się wysokimi właściwościami. Posiada twardość 53±5 stopni Shore’a, wytrzymałość na rozciąganie nie mniejszą niż 7 MPa/cm2 oraz wydłużenie przy zerwaniu nie mniejsze aniżeli 360%. Następny proces to wygrzewanie, które ma na celu całkowite usieciowanie polimeru i dokładne usunięcie niskocząsteczkowych, lotnych substancji oraz rozkładu produktu katalizatora. Czas wygrzewania to 4 godziny przy temperaturze 200°C. Protezy wykonane są z kauczuku silikonowego, który jest odporny na wysoką termperaturę jak i na promieniowanie. Tworzywo nie ulega również zmianom w procesie sterylizacji gazowej [19]. Ryc. 3. Świadectwo rejestracji wzoru przemysłowego na protezę ścięgna. Fig. 3. The certificate of industry patent for tendon prosthesis Ryc. 5. Pomysł tenotomii i szwu kikutów FDP i FDS na śródręczu oraz użycia protezy ścięgna własnego pomysłu Fig. 5. The idea of FDP/FDS tenotomy and loop connection using author’s original tendon prosthesis Technika operacyjna Ryc. 4. Proteza ścięgna własnego pomysłu; 1 – uchwyt protezy, 2 – rdzeń protezy Fig. 4. Author’s original tendon prosthesis; 1-the loop of the prosthesis, 2-the shaft of prosthesis Ryc. 6. I etap. Dostęp Brunera do pochewki ścięgna [20] Fig. 6. First stage. The Bruner approach to tendon’s sheath nia i modelowania połączenia FDP i FDS przez uchwyt przy zachowanej możliwości rewaskularyzacji (połowa obwodu uchwytu). Połączenie między protezą a pętlą FDP i FDS daje efekt przeniesienia napięć związanych z ruchem biernym palca jak i napięciem mięśni FDP i FDS. W uchwycie protezy jest również możliwe połączenie ścięgna FDP palca dotkniętego urazem ze ścięgnem FDS o pożądanym rozmiarze np. FDP palca małego z FDS palca serdecznego [18]. Proteza ta wykonana jest z silikonu jakości medycznej o nazwie handlowej Silicone Elastomer Medical Grade NuSil Corp. USA. Silikon jest kauczukiem sieciowanym na gorąco nadtlenkiem Ryc. 7. I etap. Wprowadzenie protezy ścięgna z zachowaniem A2 i A4 Fig. 7. First stage. The introduction of tendon prosthesis preserving the A2 and A4 annular ligaments © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 177 PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 174-179 Tomasz Mazurek. Rozwój chirurgii ścięgien zginaczy palców ręki... Ryc. 11. II etap zakończony przed zaszyciem skóry Fig. 11. Second stage. The completed second stage reconstruction procedure before skin closure Ryc. 8. II etap. Preparowanie połączenia FDP/FDS i uchwytu protezy Fig. 8. Second stage. Dissecting the FDP/FDS connection and the prosthesis loop Korzyści z zastosowania protezy własnego pomysłu 1. Użycie przeszczepu ścięgna śrósynowialnego (FDS) w porównaniu do ścięgna pozasynowialnego (Pl, Pt) (gojenie bez martwicy) [21]. 2. Dobre właściwości biomechaniczne FDS w porównaniu z PL, Pt pozwalające na czynne usprawnianie [22]. 3. Zastosowanie pętli FDS/FDP z wszyciem w protezę pozwala na: – częściowe „uruchomienie” protezy, – napięcie mięsni FDS/FDP, – modelowanie połączenia FDS/FDP [23]. Uzyskane dobre wyniki, lepsze aniżeli przy zastosowaniu tradycyjnej protezy zachęcają nas do dalszych badań i zastosowań klinicznych (24). Praca powstała w związku z obchodami 60-lecia Katedry i Kliniki Ortopedii i Traumatologii Narządu Ruchu Gdańskiego Uniwersytetu Medycznego [25]. Ryc. 9. II etap. Tenotomia FDS na przedramieniu Fig. 9. Second stage. The FDS tenotomy on the forearm Piśmiennictwo Ryc. 10. II etap. Połączenie FDS/FDP gotowe do użycia jako przeszczep Fig. 10. Second stage. The FDS/FDP connection ready to use as a tendon graft [1] Bunnell S.: Primary repair of severed tendons; the use of stainless steel wire. Am. J. Surg. 1940, 47, 502-516. [2] Drobnik T.: O przenoszeniu czynności mięśni przy porażeniach dziecięcych. Gazeta Lek. 1893, 5, 120-124. [3] Ambros Z.: Anatomiczna i czynnościowa naprawa uszkodzeń ścięgien ręki. Chir. Narządów Ruchu Ortop. Pol. 1948, 13, 167-169. [4] Hlavaty A.: Doświadczalne i kliniczne badania nad możliwością zapobiegania zrostom po szwie ścięgien. Praca habilitacyjna, 1965. [5] Hlavaty A., Szczekot J., Faczyński A.: Wyniki rekonstrukcji ścięgien zginaczy palców ręki za pomocą przeszczepów własnych. Chir. Narządów Ruchu Ortop. Pol. 1967, 32, 439-444. [6] Hlavaty A.: Wyniki wolnych przeszczepów ścięgien zginaczy palców ręki. Chir. Narządów Ruchu Ortop. Pol. 1973, 38, 595-601. [7] Okoniewski R., Teleszyński M., Kaźmierski C.: Wyniki leczenia operacyjnego uszkodzeń ściegien mięśni zginaczy palców ręki. Chir. Narządów Ruchu Ortop. Pol. 1967, 32, 413-417. [8] Baczkowski B., Ożga A., Ostojski R.: Wolne przeszczepy ścięgien w leczeniu uszkodzeń ścięgien zginaczy u dzieci. Pol. Hand Surg. 1989, 1-2, 45-48. [9] Hunter J. M.: Artificial tendons. Early development and application. 1965, Am. J. Surg. 109, 325-338. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 178 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 174-179 Tomasz Mazurek. Rozwój chirurgii ścięgien zginaczy palców ręki... [10] Boyes J. H., Stark H. H.: Flexor-tendon grafts in the fingers and thumb: a study of factors influencing results in 1000 cases. J. Bone Joint Surg. 1971, 53A, 1332–1342. [11] Paneva – Cholevitch E.: Two – stage plasty in flexor tendon injuries of the fingers within the digital synovial sheath. ( Report ). Acta Chir. Plast., 1965, 7, 112 – 124. [12] Kessler F. B.: Use of a pedicled tendon transfer with a silicone rod in omplicated secondary flexor tendon repairs. J. Plast. Reconstr. Surg., 1972, 49, 439 – 443. [13] Gelberman R. H., Chu C. R., Williams C. S., Seiler J. D., Amiel D.: Angiogenesis in healing autogenous flexor tendon grafts. J. Bone Joint Surg. 1992, 74A, 1207- 1216. [14] Mazurek T., Strankowski M., Ceynowa M, Rocławski M.: Tensile strength of a weave tendon suture using tendons of different sizes. Clin. Biomech. 2011, 26, 415-418. [15] Mazurek T., Lorczyński A., Łabuć A.: Zastosowanie zginacza powierzchownego palców jako przeszczepu dla rekonstrukcji zastarzałego uszkodzenia zginacza głębokiego palców z użyciem protezy ścięgna-doniesienie wstępne. J. Orthop. Trauma Surg. Rel. Res. 2008, 11, 3, 32-36. [16] Hunter J. M.: Artificial tendons. Early development and application. 1965, Am. J. Surg. 109, 325-338. [17] Hunter J. M., Steindel C., Salisbury R., Hughes D.: Study of early sheath development using static non-gliding implants. J. Biomed. Mater. Res. 1974, 5, 155-160. [18] Beris A. E., Darlis N. A., Korompilias A. V., Vekris M. D., Mitsionis G. I., Soucacos P. N.: Two – stage flexor tendon reconstruction in zone II using a silicone rod and a pedicled intrasynovial graft. J. Hand Surg. 2003, 28 A, 652 – 660. [19] Silicomed – informator firmy produkującej protezę ścięgna. Warszawa ul. Walecznych 30/9 03-916. [20] Bruner J. M.: The zig-zag volar digital incision for flexor tendon surgery. Plast. Reconstr. Surg. 1967, 40, 571-574. [21] Gelberman R. H., Siegel D. B., Woo S. L.: Healing of digital flexor tendons: Importance of the interval from injury to repair: A biomechanical, biochemical, and morphological study in dogs. J. Bone Joint. Surg. Am. 1991, 73, 66-75. [22] Mazurek T., Strankowski M., Ceynowa M, Rocławski M.: Tensile strength of a weave tendon suture using tendons of different sizes. Clin. Biomech. 2011, 26, 415-418. [23] Mazurek T., Lorczyński A., Łabuć A.: Use of superficial flexor muscle of fingers as a transplant for reconstruction of inveterate damage of deep flexor muscle of fingers using tendon prosthesis – prelim. report J. Orthop. Trauma Surg. Rel. Res. 2008, 11, 3, 32-36. [24] Tomasz Mazurek. Rozprawa habilitacyjna. Gdański Uniwersytet Medyczny. Annales Academiae Medicae Gedanensis. Tom XVI 2011, suplement 10. Badania kliniczne i doświadczalne nad rekonstrukcją ścięgien zginaczy palców ręki w „strefie ziemi niczyjej”. [25] 60-lecie działalności Katedry i Kliniki Ortopedii i Traumatologii Narządu Ruchu Gdańskiego Uniwersytetu Medycznego. Biblioteka Ortopedyczna i Traumatologiczna. Redakcja Tomasz Mazurek. Wydawnictwo Exemplum. Poznań-Gdańsk 2013. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 179 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 180-185 ISSN 0009-479X PRACE ORYGINALNE Kończyna dolna i obręcz biodrowa Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej z dostępu bocznego przez staw międzywyrostkowy w porównaniu do dyscektromii klasycznej Evaluation of the efficacy of treatment of patients with disc herniation at L5 / S1 motion segment with transfacet endoscopic discectomy compared to classical discectomy Łukasz Kubaszewski1, Andrzej Nowakowski2, Jacek Kaczmarczyk1 1 2 Klinika Ortopedii i Traumatologii Uniwersytetu Medycznego w Poznaniu Klinika Chirurgii Kręgosłupa, Ortopedii Onkologicznej i Traumatologii Uniwersytetu Medycznego w Poznaniu Streszczenie Wstęp: Endoskopowa dyscektomia z dostępu bocznego w obrębie segmentu ruchowego L5-S1, jest rzadko wykonywaną procedurą ze względu na ograniczona związane z lokalnymi warunkami anatomicznymi. Przedstawiona ostatnio technika pozwala na wykonanie procedury z dojścia przez staw międzywyrostkowych szczególnie u starszych chorych w przypadkach przepuklin dootworowych i zewnątrz otworowych. U chorych tych wykonanie zabiegu techniką otwartą wiąże się z koniecznością zwiększenia rozległości zabiegu a zakres resekcji struktur kostnych przy zabiegu stwarza konieczność wykonania dodatkowo stabilizacji przeznasadowej. Metoda i materiał: W pracy przedstawiamy ocenę wyników leczenie chorych leczonych techniką endoskopową (grupa 2) w porównaniu do chorych leczonych klasyczną dyscektomią (grupa 1) w obrębie segmentu ruchowego L5/S1. Grupa 1 liczyła 17 chorych w wieku 35-57 lat, grupa 2 liczyła 11 chorych w wieku 63-76 lat. W obydwu grupach porównano nasilenie dolegliwości bólowych wg VAS, wskaźnik niepełnosprawności wg kwestionariusza Oswestry, okres dolegliwości bólowych przed zabiegiem, powrót do stanu klinicznego sprzed wystąpienia dolegliwości, czas trwania operacji, okres hospitalizacji oraz śródoperacyjną utratę krwi. Wyniki: W analizowanych grupach uzyskano porównywalny stopień redukcji dolegliwości bólowych, wskaźnika niepełnosprawność oraz porównywalny czas operacji. Technika endoskopowa pozwala na mniejszą utratę śródoperacyjną krwi, pozwala na skrócenie okresu hospitalizacji, czasu operacji oraz wiązała się z krótszym okresem powrotu do poziomu funkcjonalności sprzed wystąpienia objawów chorobowych związanych z dyskopatią. Wnioski: Technika endoskopowa z dojścia bocznego przez staw międzywyrostkowy w obrębie segmentu ruchowego L5/S1 pomimo zastosowania u starszych chorych pozwala na uzyskanie porównywalnych wyników leczenia jak technika dyscektromii klasycznej otwartej w młodszej populacji. Słowa kluczowe: endoskopowa dyscektomia Abstract Introduction: Transforaminal endoscopic discectomy is rarely performed procedure within the L5/S1 motion segment, due to the local anatomical conditions. Recently presented transfacet technique allows to perform the procedure especially in older patients, in cases intraforaminal or extraforaminal disc herniation. In these patients open surgery involves the increase in the extent of surgery, bone resection creating the need to perform additional transpedicular stabilization. Method and material: In this paper we present an assessment of the results of treatment of patients treated endoscopically (group 2) compared to patients treated with classical discectomy (group 1) within the L5/S1 motion segment. Group 1 consisted of 17 patients aged 35-57 years, group 2 consisted of 11 patients aged 63-76 years. In both groups, we compared to the severity of pain according to VAS, the rate of disability by the Oswestry questionnaire, the period of pain before surgery, duration of recovery to the state before the occurrence of clinical symptoms, duration of surgery, hospital stay, and intraoperative blood loss. Results: In the analysis both groups achieved a comparable degree of reduction of pain, disability index and the comparable hospital stay. Endoscopic technique allows less intraoperative blood loss, shorter surgery duration, and was associated with a shorter recovery to the level of functionality prior to the occurrence of symptoms associated with discopathy. Conclusions: Endoscopic transforaminal technique of the L5/S1 motion segment L5 / S1, despite performed in older patients yields comparable results as the classical technique in the younger population. Keywords: endoscopic discectomy Author’s address: Łukasz Kubaszewski, Ortopedyczno-Rehabilitacyjny Szpital Kliniczny im. Wiktora Degi, Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu ul. 28 Czerwca 1956r. nr135/147, 61-545 Poznań © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 180 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 180-185 Łukasz Kubaszewski et al. Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej... Wstęp Technika Przezskórnej Endoskopowej Dyscektomii (PEDLB) w części Lędźwiowej z dostępu Bocznego kręgosłupa została opublikowana w latach osiemdziesiątych oraz spopularyzowana na początku lat dziewięćdziesiątych [1]. Wskazaniami do wykonania techniki endoskopwej przez otwór międzykręgowy są przypadki wypuklin bocznych zachyłkowych, dootworowych lub pozaotworowych. Technika endoskopowa stanowi opcję operacji klasycznych otwartych i jest polecana szczególnie u młodych chorych bez istotnych zmian zwyrodnieniowych w obrębie segmentu ruchowego. Do zalet techniki endoskopowej należą: minimalizacja urazu związanego z dostępem operacyjnym oraz uniknięcie odczepienia mięśni przykręgosłupowych wykonywane standardowo w technice klasycznej. Pozwala to na zmniejszenie dolegliwości bólowych po interwencjach operacyjnych, mniejsze zapotrzebowanie na leki przeciw bólowe, krótszy pobyt w szpitalu oraz skrócenie okresu niezdolności do pracy. Technika PEDLB została pierwotnie opracowana dla segmentów ruchowych kręgosłupa lędźwiowego od L1/L2 do L4/L5. Od początku jej zastosowanie w obrębie segmentu ruchowego L5/S1 ograniczone było specyficznymi uwarunkowaniami anatomicznymi, takimi jak: przeszkoda w postaci wysokiego ustawienia grzebienia biodrowego lub istotne zwężenie przestrzeni międzytrzonowej z wąskim otworem międzykręgowym [2,3]. W związku z tym tego możliwość wyboru techniki PEDLB, w przypadku chorych z dyskopatią segmentu ruchowego L5/S1, ograniczało się do wąskiej grupy gdzie warunki anatomiczne umożliwiały przeprowadzenie operacji endoskopowej. W przypadku segmentu ruchowego L5/S1 wycięcia krążka międzykręgowego wykonuje się głównie techniką dyscektomii endoskopowej z dostępu międzyblaszkowego, mikrodyscektomii lub dyscektomii klasycznej [4,5,6]. U młodych chorych dyscektomia endoskopowa niezależnie od dostepu operacyjnego (midzyblaszkowa czy przezotworowa) pozwala na uzyskanie porównywalnych wyników klinicznych [7]. Możliwości technik dyscektomii endoskopowej i mikrodyscektomii są znacznie ograniczenie w przypadku przepuklin dootworowych oraz zewnątrzotworowych. W takich przypadkach zazwyczaj konieczne jest wykonanie dyscektomii klasycznej. Nierzadko zakres odbarczenia oraz konieczność resekcji w obrębie stawu międzywyrostkowego stwarza ryzyko niestabilności operowanego segmentu oraz powoduje konieczność zastosowania dodatkowo stabilizacji przeznasadowej. Procedura taka może stanowić szczególne obciążenie dla chorych w podeszłym wieku z towarzyszącymi schorzeniami stanowiącymi istotne przeciwskazania do wykonaniadużych zabiegów w obrębie kręgosłupa. W literaturze fachowej opisane są dwie modyfikacje PEDLB pozwalające na rozszerzenie grupy chorych kwalifikowanych do operacji. Pierwsza technika opisana przez Lee SH i wsp. polega na zewnątrzotworowej foraminoplastyce umoż- liwiającej wytworzenie kanału endoskopowego [8]. Technika ta stosowana jest u młodych chorych bez nasilonych zmian zwyrodnieniowych w obrębie struktur kostnych stawów międzywyrostkowych oraz przestrzeni międzytrzonowej. Druga, ostatnio opisana, technika polega na wykonaniu dyscektomii z dostępu przez staw międzywyrostkowy po wytworzeniu kanału dla endoskopu przy pomocy trepanu kostnego [9]. Technika ta pozwala na leczenie operacyjne także chorych z zaawansowanymi zmianami zwyrodnieniowymi w obrębie stawów międzywyrostkowych. Cel pracy Celem pracy jest ocena skuteczności leczenia dyskopatii w obrębie segmentu ruchowego L5/S1 z zastosowaniem techniki endoskopowej przezskórnej z dostępu bocznego przez staw międzywyrostkowy w porównaniu do wyników uzyskanych u chorych leczonych techniką dyscektromii klasycznej. Materiał i metoda W prezentowanym materiale, analizie poddane zostały dwie grupy chorych. W obydwu grupach, w badaniu klinicznym, potwierdzonym badaniami obrazowymi, stwierdzono przepuklinę krążka międzykręgowego w obrębie segmentu ruchowego L5/S1. U chorych stwierdzono jednostronne objawy korzeniowe odpowiadające unerwieniu korzeni L5 i/lub S1. Grupa 1 składała się z 17 chorych (10 kobiet i 7 mężczyzn) w wieku 35-57 lat (średnia 47,5 lat). W grupie tej wykonano dyscektomię klasyczną. Grupa 2. składała się z 11 chorych (8 kobiet i 3 mężczyzn) w wieku 63-78 lat (średnia 70 lat). U tych chorych dyscektomię endoskopową z dostępu bocznego przez staw międzywyrostkowy. W porownywanych grupach oceniono: nasilenie dolegliwości bólowych wg analogowej skali bólu (VAS), stopień niepełnosprawności wg kwestionariusza Oswestry. Badanie wykonano przed operacją, 2 dni po operacji ( z wyjątkiem kwestionariusza Oswestry) oraz 6-12 miesięcy po leczeniu chirurgicznym. Dodatkowo w porównywanych grupach przeanalizowano okres występowania dolegliwości bólowych przed operacją, długość jej trwania, utratę krwi, długość okresu hospitalizacji oraz okres powrotu do aktywności sprzed wystąpienia objawów dyskopatii. Dyscektomia klasyczna – opis techniki Po znieczuleniu ogólnym ułożono chorego na brzuchu na ramie ze zgięciem w stawach biodrowych zmniejszające lordozę części lędźwiowej kręgosłupa. Lokalizacji operowanego segmentu ruchowego dokonano przy pomocy fluoroskopii. Dostęp w linii pośrodkowej długości ok 4-7 cm. Po przecię- © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 181 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 180-185 Łukasz Kubaszewski et al. Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej... ciu powięzi obustronnie odpreparowano mięśnie przykręgosłupowe od wyrostków kolczysztych. Usunięto więzadło międzykolczyste segmentu ruchowego L5/S1 wraz z przylegającymi fragmentami wyrostków kolczystych. Rozwarstwiono więzadło żółte, oraz zabezpieczono struktury nerwowe przy pomocy neurokompresu, usunięto więzadło żółte z częścią przylegających blaszek łuków kręgów L5 i S1 po stronie objawów korzeniowych. Lokalizacja struktur nerwowych z retrakcją przyśrodkową worka oponowego oraz korzenia S1. Potwierdzono przy pomocy fluoroskopu tylnej części krążka międzykręowego L5/S1. Przecięcie pierścienia włóknistego, usunięcie wypukliny krążka międzykręgowego, rewizja przestrzeni międzytrzonowej z usunięciem wolnych fragmentów krążka. Rewizja kanału międzykręgowego. W przypadku stwierdzenia istotnego zwężenia kanału międzykręgowego wykonanie foraminoplastyki. Płukanie rany operacyjnej z hemostazą. Szew warstwowy z jałowym opatrunkiem. Endoskopowa dyscektomia z dostępu przez staw międzywyrostkowy – opis techniki Po znieczuleniu ogólnym umieszczono chorego na przeziernym stole operacyjnym w ułożeniu na brzuchu na ramie ze zgięciem w stawach biodrowych zmniejszające lordozę lędźwiową kręgosłupa. W projekcji skośnej do płaszczyzny strzałkowej, uwidoczniono przestrzeń międzytrzonową po stronie objawów klinicznych z eliminacją rozprojektowania płytek krańcowych w obrębie operowanego segmentu ruchowego. Cięcie skórne o długośłci 1,5-2 cm ok 5-8 cm bocznie od linii pośrodkowej po stronie objawów klinicznych. Wprowadzenie drutu Kirschnera (2 mm) w osi promieni fluoroskopii w kierunku stawu międzywyrostkowego segmentu L5/ S1 po stronie objawów klinicznych oraz jego zakotwiczenie w strukturach kostnych. Po potwierdzeniu w projekcji AP oraz bocznej, dalsze wprowadzenie drutu Kirschnera, przy pomocy napędu elektrycznego, przez staw międzywyrostkowy do dolnej części kanału międzykręgowego (bez przekroczenia przyśrodkowej linii nasady w projekcji AP), aż do krążka międzykręgowego (ryc. 1). Potwierdzenie umiejscowienia końcówki drutu w obrębie jądra miażdżystego w obydwu projekcjach. Po drucie Kirschnera wprowadzenie dylatatorów. Nałożenie na nie okrągłego trepanu. Dylatatory zapewniają wykonanie kanału, w obrębie tkanki kostnej stawu międzywyrostkowego, gdzie wprowadzony drut Kirschnera stanowi oś kanału. Po przejściu trepanem (zastosowanie pobijaka), przez staw międzywyrostkowy zagłębienie go dalej do struktur krążka międzykręgowego pod kontrolą rtg. Usunięcie trepanu z fragmentem tkanki kostnej stawu międzywyrostkowego oraz drutem Kirschnera. Ponowne wprowadzenie drutu Kirschnera w poprzez wytworzony kanał kostny do krążka mięzykręgowego pod kontrolą fluoroskopii. Wprowadenie dylatatorów. Nałożenie na dylatatory „kaniuli dostępowej” do endoskopu (Karl STORZA GmbH & Co KG, Tuttlingen) i wprowadzenie do krążka międzykręgowego poprzez wytworzony kanał kostny. Usunięcie materiału krążka międzykręgowego pod kontrolą endoskopu z wizualizacją kanału międzykręgowego oraz struktur nerwowych po operowanej stronie. Usunięcie endoskopu, szew skórny, jałowy opatrunek. Analiza statystyczna Dla porównania wyników w obrębie dwóch badanych grup zastosowano test Manna-Whitneya-Wilcoxona. Poziom istotności testu określono na poziomie p < 0,05. Wyniki Ocena kliniczna Różnica wieku podczas operacji była statystycznie istotna dla porównywanych grup. W grupie pierwszej większość chorych była aktywna zawodowo przed wystąpieniem dolegliwości bólowych. Ośmiu chorych nie korzystało ze zwolnienia z pracy przed okresem przyjęcia do szpitala. W grupie drugiej wszyscy chorzy nie pracowali zawodowo ze względu na wiek lub współistniejące schorzenia. Ryc. 1. Schemat przygotowania kanału roboczego w technice endoskopowej przez staw międzywyrostkowy w obrębie segmentu ruchowego L5/S1. (A – oś kanału i przebieg drutu Kirschnera, B – osadzenie „dylatatora” centrującego trepan kostny, C – kanał roboczy po resekcji przy pomocy trepanu) Fig. 1. Diagram of the preparation of the working channel in transfacet endoscopic technique within the L5/S1 motion segment. (A – channel axis and the course of the k-wire, B – position of dilators centering bone reamer, C working channel after resection using the bone reamer) © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 182 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 180-185 Łukasz Kubaszewski et al. Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej... Schorzenia współistniejące W grupie pierwszej u 5 chorych występowało jedno schorzenie współistniejące: nadciśnienie (dwóch chorych), niedoczynność tarczycy (dwóch chorych), astma (jeden chory). W grupie drugiej u 10 chorych występowało jedno lub więcej schorzeń przewlekłych. Zapalenie płuc (dwóch chorych), przewlekła obturacyjna choroba płuc (czterech chorych), cukrzyca (trzech chorych), nadciśnienie tętnicze (pięciu chorych), reumatoidalne zapalenie stawów (dwóch chorych), niedomykalność zastawki mitralnej (jedna chora) choroba niedokrwienna mięśnia sercowego (czterech chorych). (1-4 dni). Długość okresu hospitalizacji była porównywalna dla obydwu grup (p = 0,078) Stopień zmniejszenia dolegliwości bólowych wg analogowej skali bólu (VAS) po operacji oraz w badaniu kontrolnym Średni poziom dolegliwości bólowych wg skali VAS w grupie pierwszej przed operacją wynosił 7,65 (6-10), dwa dni po operacji wynosił 2,41 (0-5), w badaniu kontrolnym 2,12 (0-5). W grupie drugiej poziom VAS wynosił odpowiednio przed operacją wynosił 7,64 (5-10), dwa dni po operacjiwynosił 3,09 (1-5) oraz w badaniu kontrolnym 2.09 (1-6). Stopień zmiany VAS pomiędzy badaniem przed i po leczeniu operacyjnym oraz badaniem po operacji i badaniem kontrolnym były porównywalne dla obydwu grup i nie wykazywały statystycznie istotnej różnicy (odpowiednio p = 0,34 i p = 0,28) Dyskusja Stopień zmniejszenia niepełnosprawności wg wskaźnika Oswestry Średni stopień niepełnosprawności wg Oswestry w grupie pierwszej wynosił: w badaniu przed operacją 60.71% (4878%) oraz 20.35 (4-46%) w badaniu kontrolnym. W grupie drugiej wskaźnik Oswestry wynosił odpowiednio 74.55% ( 50-86%) oraz 39.09% (20-52%). Zmiana wskaźnika niepełnosprawności w obydwu grupach nie wykazywała statystycznie istotnych różnic (p=0.25) Czas trwania operacji Średni czas operacji w grupy pierwszej wynosił 79 min (50100 min), w grupie drugiej średni czas operacji wynosił 59,8 min (30-80 min) i był statystycznie istotnie krótszy w porównaniu do grupy pierwszej (p = 0,023). Utrata krwi Średnia śródoperacyjna utrata krwi w grupie pierwszej wynosiła 101,76 ml (20-250 ml), w grupie drugiej wynosiła 37,18ml (10-100ml). Różnica utraty krwi pomiędzy analizowanymi grupami była statystycznie istotna (p = 0,005) Długość okresu hospitalizacji Średni okres hospitalizacji wynosił: w grupie pierwszej wynosiła 3,12 dni (1-5 dni), w grupie drugiej wynosił 2,36 dni Okres powrotu do „pierwotnej” aktywności. Średni okres do aktywności sprzed występowania dolegliwości wynosił: w grupie pierwszej wynosił 27,18 dni (10-90 dni), w grupie drugiej 14 dni (4-30 dni). Różnica powrotu do aktywności sprzed okresu dolegliwości bólowych była istotnie krótsza u chorych leczonych techniką endoskopową (p = 0,027) Segment ruchowy L5/S1 ze względu na uwarunkowania anatomiczne jest rzadkim miejscem stosowania techniki endoskopowej z dostępu bocznego. Niektórzy autorzy wykluczają nawet możliwość zastosowania dostępu bocznego w obrębie tego segmentu L5/S1 [10]. Możliwość wykonania endoskopowego dostępu bocznego uwarunkowana jest właściwym doborem chorych: młody wiek, nieznaczne zmiany zwyrodnieniowe w obrębie elementów kostnych, odpowiednie warunki anatomiczne (nisko położony talerz kości biodrowej), zachowanie wysokości przestrzeni międzytrzonowej operowanego segmentu. Ocena lokalnych warunków anatomicznych możliwa jest przedoperacyjnie w badaniu rezonansu magnetycznego [11]. Powyższe ograniczenia mają na celu wykluczenie przypadków, gdzie brak możliwości prawidłowego wprowadzenia kanału endokospowego może uniemożliwić ekstrakcję materiału krążka międzykręgowego i jednocześnie stwarzać zagrożenia dla zdrowia chorego. Szczególnie w przypadkach przepuklin dootworowych oraz zenątrzotworowych wskazane jest zastosowanie technik klasycznej dyscektomii. Jednakże zakres resekcji może zagrażać pooperacyjną niestabilnością wobec tego konieczne jest rozszerzenie zakresu operacji i zastosowanie stabilizacji przeznasadowej. Istotnym problemem są chorzy w podeszłym wieku z współwystępującymi schorzeniami, które są przeciwskazaniem do rozległej procedury otwartej w obrębie kręgosłupa. Wskazany jest wybór technik małoinwazyjnych pozwalających na ograniczenie rozległości operacji oraz skrócenie czasu operacji. U chorych starszych należy oczekiwać występowania zaawansowanych zmian zwyrodnieniowych w obrębie kręgosłupa (przerost stawów międzywyrostkowych, wyrośla kostne w obrębie trzonów kręgów oraz zwężenie przestrzeni międzytrzonowej) w istotny sposób utrudniających wykonywanie procedur endoskopowych. Z opisanych w literaturze technik endoskopowych tylko jedna pozawala na leczenie chorych z dyskopatią w obrębie segmentu ruchowego L5/S1 z zaawansowanymi zmianami zwyrodnieniowymi. Technika zaproponowana przez Lee SH i wsp. [8] opiera się na częściowej resekcji wyrostka stawowego górnego krę- © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 183 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 180-185 Łukasz Kubaszewski et al. Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej... gu S1 co pozwala zwiększyć ekspozycję bocznej powierzchni krążka międzykręgowego L5/S1 niezależnie od anatomicznego ułożenia talerza kości biodrowej. W technice tej resekcja elementów kostnych dokonywana jest bez bezpośredniej kontroli wzrokowej, posiłkując się jedynie kontrolą skopi operacyjnej w różnych projekcjach, co pozwala na ocenę położenia trepanów w stosunku do kostnych elementów ograniczających kanał międzykręgowy. Technika ta, podobnie jak większość technik endoskopowych wskazana jest u chorych młodych (średni wiek prezentowanej przez autora grupie wynosił 39,2 lat) oraz bez zaawansowanych zmian zwyrodnieniowych. Druga technika zastosowana w leczeniu analizowanej grupy [9] jest przeznaczona dla starszych chorych a zaawansowane zmiany zwyrodnieniowe nie są przeciwwskazaniem do operacji. Pozwala ona na zmniejszenie objawów bólowych o charakterze korzeniowym, u chorych z zaawansowanymi zmianami zwyrodnieniowymi, które nie tylko nie stanowią przeciwwskazania do techniki endoskopowej z dostępu przez staw międzywyrostkowy lecz dodatkowo zabezpieczają segment ruchowy przez ryzykiem pooperacyjnej niestabilności. Ponadto w tej grupie chorych częściej współwystępują inne schorzenia stanowiące istotne przeciwwskazania do leczenia otwartego. Ponadto w przypadku przepuklin dootworowych oraz zewnątrzotworowych odbarczanie struktur nerwowych może wiązać się szeroką resekcją w obrębie stawu międzywyrostkowego (foraminoplastyka lub foraminotomia), które może powodować konieczność zastosowania stabilizacji przeznasadowej. Podobnie jak technika Lee i wsp, wytworzenie „kanału roboczego” jest dokonywane bez kontroli wzrokowej jedynie przy pomocy fluoroskopii. Pierwotne wprowadzenie kierunkowego drutu Kirschnera, oraz wykorzystanie go jako elementu centrującego zarówno „dylatatory” jak i trepan, pozwala na bezpieczne wytworzenie kanału do przeprowadzenia kanału roboczego dla endoskopu. W technice endoskopowej przez staw międzywyrostkowy usunięcie materiału krążka międzykręgowego odbywa się zgodnie z kierunkiem wytworzonego kanału roboczego bez możliwość zmiany kąta wprowadzenia samego ednoskopu z możliwością zastosowania narzędzi ze zmiennym kątem zagięcia. Technika ta pozwala zarówno na bezpośrednie usunięcie wypukliny ( trepan przechodzący przez dolną część otworu miedzykręgowego w miejscu wypukliny), jak i pośrednie odbarczenie ( usunięcie materiału jądra miażdżystego z przestrzeni międzytrzonowej). Przedstawiona analiza pozwala na porównanie wyników leczenia techniką PEDLB w porównaniu do techniki klasycznej dyscektomii. Pomimo że porównywane grupy różniły się pod względem wieku, w przebiegu leczenia uzyskano porównywalną poprawę kliniczną pod względem nasilenia dolegliwości bólowych oraz zmniejszenia wskaźnika niepełnosprawności. Stopień nasilenia dolegliwości bólowych w porównywanych grupach był zbliżony w badaniu przedope- racynym oraz w badaniach pooperacyjnych. Stopień niepełnosprawności w grupie drugiej był wyższy w porównaniu do grupy pierwszej zarówno w badaniu przed jak i pooperacyjnym. Różnica ta związana jest najprawdopodobniej z różnicą wieku oraz zaawansowaniem zmian zwyrodnieniowych w obrębie kręgosłupa występujących niezależnie od patologii krążka międzykręgowego. W analizie wykazano, że procedura małoinwazyjna pozwala na skrócenie czasu operacji oraz powrotu do poziomu funkcjonalności sprzed okresu występowania dolegliwości bólowych. Podobne wyniki przedstawiono w badaniu Yoshimoto M i wsp. [12]. W przedstawionej grupie analizowano grupę 24 chorych, u których tylko w części patologia dotyczyła segmentu ruchowego L5/S1. Technika endoskopowa z dostępu bocznego lepiej sprawdza się w bocznych przemieszczeniach krążka międzykręgowego, jednak większość przedstawianych w literaturze badań dotyczy chorych przed 60 rokiem życia [13]. Techniki endoskpowowe, w chorobie zwyrodnieniowej krążka międzykregowego w obrębie kręgosłupa lędźwiowego, uważane są za trudniejsze w procesie kształcenia, jednak uzyskane wyniki są porównywalne z technikami otwartymi [14]. Trudności techniczne i ograniczone możliwości rewizji przestrzeni międzytrzonowej sprawiają, że operacje endoskopowe z dostępu bocznego nadal pozostają jako rzadziej wybierane techniki operacyjne w obrębie segmentu ruchowego L5/S1 pomimo że ryzyko powikłań w przypadku techniki otwartej jest nieznacznie wyższe [15]. Podsumowanie Analizowana technika endoskopowej dyscektomi z dostępu przez staw międzywyrostkowy pozwala na uzyskanie porównywalnych wyników do dyscektomii klasycznej. „Mniejszy” dostęp operacyjny w naszej analizie wiązał się z krótszym czasem leczenia operacyjnego oraz szybszym powrotem do stanu sprzed wystąpienia dolegliwości bólowych. Piśmiennictwo [1] Kambin P, Sampson S. Posterolateral percutaneous suction-excision of herniated lumbar intervertebral discs. Report of interim results. Clin Orthop Relat Res. 1986 Jun;(207):37-43. PubMed PMID: 3720102. [2] Mirkovic SR, Schwartz DG, Glazier KD. Anatomic considerations in lumbar posterolateral percutaneous procedures. Spine (Phila Pa 1976). 1995 Sep 15;20(18):1965-71. PubMed PMID: 8578369. [3] Reulen HJ, Müller A, Ebeling U. Microsurgical anatomy of the lateral approach to extraforaminal lumbar disc herniations. Neurosurgery. 1996 Aug;39(2):345-50; discussion 350-1. PubMed PMID: 8832672. [4] Wang B, Lü G, Liu W, Cheng I, Patel AA. Full-endoscopic interlaminar approach for the surgical treatment of lumbar disc herniation: the causes and prophylaxis of conversion to open. Arch Orthop Trauma Surg. 2012 Nov;132(11):1531-8. doi: 10.1007/s00402-012-1581-9. PubMed PMID: 22763864. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 184 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 180-185 Łukasz Kubaszewski et al. Ocena skuteczności leczenia chorych z dyskopatią segmentu ruchowego L5/S1 techniką dyscektromii endoskopowej... [5] Dezawa A, Sairyo K. New minimally invasive discectomy technique through the interlaminar space using a percutaneous endoscope. Asian J Endosc Surg. 2011 May;4(2):94-8. doi: 10.1111/j.17585910.2011.00072.x. PubMed PMID: 22776230. [6] Kim CH, Chung CK. Endoscopic interlaminar lumbar discectomy with splitting of the ligament flavum under visual control. J Spinal Disord Tech. 2012 Jun;25(4):210-7. doi: 10.1097/BSD.0b013e3182159690. PubMed PMID: 21423050. [7] Jasper GP, Francisco GM, Telfeian A. Outpatient, awake, ultraminimally invasive endoscopic treatment of lumbar disc herniations. R I Med J. 2014;97(6):47-9. [8] Lee SH, Kang HS, Choi G, Kong BJ, Ahn Y, Kim JS, Lee HY. Foraminoplastic ventral epidural approach for removal of extruded herniated fragment at the L5-S1 level. Neurol Med Chir. 2010;50(12):1074-8. PubMed PMID: 21206181. [9] Kubaszewski L, Kaczmarczyk J, Nowakowski A, Sulewski A. Foraminoplastic transfacet epidural endoscopic approach for removal of intraforaminal disc herniation at the L5-S1 level. Wideochir Inne Tech Malo Inwazyjne. 2014;9(1):96-100. doi: 10.5114/wiitm.2014.40186. [10] Lee DH, Kim NH, Park JB, Hwang CJ, Lee CS, Kim YT, Kang SJ, Rhee JM. CT scan assessment of the pathway of the true lateral approach for transforaminal endoscopic lumbar discectomy: is It possible? J Bone Joint Surg Br. 2011 Oct;93(10):1395-9. doi: 10.1302/0301-620X.93B10.26833. PubMed PMID: 21969441. [11] J Spinal Disord Tech. 2014 Aug 4. [Epub ahead of print] Morphometric Analysis of the Working Zone for Posterolateral Endoscopic Lumbar Discectomy Based on Magnetic Resonance Neurography. Guan X(1), Gu X, Zhang L, Wu X, Zhang H, He S, Gu G, Fan G, Fu Q. [12] Yoshimoto M(1), Iwase T, Takebayashi T, Ida K, Yamashita T. Microendoscopic discectomy for far lateral lumbar disk herniation: less surgical invasiveness and minimum 2-year follow-up results. J Spinal Disord Tech. 2014 Feb;27(1):E1-7. doi: 10.1097/ BSD.0b013e3182886fa0. 13. Choi KC(1), Kim JS, Ryu KS, Kang BU, Ahn Y, Lee SH. Percutaneous endoscopic lumbar discectomy for L5-S1 disc herniation: transforaminal versus interlaminar approach. Pain Physician. 2013 Nov-Dec;16(6):547-56. [14] Xu H(1), Liu X, Liu G, Zhao J, Fu Q, Xu B. Learning Curve of FullEndoscopic Technique Through Interlaminar Approach for L5/S1 Disk Herniations. Cell Biochem Biophys. 2014 May 18. [Epub ahead of print] [15] Wang H(1), Cheng J, Xiao H, Li C, Zhou Y. Adolescent lumbar disc herniation: experience from a large minimally invasive treatment centre for lumbar degenerative disease in Chongqing, China. Clin Neurol Neurosurg. 2013 Aug;115(8):1415-9. doi:10.1016/j. clineuro.2013.01.019. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 185 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 186-191 ISSN 0009-479X PRACE ORYGINALNE Kończyna dolna i obręcz biodrowa Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego – na podstawie wieloletnich obserwacji Indications, difficulties and complications in resurfacing arthroplasty of the hip – based on long time of observations Andrzej Atras, Andrzej Bednarek Wojewódzki Szpital Specjalistyczny im.Stefana kardynała Wyszyńskiego w Lublinie Streszczenie Wstęp: Coraz częściej ortopedzi sięgają po nowoczesne metody wymiany zniszczonego stawu biodrowego, do których możemy zaliczyć z całą pewnością protezoplastykę powierzchniową. Stosowanie tej metody tłumaczone jest znacznie mniejszym zniszczeniem tkanki kostnej, często zachowaniem czucia głębokiego stawu , większą stabilnością protezy, bardziej fizjologicznym osadzeniem protezy oraz brakiem dolegliwości bólowych spowodowanych przesztywnieniem trzonu kości udowej, co daje choremu większy komfort życia i większe bezpieczeństwo w okresie pooperacyjnym. Metoda i materiał: Badaną grupę stanowiło 192 chorych, u których założono 196 protez powierzchniowych stawu biodrowego w latach 2005-2012. Czas jaki upłynął od wystąpienia objawów niewydolności bólowo-ruchowej stawu biodrowego wynosił od 1 roku do 7 lat. 175 pacjentów zakwalifikowano jako idiopatyczna artroza stawu biodrowego, zaś 17 jako resztkowa dysplazja stawu biodrowego według Crowa typ I/II. Wyniki: Wynik leczenia 167 chorych uznano za bardzo dobry 91-95 HSS – pełny powrót do aktywności życia codziennego i pracy, staw biodrowy niebolesny z funkcjonalnym zakresem ruchów, zdjęcia radiologiczne wskazujące na pełne wgojenie protezy. Dyskusja: Na podstawie badania postawiono następujące wnioski: wczesne wyniki kliniczne i radiologiczne są bardzo dobre, ryzyko złamania szyjki wskutek zaburzeń ukrwienia może wystąpić w każdym momencie po operacji, dlatego konieczna jest okresowa kontrola kliniczna i radiologiczna, jeszcze dokładnie nie poznano wpływu uwalnianych jonów metalu na organizm pacjenta, a w szczególności ich działanie karcinogennego i neurotoksycznego. Słowa kluczowe: protezoplastyka stawu biodrowego, kapoplastyka, artroza stawu biodrowego Abstract Introduction: Increasingly, orthopedic surgeons resort to modern methods of exchanging the damaged hip joint, which can include resurfacing arthroplasty. Applying it is translated to a much lesser destruction of bone tissue, often conduct joint proprioception, greater stability of the prosthesis, the more physiological deposition of the prosthesis and the lack of pain caused femoral shaft, which gives the patient greater comfort and greater security in the postoperative period. Method and material: Study group consisted of 192 patients was established in the years 2005-2012 196 hip resurfacing prosthesis. The elapsed time from the onset of symptoms of physical distress hip ranged from 1 year to 7 years. 175 patients were classified as idiopathic arthrosis of the hip, and 17 as a residual hip dysplasia by Crow type I / II. Results: 167 patients were considered very good 91-95 HSS - a full return to activities of daily life and work, painless hip with a functional range of motion, radiographs showing Incorporation full dentures. Discussion: On the basis of our research performance, the following conclusions: early clinical and radiological results are very good, the risk of neck’s fracture due to insufficient blood circulation can occur at any time after the operation, so patietnt must be monitored periodically clinical and radiological, are not known yet exactly the impact of the release of metal ions on the patient’s body and in particular the effect of carcinogenic and neurotoxic. Keywords: total hip replacement, resurfacing arthroplasty, hip arthrosis Author’s address: Andrzej Atras, Wojewódzki Szpital Specjalistyczny, Oddział Urazowo-Ortopedyczny, 20-869 Lublin, Al. Kraśnicka 100, tel. 605991392, 815364690, email: [email protected] © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 186 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 186-191 Andrzej Atras et al. Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego... Wstęp Od półwiecza uznanym sposobem leczenia artrozy stawu biodrowego jest na pewno protezoplastyka całkowita trzpieniowa , której skuteczność potwierdzał już Sir John Charnley w swoich badaniach z 1974 r. [1]. Niemniej ten typ protezoplastyki jest przeznaczony raczej dla osób mniej aktywnych, co potwierdzają długoterminowe obserwacje, zaś dla osób młodych, głównie mężczyzn, ortopedzi często sięgają po nowoczesne metody wymiany zniszczonego stawu biodrowego, do których należy między innymi protezoplastyka powierzchniowa. Stosowanie jej tłumaczy się mniejszym zniszczeniem tkanki kostnej związanym z brakiem kanału dla protezy w kości udowej, większa stabilnością protezy, zmniejszonym zużyciem i uwalnianiem produktów tarcia do otaczających tkanek, bardziej fizjologicznym osadzeniem protezy oraz brakiem dolegliwości bólowych spowodowanych przesztywnieniem trzonu kości udowej, co daje choremu większe bezpieczeństwo w okresie pooperacyjnym i większy komfort życia. Obecne poglądy i badania wykluczyły jednak jedną z częściej podnoszonych zalet, jaką stanowi znaczna poprawa zakresu ruchów stawu biodrowego, Doherty oraz Bengs wykazali statystycznie znacząco mniejszy zakres ruchów stawu biodrowego po operacji kapoplastyki w porównaniu do tradycyjnej protezoplastyki. [2] Niemniej jednak fascynacja protezoplastyką powierzchniową z powodu wyżej wymienionych zalet powoduje, że zbyt często rozszerza się wskazania do jej zastosowania, co sprzyja występowaniu częstszych powikłań z nią związanych. Trzeba pamiętać, że ten sposób leczenia zmian zwyrodnieniowych stawu biodrowego pomimo wielu walorów nie ma charakteru uniwersalnego i trzeba znać granice jego zastosowania. W celu ograniczenia zniszczeń tkanek otaczających staw biodrowy, część autorów zaleca stosowanie minimalnego dostępu operacyjnego tzw. MIS, który niezależnie od dojścia chirurgicznego, przednio- czy tylnobocznego powinien być mniejszy niż 6-10 cm. Najlepiej sprawdza się on u osób szczupłych i niezbyt umięśnionych. Rzadko jednak mamy takich chorych, a ze względu na technikę operacyjną i wielkość komponentów raczej jest to sposób niezalecany w protezoplastyce powierzchniowej [3]. Często nie tylko nie zmniejsza dostępu operacyjnego, ale powoduje, bardzo dużą traumatyzację tkanek miękkich spowodowanych silnym rozciąganiem skóry, powięzi i mięśni, zaburzając gojenie rany. Zła kwalifikacja i błędy techniczne są często przyczyną problemów z prawidłową funkcją protezy i szybkim obluzowaniem lub zużyciem jej komponentów, mogących prowadzić do zaburzeń wydolności chodu, a nawet nadmiernego uwalniania jonów metal, czego następstwem może być występowanie ALVAL-u i pseudotumoru. Założenie protezy powierzchniowej wymaga od ortopedy dobrej znajomości anatomii stawu bio- drowego, biegłości jako operatora, dużego doświadczenia w operacjach stawu biodrowego, a w szczególności znajomości techniki operacyjnej. Jednym z najczęstszych powikłań występujących w tej metodzie leczenia jest nieprawidłowe ustawienie komponentów protezy często z ustawieniem elementu głowowego w położeniu szpotawym lub retrowersji. Prace z zastosowaniem tomografii komputerowej wykazały, że powikłanie to zdarza się częściej niż się powszechnie uważa bo aż w 15% [4]. Wysuwane wobec protezoplastyki powierzchniowej zastrzeżenia, że konieczne w tej metodzie przecięcie torebki stawowej niszczy ukrwienie śródkostne głowy, mogąc powodować martwicę głowy i szyjki kości udowej, doprowadzając w konsekwencji do obluzowania protezy lub złamania kości udowej, w praktyce rzadko znajdują potwierdzenie. Należy tutaj podkreślić, że są sytuacje, gdzie kapoplastykę można uważać za jedną z najlepszych opcji postępowania, są to: wiek poniżej 50 r.ż. (Amstutz poniżej 60 r.ż.), aktywny tryb życia, dobrej jakości kość udowa, częściej u mężczyzn, prawidłowa waga ciała BMI <30, różnica długości kończyn dolnych nieprzekraczająca 1 cm, początkowa artroza stawu biodrowego [4]. W Stanach Zjednoczonych i Australii przeprowadzono 2 duże badania dotyczące kapoplastyki, pierwsze w Ośrodku Wright Medical (Arlington, Tenn ) w 1996 r., drugie wdrożone przez zespół The Corin Cormet IDE w latach 2001-2003 w 12 ośrodkach ortopedycznych na 337 pacjentach [5,6]. Badania te umożliwiły określenie profilu najlepszego pacjenta do protezoplastyki powierzchniowej, ukazały wskazania jakimi trzeba się kierować przy doborze kandydatów do takiej operacji. Oczywiście biorą one także pod uwagę indywidualne doświadczenia i preferencje ortopedów traktowanych jako jednostki. Do czynników ryzyka zaliczono: małe rozmiary komponentów protezy, inny powód uszkodzenia stawu biodrowego niż artroza, przedoperacyjna różnica długości kończyn dolnych większa niż 1 cm i przedoperacyjny skala punktowa Harrisa (Harris Hip Score ) mniejsza niż 70. Z powyższych rozważań wynika że nie każdy pacjent będzie dobrym kandydatem do tego typu operacji i dlatego należy dokonywać wnikliwego doboru pacjentów [6,7]. Metodyka i materiał Kwalifikowano do zabiegu operacyjnego założenia protezy powierzchniowej stawu biodrowego, osoby dość młode – mężczyzn w wieku poniżej 65 roku życia, kobiety powyżej 49 roku życia, ale poniżej 64 roku życia (tylko 4 pacjentów było w wieku 67-70 lat). Najczęściej były to osoby aktywne, u których nie występowały objawy martwicy głowy kości udowej i ubytki w powierzchni stawowej większe niż 1 cm. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 187 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 186-191 Andrzej Atras et al. Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego... Wszystkich pacjentów przed operacją oceniano zarówno w badaniu klinicznym, jak i radiologicznym ( oznaczano offset głowy kości udowej, stosunek głowy do szyjki kości udowej, kąt szyjkowo-udowy i antetorsję szyjki kości udowej), 23 pacjentom wykonano badanie tomografii komputerowej w celu określenia wielkości ubytków w głowie kości udowej oraz zniekształcenia połączenia głowa-szyjka. Wszyscy chorzy wyrazili świadomą zgodę na zabieg operacyjny i ocenę wyniku protezoplastyki na kolejnych wizytach kontrolnych po wcześniejszym przekazaniu informacji przez lekarza prowadzącego na temat procedur związanych z protezoplastyką powierzchniową stawu biodrowego, zagrożeń, możliwości uwalniania jonów metali, oraz ewentualnych przyczyn i sposobów operacji rewizyjnych wymiany protezy powierzchniowej stawu biodrowego. Operacje były wykonywane przez dwóch chirurgów ortopedów. Dojście do stawu biodrowego było tylnoboczne z szerokim uwidocznieniem stawu biodrowego, nigdy nie stosowano dostępu małoinwazyjnego, uznając go za zbyt traumatyzujący tkanki miękkie i niedający dobrego wglądu w pole operacyjne. Postępowanie operacyjne implantacji protezy było zgodne z wytycznymi zawartymi w instrukcji dołączonej do danego typu protezy. W 90% przypadków stosowano płukanie pulsacyjne głowy kości udowej tuż przed ostateczną implantacją komponentu udowego protezy powierzchniowej. Cement użyty do osadzenia komponentu udowego był o niskiej spoistości (low viscosity), tylko w 28 przypadkach zastosowano cement o wysokiej spoistości (high viscosity) – początkowo zalecany przy osadzaniu protezy Wright Conserve Plus metodą „packing”. Czas pobytu w szpitalu wahał się od 6 do 14 dni. Po operacji usprawniano pacjenta już w pierwszej dobie wykonując ćwiczenia izometryczne mięśni kończyn dolnych. W kolejnych dniach po operacji uczono pacjentów techniki chodzenia, pokonywania schodów, wstawania i siadania na krześle i w pojazdach mechanicznych, jak również siadania i wstawania z toalety. Celem pracy jest ocena skuteczności tego sposobu postępowania poprzez obserwację powrotu pacjenta do codziennej aktywności, ocenę zakresu ruchów stawów biodrowych, jakości i bezbolesności chodu oraz ocenę radiologiczną po 3, 12, 24 i 36 miesiącach oraz próba określenia zagrożeń związanych z protezoplastyką powierzchniową. Badaną grupę stanowiło 192 chorych, u których założyliśmy 196 protez powierzchniowych stawu biodrowego w latach 2005-2012. Wśród chorych było 118 mężczyzn i 74 kobiet w wieku od 19 do 70 lat, średnio 52 lat. Czas jaki upłynął od Tabela 1. Ocena funkcji protezy powierzchniowej z zastosowaniem skali UCLA (University College Los Angeles Activity Level scale ) [8] Table 1. Evaluation of the function of hip resurfacing arthroplasty using a scale UCLA (University College Los Angeles Activity Level scale) Skala UCLA Ilosć pacjentów 1 złe 7 2-4 4 5 4 6 10 7 59 8 62 9-10 46 wystąpienia objawów niewydolności bólowo-ruchowej stawu biodrowego wynosił od 1 roku do 7 lat. 175 pacjentów zakwalifikowano jako idiopatyczna artroza stawu biodrowego, zaś 17 jako resztkowa dysplazja stawu biodrowego według Crowa typ I/II, wcześniej leczona operacyjnie tylko u 8 osób. U 4 pacjentów założono protezę powierzchniową obustronnie. Wyniki Wynik leczenia 167 chorych uznano za bardzo dobry 9195 HSS – pełny powrót do aktywności życia codziennego i pracy, staw biodrowy niebolesny z funkcjonalnym zakresem ruchów, zdjęcia radiologiczne wskazujące na pełne wgojenie protezy. Wynik leczenia 14 chorych uznano za dobry 81-86 HSS, zaś 4 za zadowalający 73-76 HSS – chód z dyskretnym utykaniem, okresowe dolegliwości bólowe stawu biodrowego, lub niepełny zakres ruchów w stawie biodrowym, w zdjęciach rtg cechy wtórnego przewężenia szyjki kości udowej lub niewielka migracja protezy. U 21 pacjentów stwierdzono przewężenie szyjki kości udowej (bez wpływu na funkcję protezy, zaś u 2 konflikt panewkowo-szyjkowy. Jako wyniki złe uznano tylko 7 przypadków w których doszło do wtórnej martwicy głowy kości udowej 2 pacjentów, obluzowania protezy stawu biodrowego w pierwszych 2 latach po operacji 1 pacjent, skostnienia okołostawowe II stopnia według Brooker – 1 pacjent, konflikt torebkowo-panewkowy lub konflikt m. biodrowo-lędzwiowego z brzegiem panewki – 2 pacjentów, głębokie zakażenie okołoprotezowe w pierwszych 2 latach 1 pacjent - z posiewu uzyskano wzrost Staphylococcus epidermidis. 68 pacjentów deklarowało powrót do uprawiania sportu rekreacyjnego, zaś 132 powróciło do wcześniej wykonywanego zawodu lub pracowało dorywczo (emeryci). Przykład Chory F.A., lat 52, dolegliwości bólowe lewego stawu biodrowego od 3 lat, przed operacją od pół roku uległy znacznemu nasileniu, promieniowanie bólu do stawu kolanowego. Ograniczenie ruchów w stawie biodrowym, trudności w chodzeniu. Po analizie zdjęć rtg i ze względu na wiek pacjenta zakwalifikowano go do protezoplastyki powierzchniowej. Po operacji w 4 dobie pacjent rozpoczął chodzenie z pomocą 2 lasek łokciowych, które odstawił po 2 miesiącach. Badania kontrolne po 1 i 2 latach – biodro niebolesne, dobra funkcja protezy lewego stawu biodrowego, chód wydolny bez utykania. Na wizycie po 3 latach od założenia protezy powierzchniowej, pacjent skarżył się na silne dolegliwości bólowe lewego biodra podczas obciążania, uczucie przeskakiwania i stukania w tym stawie. Po wykonaniu zdjęć rentgenowskich kontrolnych stwierdzono złamanie okołoprotezowe szyjki © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 188 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 186-191 Andrzej Atras et al. Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego... A B C D Ryc. 1. Przykład powikłania protezoplastyki powierzchniowej stawu biodrowego złamaniem okołoprotezowym i martwicą głowy i częściowo szyjki kości udowej. Głowa kości udowej po opracowaniu frezami (A), RTG po operacji (B), RTG po 3 latach (C), Głowa kości udowej w trakcie operacji rewizyjnej (D) Fig. 1. Complications of hip resurfacing arthroplasty periprosthetic fractures and necrosis of the head and part of the femoral neck – example kości udowej lewej. Operacja rewizyjna wykazała złamanie spowodowane martwicą głowy i częściowo szyjki lewej kości udowej na tle zaburzeń naczyniowych. Dyskusja i wnioski Leczenie artrozy stawu biodrowego poprzez założenie protezy powierzchniowej wymaga wnikliwej kwalifikacji pacjenta do tego zabiegu oraz oceny stanu ogólnego zdrowia pacjenta. Bardzo istotne znaczenie mają także doświadczenie zespołu ope- racyjnego i możliwości techniczne sali operacyjnej. Operacje te wykonywane są w trybie planowym, powinny być przemyślane i odpowiednio zaplanowane, zaś wszelakie wątpliwości powinny świadczyć przeciwko zastosowaniu tej metody. Nowoczesna protezoplastyka powierzchniowa jest kontynuacją pomysłu Petersena i Wagnera (kapoplastyka I i II generacji ), z tym że obecnie stosowanym połączeniem jest metal–metal, a panewka mocowana jest sposobem Press-fit. Po złych doświadczeniach z protezami I i II generacji (złamania zmęczeniowe szyjki kości udowej, obluzowania komponentów protezy, destrukcja otaczającej kości przez drobiny © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 189 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 186-191 Andrzej Atras et al. Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego... polietylenowe), podchodzono do tego typu protez z pewną ostrożnością. Niemniej jednak z uwagi na nowe publikacje ukazujące dobre wyniki protezoplastyki powierzchniowej i obalające dotychczasową złą opinię o tego typu protezie, należy rozważyć przy zachowaniu wskazań ten sposób leczenia artrozy u osób młodych i aktywnych, jako jedną z opcji [9]. Istniejące dotychczas obawy w środowisku ortopedycznym iż proteza powierzchniowa może mieć wpływ na powstawanie nowotworów nie zostały potwierdzone w badaniach doświadczalnych, zaś obserwacje kliniczne wręcz wykluczają taką możliwość. Kontrowersje dotyczące kapoplastyki III generacji wynikają z negatywnego wpływu na organizm uwalnianych jonów metali. W Europe, Hans Willert donosił o 0,5% występowaniu uczuleń na jony uwalniane z współpracujących powierzchni metal–metal (osobiste doniesienia, January 2001). Oparł te obserwacje na grupie 400 pacjentów, którym założono protezę powierzchniową stawu biodrowego w ramach badania IDE Study. 20-letnie badania z Skandynawii (szczególnie Finlandii) nie znalazły dodatniej korelacji z występowaniem choroby nowotworowej. Zaobserwowano pojedyncze przypadki białaczek, ale nie były one istotne statystycznie. W badaniach Webera dotyczących kapoplastyki stwierdzono 12 zgonów, z czego 3 były związane z chorobą nowotworową, ale w większości wiązały się z wiekiem pacjentów. Dwa zgony były spowodowane rakiem prostaty, 1 zgon był spowodowany białaczką wieku starczego [10,11]. Z badań Metasul wynika niski wpływ protezoplastyki powierzchniowej na osteolizę otaczającej tkanki kostnej, znacznie mniejszy niż to miało miejsce przy połączeniach metal– polietylen. Jest to wynikiem braku drobin polietylenowych, ale także bardziej fizjologicznym rozkładem sił w obrębie szyjki i okolicy międzykrętarzowej kości udowej niż ma to miejsce w przypadku protezy całkowitej, co w znacznym stopniu zapobiega wystepowaniu zjawisku „stress shieldingu”, niemniej jednak w wyniku pracy powierzchni czynnych protezy powierzchniowej dochodzi do uwolnienia jonów metali, szczególnie kobaltu i chromu [12,13]. Dlatego proteza ta jest przeciwwskazana dla młodych kobiet oraz ludzi z chorobami nerek, szczególnie w przypadku dużej koncentracji tych jonów. Mają one działania alergizujące, uszkadzające nerki – doprowadzają do niewydolności nerek, mają negatywny wpływ na matki w ciąży i karmiące [14]. W naszym materiale jak i w pracach innych autorów zaobserwowano występowanie martwicy głowy kości udowej pod protezą, doprowadzającą często do obluzowania lub złamania szyjki kości udowej, niemniej jednak częstość występowania tego powikłania nie była zbyt częsta i nie przekraczała 3%. Częstość występowania złamania szyjki kości udowej przy protezoplastyce powierzchniowej nie jest zbyt duża i wacha się według innych doniesień na poziomie ok. 1%. Najczęściej wiąże się z błędami osadzenia protezy – „notching” i występuje zwykle u kobiet powyżej 60 roku życia – słaba jakość kości [15]. Trzeba jednak pamiętać, że w przeciwieństwie do złamań okołoprotezowych protez trzpieniowych leczenie operacyjne jest tutaj o wiele łatwiejsze i porównywalne rozległością do pierwotnego założenia protezy całkowitej tradycyjnej. Problemy z występowaniem zwichnięć protezy powierzchniowej praktycznie nie istnieją – są statystycznie nieistotne, według danych z Medicare zwichnięcia protezy całkowitej z głową 28 mm lub 32 mm zdarzają się w pierwszych 6 miesiącach w 4 procentach, zaś zwichnięcia protez powierzchniowych pomimo o wiele większej aktywności pacjentów i wykorzystywaniu krańcowych zakresów ruchu w stawie biodrowym stanowią tylko ułamek procenta [4,16]. W naszym materiale nie występowały zwichnięcia stawu biodrowego po kapoplastyce. Z doświadczeń McMinna z protezą Birmingham Hip Resurfacing wynika, że pacjenci po operacji w żaden sposób nie ograniczali swojej aktywności zawodowej, a aż 87% mogło powrócić do ulubionej dziedziny sportowej. W ciągu pięciu lat obserwacji wystąpiła potrzeba wykonania operacji rewizyjnej tylko w jednym przypadku. Według The Journal of Arthroplasty z sierpnia 2007 z danych the Hip Society and Association for Arthritic Hip and Knee Surgery aż 80 procent powróciło do pełnej aktywności, a także do uprawiania sportu [15,16]. Amstutz przeprowadził badania wśród tancerzy baletowych, którym założył protezy powierzchniowe, w wynikach stwierdził aż w 95 procentach powrót ich do wcześniej wykonywanego zawodu, było to możliwe dzięki odtworzeniu przez kapolastykę dużego zakresu ruchów a w szczególności uzyskanie dużej stabilności stawu biodrowego [4,16]. Podobne obserwacje mogliśmy poczynić w naszym materiale, powrót do pełnej aktywności zawodowej stwierdziliśmy w 87%, zaś konieczność wykonania operacji rewizyjnej wymiany na protezę całkowitą wystąpiła tylko w 2 przypadkach. Wielu autorów, zaznacza liczne zalety kapoplastyki, negując występowanie znacznego uszkodzenia unaczynienia kości oraz wpływu karcinogennego i toksycznego dla otaczających tkanek opiłków metali chromu i kobaltu, również nasze doświadczenia nie potwierdziły obaw, wprost przeciwnie, stwierdzono że dość szybko dochodzi do rewaskularyzacja głowy i szyjki kości udowej, widoczne niemal śródoperacyjnie [10]. U żadnego z naszych pacjentów nie stwierdzono choroby nowotworowej, co potwierdzają też inni badacze. Zalety tej metody, polegające na uzyskaniu stabilności stawu biodrowego (niewielka podatność na zwichnięcia), ograniczaniu uszkodzenia struktur otaczających i unaczynienia do minimum oraz prawie natychmiastowa rehabilitacji z wysiłkiem mięśniowym pozwalają zachować sprawność i siłę mięśni kończyny i szybki powrót do pełnej sprawności, uzyskując bardzo dobry wczesny i późny wynik. Obserwujemy, że po zastosowaniu powyższej metody pacjenci wracają nie tylko do wykonywania zajęć życia codziennego, ale także zaczynają udzielać się sportowo w zakresie amatorskim, a czasami nawet zawodowym. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 190 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 186-191 Andrzej Atras et al. Wskazania, trudności i powikłania w operacjach protezoplastyki powierzchniowej stawu biodrowego... Piśmiennictwo [1] Campbell P., Beaule P.E., Amstutz H.C: The John Charnley Award: a study of implant failure in metal-on-metal surface arthroplasties. Clin Orthop Relat Res. 2006 Dec;453: 35-46. [2] Marker D., Strimbu K., McGrath M.: Resurfacing Versus Conventional Total Hip Arthroplasty. Bulletin of the NYU Hosp. for Joint Diseas. 2009;67(2): 120-7. [3] Sculco T.P., Jordan L. C.: The mini-incision approach to total hip arthroplasty. Instr. Course Lect., 2004: 53: 141-147. [4] Amstutz H.C., LeDuff M.J.:Eleven years of experience with metal-onmetal hybrid hip resurfacing: a review of 1000 conserve plus. J Arthroplasty. 2008 Sep;23(6 Suppl 1): 36-43. [5] Australian National Joint Registry Annual Report 2005. [6] Back DL, Dalziel R, Young D, Shimmin A. Early results of primary Birmingham hip resurfacings: An independent prospective study of the first 230 hips.J Bone Joint Surg Br. 2005; 87: 324-329. [7] Amstutz HC, Beaule PE, Dorey FJ, LeDuff MJ, Campbell PA, Gruen TA. Metal-on-metal hybrid surface arthroplasty: Two to six-year follow-up study. J Bone Joint Surg Am. 2004; 86: 28-39. [8] Daniel J., Pynsent P.B., McMinn D. Metal-on-metal Resurfacing of the hip in patients under the age of 55 years with osteoarthritis. J. Bone Joint Surg. 2004; 86-B: 177-184. [9] Bell R.S., Schatzker J., Fornasier V.L. I wsp.: A study of implant failure in the Wagner resurfacing arthroplasty. J. Bone Joint Surg., 1985; 67A(8):1165-1175 [10] Visuri T, Pukkala E, Paavolainen P, Pulkkinen P, Riska EB. Cancer risk after metal on metal and polyethylene-on-metal total hip arthroplasty. Clin Orthop. 1996; 329(suppl): 280-S289. [11] McMinn DJ, Daniel J., Ziaee H.: Controversial topics in orthopaedics: metal-on-metal. Ann R Coll Surg Engl. 2005 Nov;87(6): 411-5. [12] Dorr LD, Wan Z, Longjohn DB, Murken R. Total hip arthroplasty with use of Metasul metal-on-metal articulation. Four to seven-year results. J Bone Joint Surg Am. 2000; 82: 789-798. [13] Kishida Y. , Sugano N. , Nishii T. Preservation of the bone mineral density of the femur after surface replacement of the hip. J. Bone Joint Surg. 2004; 86-B: 185-189. [14] Daniel J., Pynsent P.B., McMinn D.J.:Metal-on-metal resurfacing of the hip in patients under the age of 55 years with osteoarthritis. J Bone Joint Surg Br. 2004 Mar;86(2):177-84. [15] McMinn D.J., Daniel J., Ziaee H. i wsp.: Results of the Birmingham Hip Resurfacing dysplasia komponent In severe acetabular insufficiency: a six- to 9.6 – year follow-up.: J. Bone Joint Surg. Br. 2008; 90(6): 715-723. [16] Narvani A.A., Tsiridis E. Nwaboku H.C.: Sporting activity following Birmingham Hip Resurfacing. Int. J. Sports Med., 2006, 27(6), 505-507. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 191 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 192-197 ISSN 0009-479X PRACE ORYGINALNE Kończyna dolna i obręcz biodrowa Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury w zespole bólowym przedniego przedziału kolana po endoprotezoplastyce całkowitej Revision implantation of the patellar component – effectiveness of the procedure in patients with anterior knee pain after total knee replacement Filip Dąbrowski, Andrzej Górecki, Piotr Pędzisz, Paweł Małdyk Katedra i Klinika Ortopedii i Traumatologii Narządu Ruchu, Warszawski Uniwersytet Medyczny Streszczenie Wstęp: Rewizyjne wszczepienie komponentu rzepkowego z powodu bólu w obrębie przedniego przedziału stawu po aloplastyce całkowitej stawu kolanowego nie zawsze przynosi pożądane rezultaty. Celem pracy była ocena procedury rewizyjnego wszczepienia komponentu rzepkowego endoprotezy u pacjentów, u których podczas pierwotnego zabiegu nie wszczepiono tego elementu. Metoda i materiał: Materiał badawczy stanowiły prospektywne i retrospektywne dane o 13 pacjentach, którzy, z powodu bólu przedniego przedziału stawu kolanowego po aloplastyce całkowitej, poddani zostali operacji rewizyjnego wszczepienia komponentu rzepkowego endoprotezy. W badaniu oceniano jakość życia pacjentów (WOMAC), satysfakcję z przeprowadzonego zabiegu (formularz HKASS) oraz sprawność funkcjonalną (HSS). Oceny stanu pacjenta dokonywano przed operacją rewizyjną i minimum 1 rok po niej. Wyniki: Stwierdzono jedynie niewielką poprawę w grupie badanej, zarówno w aspekcie oceny funkcjonalnej (skala HSS), jak również analizy jakości życia (WOMAC). Ogólnie dla całej grupy wynik pod kątem satysfakcji z przeprowadzonego zabiegu był niekorzystny. Wnioski: Rewizyjna implantacja komponentu rzepkowego endoprotezy stawu kolanowego okazuje się w znacznym odsetku przypadków operacją o wątpliwej skuteczności, zarówno w aspekcie oceny funkcjonalnej, jakości życia pacjentów jak również ich satysfakcji z przeprowadzonego zabiegu. Ból lokalizowany w przednim przedziale stawu po endoprotezoplastyce z pozostawieniem „naturalnej rzepki”, może zwiastować obluzowanie komponentów endoprotezy jeszcze przed wystąpieniem objawów radiologicznych. Procedura rewizyjnej implantacji komponentu rzepkowego u pacjentów z bólem przedniego przedziału stawu kolanowego nie powinna być „wygodną opcją” bez szczegółowej diagnostyki istoty problemu uwzględniającej również, oprócz badania klinicznego, obrazowanie tomografii komputerowej z obowiązkową oceną rotacji komponentów endoprotezy. Słowa kluczowe: artroplastyka, wszczepienie, kolano, proteza kolana, zespół bólu rzepkowego Abstract Introduction: Revision implantation of the patellar component due to the anterior knee pain after total knee joint replacement doesn’t always lead to the desired results. The aim of the thesis was to estimate the procedure of revision implantation of the patellar component performed with patients, by whom this element was not implemented during the primary operation. Method and material: As research material served the prospective and retrospective data about 13 patients who due to the anterior knee pain after total knee replacement, underwent revision implantation of the patellar component. The research estimated the quality of life of patients (WOMAC), satisfaction from the conducted operation (HKASS form) and functional skills (HSS). Estimation of the state of the patient was done before the revision operation and minimum 1 year after it was conducted. Results: It was established that only slight improvement was noticed among the research group members, both as to the functional aspect (HSS scale), as well as the analysis of the quality of life (WOMAC). Generally, for the whole group the result regarding the satisfaction from the conducted operation was unfavourable. Conclusions: Revision implantation of patellar component appears to be an operation of doubtful effectiveness in a significant percentage of the cases, both as to the functional estimation, the quality of life of patients as well as their satisfaction from the performed operation. The pain localized in the anterior part of the joint after total knee replacement when the “natural patella” was left, may announce the loosening of the endoprosthesis components already before the radiological symptoms appear. The procedure of the revision implantation of the patellar component with patients having the anterior knee pain, shouldn’t be a “comfortable option” without the detailed diagnosis of the problem considering also, apart from the clinical research, the computer tomography with an obligatory estimation of the rotational orientation the endoprosthesis’s components. Keywords: arthroplasty, replacement, knee, knee prosthesis, patellofemoral pain syndrome Author’s address: Filip Dąbrowski, Klinika Ortopedii i Traumatologii Narządu Ruchu WUM Szpital im. Dzieciątka Jezus, 02-005 Warszawa, ul. Lindleya 4 tel: +48 22 5021513, fax: +48 22 502 21 00 / 22 502 21 0,1e-mail: [email protected] © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 192 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 192-197 Filip Dąbrowski et al. Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury Wstęp Poważnym problemem jest obserwowany u znacznego odsetka pacjentów (5-50%) po aloplastyce całkowitej stawu kolanowego (skrót TKA z ang.: total knee arthroplasty) ból przedniego przedziału stawu (skrót AKP z ang: anterior knee pain). Występuje on zarówno u chorych, u których wszczepiono komponent rzepkowy endoprotezy, jak również u tych, u których zdecydowano się na pozostawienie „naturalnej rzepki” (z ang. native patella) ograniczając się do usunięcia osteofitów i nierówności z powierzchni stawowej. Od wielu lat trwają dyskusje co do celowości rutynowego wszczepiania komponentu rzepkowego podczas aloplastyki całkowitej stawu kolanowego. Istnieją preferencje związane z poszczególnymi krajami. W Stanach Zjednoczonych w większości ośrodków dokonuje się procedury implantacji komponentu rzepkowego podczas pierwotnej operacji aloplastyki, podczas gdy w krajach skandynawskich, podobnie jak w wielu ośrodkach w Polsce, dominuje pogląd, że rzepka nie wymaga rutynowego wszczepienia elementu polietylenowego. Dotychczas nie udało się jednoznacznie określić, które z rozwiązań jest lepsze. Podnoszony przez niektórych argument częstszych rewizji z powodu bólu przedniego przedziału stawu u pacjentów, u których nie zastosowano implantu rzepkowego, wydają się wynikać z częstego wyboru dodatkowej możliwości leczenia jaką jest wszczepienie tego elementu a nie z rzeczywistej skali problemu [1-9]. Stosunkowo mało miejsca w literaturze poświęcono ocenie zabiegu rewizyjnej implantacji komponentu rzepkowego po TKA u pacjentów, u których podczas zabiegu pierwotnego nie dokonano wszczepienia tego elementu [7, 10-16]. Celem pracy była ocena operacji rewizyjnej implantacji komponentu rzepkowego endoprotezy (skrót PR z ang.: patellar revision). Materiał i metody W Klinice Ortopedii i Traumatologii Narządu Ruchu I Wydziału Lekarskiego Warszawskiego Uniwersytetu Medycznego, w latach 2000-2006 wykonano 1349 aloplastyk stawu kolanowego. We wspomnianym okresie u 30 pacjentów wykonano 31 zabiegów rewizyjnej implantacji komponentu rzepkowego endoprotezy. Kryteria włączenia do badania obejmowały pacjentów, którzy wyrazili zgodę na badanie, poddani zostali przed operacją rewizyjną ocenie przy pomocy odpowiednich formularzy, zgłaszali się na wyznaczone kontrole, wypełnili ankiety, posiadali dokumentację niezbędną dla potrzeb badania. Kryteriami wykluczającymi były: brak zgody pacjenta, brak wypełnionych formularzy przed operacją rewizyjną, brak możliwości nawiązania logicznego kontaktu koniecznego do odpowiedzi na pytania i wypełnienia ankiet, brak komplet- nej dokumentacji medycznej, infekcja okolicy endoprotezy, hemofilia, zgon. Ostatecznie materiał kliniczny stanowiło 13 pacjentów spełniających powyższe kryteria. Protokół obejmował dwa badania kontrolne – pierwsze bezpośrednio przed zabiegiem, drugie co najmniej rok po zabiegu. Oprócz zebrania danych z wywiadu i badania przedmiotowego, pacjenci podczas obu wizyt oceniani byli za pomocą następujących instrumentów [17-21]: – skali funkcjonalnej HSS (Hospital for Special Surgery), – wizualnej, miejscowo specyficznej skali jakości życia WOMAC (Western Ontario and McMaster Universities Osteoarthritis index), – formularza oceny radiologicznej po aloplastyce całkowitej stawu kolanowego – KSRES (Knee Society Roentgenographic Evaluation and Scoring System). HKASS jest akronimem wywodzącym się od pełnej nazwy skali – The hip and knee arthroplasty satisfaction scale. To pierwotnie niepublikowany instrument utworzony z myślą o subiektywnej ocenie procedury chirurgicznej dokonywanej przez pacjenta z uwzględnieniem czterech wymiarów: zniesienia bólu, możliwości wykonywania pracy, możliwości uprawiania sportu i rekreacji oraz ogólnego zadowolenia pacjenta z przeprowadzonego zabiegu. Na każde z pytań pacjent udziela jednej z odpowiednio punktowanych odpowiedzi: – jestem bardzo zadowolona/y ( 3 pkt) – raczej zadowolona/y (2 pkt) – raczej niezadowolona/y (1 pkt) – bardzo niezadowolona/y ( 0 pkt). Punkty otrzymane z odpowiedzi mnożone są przez liczbę 8,33 tak aby uzyskać ostateczny wynik wyrażony od 0 do 100 [20,21]. Dokonując analizy statystycznej wyników wykorzystano pakiet komputerowy Statistica 10.0. Dla określenia prawdziwości (istotności) różnic pomiędzy otrzymanymi wynikami, wykorzystano test t-Studenta. Wzięto pod uwagę normalność rozkładu danych liczbowych. Zależności pomiędzy danymi liczbowymi określano analizując poziom korelacji r przy użyciu matryc korelacji (poziom istotności < 0,05). Uwzględniono wielkość grupy badanej. Opracowanie statystyczne obejmowało porównanie zbiorczych wyników przed- i pooperacyjnych dla grupy badanej. Podstawowym kryterium oceny analizowanych przypadków był wynik w skali HSS. Dodatkowo, niezależnie od rezultatu skali HSS, za zły wynik uznawano konieczność wykonania kolejnej rewizji, ocenę w skali HKASS wynosząca 0 pkt. (na 100 możliwych), pogorszenie lub brak poprawy po operacji rewizyjnej w skali HSS; pogorszenie lub brak poprawy w skali WOMAC; cechy radiologicznego obluzowania implantu w protokole KSRES w połączeniu z objawami klinicznymi. Wyniki W badanej grupie znalazło się 13 pacjentów (9 kobiet i 4 mężczyzn) w średnim wieku w chwili badania 76 lat (zakres: 68 © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 193 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 192-197 Filip Dąbrowski et al. Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury – 85; SD: ± 5,14). Oceniono ogółem 13 zabiegów rewizyjnego wszczepienia komponentu rzepkowego (skrót: PR) z uwolnieniem troczków bocznych. Przyczyną wykonywanych zabiegów rewizyjnych był zespół bólowy przedniego przedziału stawu. Wszystkie implanty były wykonane z polietylenu i osadzane na cemencie kostnym. Średnio w ocenianej grupie wykonano na badanym stawie 1,5 operacji poprzedzającej ocenianą procedurę rewizyjnej implantacji rzepki wliczając endoprotezoplastykę całkowitą stawu (zakres: 1- 4; SD: 0,66). Przeciętny wiek pacjentów w chwili zabiegu rewizyjnego wyniósł 73 lata (zakres: 64-80; SD: ± 5). Czas obserwacji od zabiegu rewizyjnego do badania kontrolnego wyniósł średnio 3 lata (zakres: 1,3 do 5 lat; SD: ± 1,31). Uśredniony wynik przedoperacyjny w skali HSS dla grupy badanej wyniósł 59,3 pkt (zakres: od 44 do 77,25; SD: 9,14), podczas gdy po operacji wzrósł statystycznie znamiennie do 71,74 (zakres: 56 do 87,5; SD: 11,83). Znormalizowana wartość w skali WOMAC wyniosła średnio dla grupy 61,57 (zakres: od 15,04 do 87,29; SD: 19,73), a po operacji 47,31 (SD: zakres: od 4,75 do 85,54; SD: 29,32). Są to różnice istotne statystycznie (p < 0,05). W analizie statystycznej wartości z protokołu oceny radiologicznej (KSRES) nie udało się wykazać cech obluzowania poza 1 przypadkiem (obluzowanie obu komponetów). U trzech innych należało zgodnie z założeniami protokołu KSRES podejrzewać możliwość rozpoczynającego się obluzowania implantu (oba komponenty – 2 przypadki, komponent udowy -1 przypadek i komponent piszczelowy -1 przypadek). Ze wspomnianej grupy troje pacjentów oceniono jako wynik zły i 1 jako dobry. W analizie statystycznej przy poziomie istotności p < 0,05 stwierdzono korelację dodatnią pomiędzy jakością życia pacjenta przed PR w odniesieniu do bólu (komponent bólowy WOMAC) a zwiększonym koślawym osadzeniem komponentu piszczelowego (r = 0,7; p < 0,05). Ocena satysfakcji pacjenta z wykonanego zabiegu rewizyjnego według formularza HKASS wyniosła przeciętnie 33,34 (zakres: od 0 do 83,34; SD: 29,85) w 100 punktowej skali. Aż 4 osoby na 13 badanych było „bardzo niezadowolonych” z wyniku rewizyjnej implantacji komponentu rzepkowego endoprotezy otrzymując zerową ocenę punktową w skali. Tyle samo badanych wyrażało „raczej niezadowolenie” z wyniku przeprowadzonej rewizji. W 2 przypadkach stwierdzono występowanie dużych dysproporcji pomiędzy wynikami w skali HSS (84 i 79 pkt.) a oceną z formularza HKASS (odpowiednio po zaokrągleniu: 33 i 25 pkt.). Ocena zgodna z założeniami początkowymi dała podstawę do uznania 5 przypadków za wyniki złe, 1 jako słaby, 5 jako dobre i 2 jako bardzo dobre. Dyskusja Powszechnym problemem jest pytanie o zasadność wszczepienia komponentu rzepkowego podczas pierwotnej alopla- styki stawu kolanowego. Zwolennicy implantowania elementu rzepkowego argumentują, że przeprowadzenie procedury zmniejsza częstość rewizji z powodu bólu przedniego przedziału stawu i zwiększa satysfakcję pacjenta z wykonanego zabiegu. Przeciwnicy podnoszą potencjalne powikłania związane z implantacją komponentu rzepkowego z jałową martwicą kości, i złamaniem włącznie [22-24]. Raporty ze SKAR (Swedish Knee Arthroplasty Register), ANJRR (Australian National Joint Replacement Registry) wskazują, na 1,2 – 1,4 razy wyższe ryzyko rewizji u pacjentów bez wszczepionego komponentu rzepkowego, zwłaszcza w ciągu pierwszych 2-3 lat po TKA. Mimo to nadal w wielu krajach rezygnuje się z implantacji tego komponentu, a istota tego stanu rzeczy jest złożona [25,26]. W naszym ośrodku preferowane jest rozwiązanie, w którym pozostawia się „naturalną rzepkę” (bez implantacji komponentu rzepkowego). Dokonuje się jedynie opracowania powierzchni rzepki poprzez usunięcie osteofitów i wyrównanie powierzchni stawowej z elektrokoagulacją okostnej na brzegu rzepki. W przypadkach kiedy istnieje tendencja do zwiększonego bocznego przyparcia w stawie rzepkowoudowym wykonuje się dodatkowo uwolnienie troczków bocznych rzepki (ok. 25 % zabiegów TKA). Pozostaje jednak pytanie o zasadność takiego postępowania. Wydaje się, że niektórzy chorzy, głównie z otyłością i schorzeniami reumatoidalnymi, mogliby szczególnie skorzystać z wszczepienia komponentu rzepkowego. Wymaga to jednak dodatkowego, wnikliwego badania na większej grupie pacjentów. Do chwili obecnej zdania co do celowości implantacji komponentu rzepkowego są podzielone a argumenty „za” i „przeciw” nie zdają się jednoznacznie przechylać szali wyboru [15, 22-25, 29,30]. Do najczęstszych przyczyn bólu przedniego przedziału po TKA należą: obluzowanie komponentu endoprotezy, infekcja, zespół konfliktu podrzepkowego (z ang.: patellar clunk syndrome), wadliwy tor poruszania się rzepki, kompleksowy zespół bólu regionalnego, problemy psychologiczne / psychiatryczne. Procentowy udział poszczególnych powikłań w zespole bólowym przedniego przedziału stawu po TKA jest trudny do oceny, brakuje również wyczerpujących opracowań powyższego problemu w literaturze [3,10-16,23,29-38]. Z badań własnych wynika, że stosunkowo często ból przedniego przedziału stawu poprzedza radiologiczne objawy obluzowaniu implantu (4 przypadki). Brak ewidentnych cech obluzowania w badaniach wyjściowych RTG utrudniał rozpoznanie i skłaniał do wcześniejszej rewizyjnej implantacji komponentu rzepkowego endoprotezy, co jednak, nie doprowadziło do poprawy oceny funkcjonalnej (HSS) i jakości życia pacjentów (WOMAC) oraz stanowiło podstawę złej oceny ze strony pacjenta (HKASS). Przyczyną AKP może być wadliwy tor poruszania się rzepki. Przy niewielkich zaburzeniach z cechami przyparcia bocznego w stawie rzepkowo-udowym, często postulo- © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 194 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 192-197 Filip Dąbrowski et al. Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury wanym rozwiązaniem jest uwolnienie bocznych troczków rzepki. W przypadkach o dużym stopniu napięcia tkanek i cechami podwichania lub zwichania rzepki należy wziąć pod uwagę złą rotację komponentów endoprotezy. W tym ostatnim przypadku częściej obserwuje się wewnętrzną rotację komponentu udowego prowadzącą podczas zgięcia stawu do bocznego przemieszczania rzepki, względnie znacznego jej przyparcia z krepitacjami i zniszczeniem loży kostnej (modelowanie rzepki na kłykciu bocznym komponentu udowego endoprotezy). Celem rozstrzygnięcia co leży u podłoża nieprawidłowego toru poruszania się rzepki postuluje się wykonanie badania tomografii komputerowej, przy którego pomocy określić można stopień rotacji komponentów endoprotezy – elementu udowego względem linii nadkłykciowej i wszczepu piszczelowego względem guzowatości piszczeli. W wybranych przypadkach możliwe jest wykonanie tomografii rezonansu magnetycznego [31,33,34,39]. Jak wynika z badań własnych oś kończyny po implantacji endoprotezy kolana może mieć wpływ na obniżenie jakości życia spowodowanej dolegliwościami bólowymi. Logicznym wydaje się fakt, że stwierdzana koślawość stawu spowodowana zazwyczaj wadliwą pozycją komponentu piszczelowego, przekładała się na zwiększoną tendencję do zmiany toru poruszania się rzepki na bardziej boczny. W naszej opinii taka sytuacja może leżeć u podłoża bólu przedniego przedziału stawu przed operacją PR. Co ciekawe po implantacji komponentu rzepkowego endoprotezy problem bólu u większości z tych pacjentów przestał być dominującym. Przypuszczamy, że u pacjentów, u których nie osiągnięto pozytywnych rezultatów istniały też inne czynniki mogące odpowiadać za taki stan rzeczy na przykład nieprawidłowa rotacja komponentów endoprotezy. Zdajemy sobie sprawę, że uwolnienie bocznych troczków rzepki przeprowadzane równolegle z rewizyjną implantacją komponentu rzepkowego endoprotezy, prowadząc do zmniejszenia napięcia tkanek i częściowego odnerwienia tej okolicy, mogło się przyczynić do ustąpienia dolegliwości bólowych i wpłynąć na ostateczny wynik zabiegu. Kompleksowy zespół bólu regionalnego (zwany niekiedy zespołem Sudecka) jest często pomijaną przyczyną bólu przedniego przedziału stawu. Powikłanie to dotyczy około 0,8% wszystkich aloplastyk. Wydaje się, że komplikacja ta może częściej dotyczyć osób o słabszej konstrukcji psychicznej z wyższym poziomem lęku w ocenie przedoperacyjnej. Podejrzenia powinny budzić dolegliwości bólowe występujące zwłaszcza we wczesnym okresie pooperacyjnym, którym towarzyszą objawy nadwrażliwości dotykowej, jak również zmiany w kolorze i trofice powłok skórnych. Obraz radiologiczny może nie wykazywać zmian [29,35,36]. W analizowanym materiale klinicznym nie stwierdzono przypadku wskazującego na powikłanie pod postacią kompleksowego zespołu bólu regionalnego. Zaburzenia osobowości pacjenta jak również schorzenia psychiczne np.: depresja, bywają niekiedy przyczyną bólu o różnych lokalizacjach. Zdarza się to czasami również po aloplastyce stawu kolanowego, kiedy pacjent z zaburzeniami osobowości lub zaburzeniami psychicznymi lokalizuje ból w przednim przedziale stawu. Stwarza to poważne problemy diagnostyczne, a niekiedy prowadzić może do mylnych decyzji terapeutycznych. Dlatego wysoce wskazanym elementem diagnostyki, przed ewentualnym podjęciem decyzji o wyborze sposobu leczenia, powinny być, w przypadkach budzących wątpliwości, konsultacje psychologa i / lub psychiatry. Istotne wydaje się zwracanie szczególnej uwagi na obniżenie nastroju i podniesienie poziomu lęku u pacjenta [16,29,35,38]. W naszej analizie nie badano wspomnianego problemu, niemniej jednak w dwóch przypadkach stwierdzono występowanie dużych dysproporcji pomiędzy wynikami w skali HSS a oceną pacjenta wyrażaną w formularzu HKASS. Nie wiemy co leży u podłoża zaobserwowanego zjawiska. Być może podnoszone w piśmiennictwie zaburzenia psychosomatyczne najlepiej tłumaczyłyby ten stan rzeczy. Inne możliwe, naszym zdaniem, przyczyny to nierealne oczekiwania pacjentów, ewentualnie roszczenia odszkodowawcze. Często stosowaną praktyką kliniczną w przypadkach dolegliwości bólowych przedniego przedziału po aloplastyce całkowitej stawu kolanowego bez wszczepienia komponentu rzepkowego, jest implantacja tego elementu. W literaturze niewiele jest doniesień na ten temat, niemniej jednak te które istnieją, wskazują na niepewne efekty takiej procedury. Wydaje się, że przyczyną słabych wyników jest nieprawidłowa diagnoza przedoperacyjna oraz nieprzywiązywanie wagi do złożoności etiologii bólu w obrębie przedniego przedziału stawu [7,10-16,23,24]. D.G. Campbell i wsp. podają, że na 6 przypadków rewizyjnego izolowanego wszczepienia rzepki z powodu bólu przedniego przedziału stawu jedynie u 2 pacjentów stwierdzono poprawę. U 2 chorych dolegliwości nie uległy zmianie, a u kolejnych 2 odnotowano pogorszenie, którego powodem były podwichnięcie w stawie rzepkowo-udowym i złamanie rzepki [14]. Podobnie negatywne wyniki otrzymali H.E. Muoneke i wsp., którzy zbadali 20 przypadków rewizyjnej implantacji komponentu rzepkowego. Średni okres obserwacji w ich badaniu wyniósł 3 lata. Jedynie u 44,4% pacjentów stwierdzono zmniejszenie dolegliwości bólowych. Pozostali zgłaszali brak poprawy lub nasilenie bólu. U 3 pacjentów zaistniała konieczność ponownej operacyjnej rewizji (15%) [7]. M. Khatod i wsp., po analizie 28 przypadków PR, stwierdzają, że jedynie u 52% pacjentów poddanych tej interwencji zauważono poprawę stanu klinicznego. Średni czas od TKA do PR wyniósł 9,8 lat. Autorzy nie zalecają rewizyjnego wszczepienia rzepki jako standardowego sposobu leczenia bólu przedniego przedziału stawu [16]. I.A Karnezis i wsp. oceniają, że na 14 przypadków po PR, jedynie w 9 odnotowano znamienną poprawę. U 3 pacjentów © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 195 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 192-197 Filip Dąbrowski et al. Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury nie stwierdzono różnicy między wynikiem przed- i pooperacyjnym, podczas gdy u 2 odnotowano pogorszenie. Badający wykazali, że im dłuższy okres między TKA a PR, tym gorszy spodziewany wynik rewizji [15]. W analizie dokonanej przez J. Correia i wsp. autorzy potwierdzają złe wyniki rewizyjnej implantacji komponentu rzepkowego – na 46 przypadków aż w 24 wynik okazał się niezadowalający [39]. Również nowsze publikacje donoszą o w dużej mierze niesatysfakcjonujących wynikach procedury rewizyjnego wszczepienia komponentu rzepkowego endoprotezy stawu kolanowego wskazując jednocześnie na złożoność problemu bólu przedniego przedziału stawu wymagającego dalszych dociekań i analiz [10-13]. W materiale własnym zbadano 13 przypadków PR wykonanych z powodu bólu przedniego przedziału stawu po TKA, z czego w 6 przypadkach stwierdzono słaby lub zły wynik zabiegu. Tak więc przy średni trzyletnim okresie obserwacji blisko połowa przeprowadzonych zabiegów nie przyniosła pozytywnego rezultatu. Potwierdza to powyższe doniesienia o złych wynikach PR jako metody leczenia bólu przedniego przedziału stawu po TKA [7,14-16,39]. Wnioski 1. Rewizyjna implantacja komponentu rzepkowego endoprotezy stawu kolanowego okazuje się w znacznym odsetku przypadków operacją o wątpliwej skuteczności, zarówno w aspekcie oceny funkcjonalnej, jakości życia pacjentów jak również ich satysfakcji z przeprowadzonego zabiegu. 2. Ból lokalizowany w przednim przedziale stawu po endoprotezoplastyce z pozostawieniem naturalnej rzepki, może zwiastować obluzowanie komponentów endoprotezy jeszcze przed wystąpieniem objawów radiologicznych. 3. Procedura rewizyjnej implantacji komponentu rzepkowego u pacjentów z bólem przedniego przedziału stawu kolanowego nie powinna być „wygodną opcją” bez szczegółowej diagnostyki istoty problemu uwzględniającej również, oprócz badania klinicznego, obrazowanie tomografii komputerowej z obowiązkową oceną rotacji komponentów endoprotezy. Piśmiennictwo [1]�������������������������������������������������������������� Annual Report 2008. Swedish Knee Arthroplasty Register. Available from: http://www.knee.nko.se/english/online/uploadedFiles/112_ SVK_2008Engl_1.1.pdf. [2] Barrack RL, Matzkin E, Ingraham R, Engh GA, Rorabeck CH. Revision knee arthroplasty with patella replacement versus bony shell. Clin Orthop 1998; 356: 139-143. [3] Barrack RL, Bertot AJ, Wolfe MW, Waldman DA, Milicic M, Myers L. Patellar Resurfacing in Total Knee Arthroplasty: A prospective, randomized, double-blind study with five to seven years of follow-up. J Bone Joint Surg 2001; 83-A: 1376-1381. [4] Burnett RS, Bourne RB. Indications for patellar resurfacing in total knee arthroplasty. J Bone Joint Surg 2003; 85-A(4): 728-745. [5] Feller JA, Bartlett RJ, Lang DM. Patellar resurfacing versus retention in total knee arthroplasty. J Bone Joint Surg 1996; 78-B: 226-228. [6] Himanen AK, Belt E, Nevalainen J, Hamalainen M, Lehto MUK. Survival of the AGC total knee arthroplasty is similar for arthrosis and rheumatoid arthritis. Acta Orthop 2005; 76 (1): 85-88. [7] Muoneke HE, Khan AM, Giannikas KA, Hägglund E, Dunningham TH. Secondary resurfacing of the patella for persistent anterior knee pain after primary knee arthroplasty. J Bone Joint Surg 2003; 85-B (5): 675-678. [8] Ranawat CS. The patellofemoral joint in total condylar knee arthroplasty. Pros and cons based on five- to ten-year follow-up observations. Clin Orthop Relat Res 1986; 205:93-99. [9] Shoji H, Shimozaki E. Patellar Clunk syndrome in total knee arthroplasty without patella resurfacing. J Arthroplasty 1996; 11: 198-201. [10] Daniilidis K, Vogt B, Gosheger G, Henrichs M, Dieckmann R, Schulz D, Hoell S. Patellar resurfacing as a second stage procedure for persistent anterior knee pain after primary total knee arthroplasty. Int Orthop 2012; 36(6): 1181-1183. [11] Spencer SJ, Young D, Blyth MJ. Secondary resurfacing of the patella in total knee arthroplasty. Knne 2010; 17(3): 187-190. [12] Parvizi J, Mortazavi SM, Devulapalli C, Hazack WJ, Sharkey PF, Rothman RH. Secondary resurfacing of the patella after primary total knee arthroplasty does anterior knee pain resolve? J Artrhoplasty 2012; 27(1): 21-26. [13] Garcia RM, Kraay MJ, Goldberg VM. Isolated resurfacing of the previously unresurfaced patella total knee arthroplasty. J Arthroplasty 2010; 25(5): 754-758. [14] Campbell DG, Mintz AD, Stevenson TM. Early patellofemoral revision following total knee arthroplasty. J Arthroplasty 1995; 10(3): 287-291. [15] Karnezis IA, Vossinakis IC, Rex C, Fragkiadakis EG, Newman JH. Secondary patellar resurfacing in total knee arthroplasty: Results of multivariate analysis in two case-matched groups. J Arthroplasty 2003; 18(8): 993-998. [16] Khatod M, Codsi M, Bierbaum B. Results of resurfacing a native patella In patients with a paintful total knee arthroplasty. J Knee Surg 2004; 17 (3): 151-155. [17] Insall JN, Ranawat CS, Aglietti P, Shine J. A comparison of four models of total knee-replacement prostheses. J Bone Joint Surg 1976; 58-A: 754-765. [18] Bellamy N. Womac® Osteoarthritis index. User guide. Version IX. 2009. [19] Ewald FC. The Knee Society total knee arthroplasty roentgenographic evaluation and scoring system. Clin Orthop Relat Res. 1989; 248: 9-12. [20] Bergayk AB, Garbuz DS. Quality of life and sports-specific outcomes after Bernese periacetabular osteotomy. J Bone Joint Surg 2002; 84-B: 339-343. [21] Mahomed N, Daltroy L, Fossell AH, Katz JN. Self-administered patient satisfaction scale for joint replacement arthroplasty. Presented at the Annual Canadian Orthopaedic Association Meeting, Hamilton, Ontario, June 1997. Available from: http://www.hindawi.com/journals/ arthritis/2011/591253/ [22] Burnett RS, Bourne RB. Indications for patellar resurfacing in total knee arthroplasty. J Bone Joint Surg 2003; 85-A(4): 728-745. [23] Pakos E.E., Ntzani E.E, Trikalinos T.A.: Patella resurfacing in total knee arthroplasty. A meta-analysis.; J Bone Joint Surg. 2005; 87;7: 14381445. [24] Ogon M, Hartig F, Bach C, Nogler M, Steingruber I, Biedermann R. Patella resurfacing: no benefit for the long-term outcome of total knee arthroplasty. A 10- to 16.3-year follow-up. Arch Orthop Trauma Surg 2002; 122: 229–234. [25] Annual Report 2011. Swedish Knee Arthroplasty Register. Available from: http://www.knee.nko.se/english/online/uploadedFiles/115_ SVK_2011Engl_1.1.pdf. [26] Australian Joint Replacement Registry. Available from: http://www. dmac.adelaide.edu.au/aoanjrr/index.jsp [27] Sierra RJ, Cooney WP, Pagnano MW, Trousdale RT, Rand JA. Reoperations after 3200 revision TKAs. Rates, ethiology, and lessons learned. Clin Orthop Relat Res 2004; 425: 200-206. [28] Friedman RJ, Hirst P, Poss R, Kelley K, Sledge CB. Results of revision total knee arthroplasty performed for aseptic loosening. Clin Orthop Relat Res 1990; 255: 235-241. [29] Dabrowski F. Wyniki operacji rewizyjnych stawu kolanowego. Praca doktorska pod kierunkiem Prof. A. Góreckiego. I Wydział Lekarski WUM. Warszawa 2010. [30] Beaupre L, Secretan C, Johnston DW, Lavoie G. A randomized controlled trial comparing patellar retention versus patellar resurfacing in primary total knee arthroplasty: 5-10 year follow-up. BMC Res Notes. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 196 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 192-197 Filip Dąbrowski et al. Rewizyjna implantacja komponentu rzepkowego endoprotezy – skuteczność procedury 2012 Jun 7(5): 273. Available from: http://www.biomedcentral.com/ content/pdf/1756-0500-5-273.pdf [31] Akagi M, Matsusue Y, Mata T, Asada Y, Horiguchi M, Iida H, Nakamura T: Effect of rotational alignment on patellar tracking in total knee arthroplasty. Clin Orthop Relat Res 1999; 366: 155-163. [32] Barrack RL, Schrader T, Bertot AJ, Wolfe MW, Myers L. Component rotation and anterior knee pain after total knee arthroplasty. Clin Orthop Relat Res 2001; 392: 46-55. [33] Berger RA, Crosset LS, Jacobs JJ, Rubash HE: Malrotation causing patellofemoral complications after total knee arthroplasty. Clin Orthop Rel Res 1998; 356: 144-153. [34] Berger RA, Rubash HE, Seel MJ, Thompson WH, Crossett LS: Determining the rotational alignment of the femoral komponent in total knee arthroplasty Rusing the epicondylar axis. Clin Orthop Relat Res 1993; 286:40-47. [35] Harden RN, Bruehl S, Stanos S, Brander V, Chung OY, Saltz S, Adams A, Stulberg SD. Prospective examination of pain-related and psychological predictors of CRPS-like phenomena following total knee arthroplasty: a preliminary study. Pain 2003; 106 (3): 393-400. [36] Katz MM, Hungerford DS, Krackow KA, Lennox DW. Reflex sympathetic dystrophy as a cause of poor results after total knee arthroplasty. J Arthroplasty 1986 1[2]: 117-124. [37] Wood DJ, Smith AJ, Collopy D, White B, Brankov B, Bulsara MK. Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg 2002; 84A(2): 187-193. [38] Witoński D. Anterior knee pain syndrome. Int Orthop 1999; 23(6): 341–344. [39] Correia J, Sieder M, Kendoff D, Citak M, Gehrke T, Klauser W, Haasper C. Secondary Patellar Resurfacing after Primary Bicondylar Knee Arthroplasty did Not Meet Patients’ Expectations. Open Orthop J. 2012; 6: 414:418. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 197 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 198-201 ISSN 0009-479X OPIS PRZYPADKU Kończyna dolna i obręcz biodrowa Zastosowanie metody LARS do jednoczasowej rekonstrukcji kompleksu tylno-bocznego i rewizji ACL stawu kolanowego – opis przypadku The use of LARS method for single-stage posterolateral complex reconstruction and ACL revision surgery – case report Arkadiusz Bielecki1, Jędrzej Płocki1, Dominik Pikuła1, Ireneusz Kotela2,3 Nowe Techniki Medyczne Specjalistyczny Szpital im. Świętej Rodziny w Rudnej Małej. Oddział Ortopedii i Traumatologii Narządu Ruchu Klinika Ortopedii i Traumatologii, Centralny Szpital Kliniczny MSW w Warszawie 3 Instytut Fizjoterapii Uniwersytet Jana Kochanowskiego w Kielcach 1 2 Streszczenie W pracy opisano przypadek 47 letniego chorego z uszkodzeniem wielowięzadłowym ACL, PCL i LCL stawu kolanowego. Do uszkodzenia doszło w 2007 roku podczas jazdy na nartach. Chory został przyjęty po dwukrotnej artroskopii, w tym rekonstrukcji ACL metodą tradycyjną w innych ośrodkach ortopedycznych. Dopiero zastosowanie metody LARS dało oczekiwane efekty w postaci powrotu funkcji stawu kolanowego, umożliwiającej powrót do aktywności zawodowej i fizycznej. Słowa kluczowe: ACL, PCL, LCL, LARS Abstract This assignment includes a description of the case of a 47 year old patient with multiple knee ligament (ACL,PCL and LCL) injuries. The injuries occurred in 2007 while skiing. The patient was admitted to hospital after two arthroscopies in other orthopedic centers, including one traditional ACL reconstruction. The LARS method was the only treatment that has given the desired results in the form of knee joint function recovery, that enabled his return to work and physical activity. Key words: ACL, PCL, LCL, LARS Author’s address: Arkadiusz Bielecki, Oddział Ortopedii i Traumatologii Narządu Ruchu, Szpital Specjalistyczny im. Świętej Rodziny, Rudna Mała 600, 36-060 Głogów Młp. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 198 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 198-201 Arkadiusz Bielecki et al. Zastosowanie metody LARS do jednoczasowej rekonstrukcji kompleksu tylno-bocznego i rewizji ACL stawu kolanowego... Wstęp Proteza więzadła LARS opracowana została przez francuskiego lekarza Jaques Phillipe Laboureau z Dijon. Początkowo przeznaczona była do rekonstrukcji więzadła krzyżowego tylnego (PCL) później rozszerzono jej zastosowanie. Wykonana została z włókien poliestrowych o nazwie PET (tereftalanu polietylenowego). Pierwsze wszczepienie więzadła LARS miało miejsce w 1992 roku. Jego odporność na rozciąganie zależy od liczby włókien podłużnych i wynosi od 1500 N do 4700 N. Dla porównania naturalne więzadło krzyżowe przednie (ACL) ma wytrzymałość równą 630 N u zdrowej dorosłej osoby [1]. Więzadło LARS ma specyficzną konstrukcję, części więzadła, które znajdują się w tunelu kostnym, utkane są poziomo i pionowo. Konstrukcja ta zapobiega podłużnemu rozciąganiu i zapewnia odpowiednią fiksację przy odpowiednim mocowaniu. W części wewnątrzstawowej nie ma włókien poprzecznych, a podłużny układ włókien zapewnia równomierny rozkład napięć na całej długości wszczepu. Podczas ruchu stawów ma wyższą wytrzymałość na zmęczenie. Specjalna porowata struktura splotu ma zdolność do wrastania tkanki biologicznej i zwiększa lepkosprężystość więzadła, zmniejszając zużycie włókien [2,3]. Więzadło LARS można zastosować jako podporę pozostałych kikutów w okresie do 3 tygodni po zerwaniu lub dłuższym, jeśli istnieją dowody na ich prawidłowe ukrwienie. Metoda LARS rekomendowana jest również dla starszych pacjentów, którzy chcą pozostać aktywni lub pacjentów z przewlekła niestabilnością stawu kolanowego. Ze względu na krótszy czas powrotu do pełnej aktywności fizycznej ma szerokie zastosowanie w grupie zawodowych sportowców[1,2]. Opis przypadku 47 letni chory (nr historii choroby 02129/09) doznał uszkodzenia stawu kolanowego podczas jazdy na nartach we Włoszech. Wstępna diagnostyka wykazała całkowite zerwanie więzadła krzyżowego przedniego, naderwanie więzadła krzyżowego tylnego (PCL) oraz uszkodzenie kompleksu tylno-bocznego kolana lewego. Dnia 28.01.2008 wykonano artroskopową, przezportalową rekonstrukcję dwupęczkową ACL kolana lewego przy użyciu przeszczepu z mięśnia półścięgnistego i smukłego. Zabieg nie obejmował stabilizacji innych uszkodzonych struktur wewnątrz stawu kolanowego. Zlecono rehabilitację mającą na celu wzmocnienie mięśnia czworogłowego oraz grupę kulszowo-goleniową. Próba stabilizacji poprzez wzmocnienie aparatu mięśniowego nie przyniosła efektów. Pacjent w tym okresie odczuwał ból i niestabilność kolana uniemożliwiającą aktywności dnia codziennego. Po roku pacjent został ponownie przyjęty do innej placówki z objawami złożonej niestabilności przedniotylno-bocznej stawu kolanowego lewego. Objawy te nasiliły się w następstwie urazu podczas zeskoku z niewielkiej wysokości. Ból i dyskomfort odczuwany podczas codziennych aktywności był podstawą do przeprowadzenia kolejnej artroskopii. Podczas zabiegu, który odbył się 2.12.2008 r. wykonano resekcję zwłóknień w przedziale przednim, bocznym oraz zachyłku nadrzepkowym. Konieczna okazała się resekcja kikuta przeszczepu ACL oraz usunięcie przeszczepu pęczka przednio-przyśrodkowego z tunelu w kości udowej. Ubytek wypełniono kością allogeniczną. Usunięto również śruby i pozostałości przeszczepu z tunelu w kości piszczelowej, którą również wypełniono kością allogeniczną. Pacjent w stanie dobrym opuścił placówkę w 2 dobie po zabiegu. Przed wizytą kontrolną przeprowadzono badanie USG w miejscu zamieszkania pacjenta, w którym niewidoczny jest przeszczep ACL w miejscu jego wejścia w kanał udowy(stan po resekcji). PCL bez cech obrzęku, obraz jak po uszkodzeniu II stopnia. LCL z cechami całkowitego zestarzałego uszkodzenia. Testy kliniczne Lachmana i szuflady przedniej, tylnej oraz testy rotacyjne dodatnie, zgięcie 30 stopni wyprost pełny. W obrazie klinicznym zanik głowy przyśrodkowej mięśnia czworogłowego. Na wizycie kontrolnej 6 tygodni po artroskopii zakwalifikowano pacjenta do operacji rewizyjnej ACL oraz pierwotnej rekonstrukcji, PCL i LCL. Pacjent nie zdecydował się na zabieg rekonstrukcji proponowanymi przeszczepami auto lub allogenicznymi, które były zastosowane podczas pierwszej operacji. Złożona przewlekła niestabilność stawu kolanowego, niepowodzenia podczas stosowania standardowych technik operacyjnych oraz nadwaga pacjenta były głównymi czynnikami które zadecydowały o zastosowaniu przeszczepu syntetycznego LARS. We wrześniu 2009 roku pacjent zostaje przyjęty do Szpitala im. Świętej Rodziny w Rudnej Małej w trybie planowym z powodu pourazowej, złożonej niestabilności kolana lewego z okresowymi bólami nad przedziałem przednim i przyśrodkowym. Chory dotychczas operowany dwukrotnie. Pierwszy zabieg obejmował rekonstrukcje ACL. Kolejny z powodu uszkodzenia przeszczepu ACL oraz postępującej niewydolności kolana na tle rotacyjnej, wielokierunkowej niestabilności. Po przygotowaniu chorego wykonano zabieg artroskopowej rewizji więzadła krzyżowego przedniego, oraz pierwotne rekonstrukcje więzadła krzyżowego tylnego i kompleksu tylno-bocznego z użyciem poliestrowych wszczepów LARS: Posterior Cruciate (PC), Anterior Cruciate (AC), Posteropostero-lateral instability (PPLY) i Lateral cruciate (LC) drogą artrotomii kolana lewego. Mocowanie wszczepów odbyło się śrubami interferencyjnymi tytanowymi delta i skoblem. Przebieg znieczulenia i zabiegu niepowikłany. W pierwszej dobie zastosowano rehabilitację, polegającą na metodzie PRICE (Protection, Rest, Ice, Compresion, Elevation), oraz ćwiczenia, które miały na celu zwiększenie zakresu ruchu oraz zwiększenie siły mięśni zginaczy i prostow- © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 199 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 198-201 Arkadiusz Bielecki et al. Zastosowanie metody LARS do jednoczasowej rekonstrukcji kompleksu tylno-bocznego i rewizji ACL stawu kolanowego... ników stawu kolanowego. Wczesna a za razem intensywna rehabilitacja jest kolejnym atutem zastosowanej u pacjenta metody operacyjnej. Dzięki zastosowaniu wszczepów LARS uzyskujemy lepsze wyniki krótkoterminowe [4,5]. W maju 2014 roku po ponad 4 latach od zabiegu pacjent wziął udział w badaniach odbywających się w naszym ośrodku. Wykonano szereg prób, na stanowisku do izokinetyki przy użyciu BIODEX 4 SYSTEM. Dodatkowo przeprowadzona została ocena obciążania kończyn dolnych na platformie stabilometrycznej ALFA. W wyniku przeprowadzonego badania nie zauważono dysproporcji w obciążaniu kończyn dolnych podczas prób na platformie. Nie stwierdzono również istotnie statystycznych różnic w poszczególnych testach izokinetycznych. Wyniki porównano z kończyną nieoperowaną. Podczas badania nie zaobserwowano śladów wysięku i zmian zapalnych. W badaniu klinicznym wykazano dodatni test Lachmana. Potwierdza on stan z badania MR z dnia 03.12.2013 r. w którym opisuje się między innymi przemieszczenie piszczeli względem kości udowej ok. 16mm (Ryc. 1) oraz poszerzony ganglionowato kanał udowy w odcinku bocznym do 14 mm, kanał piszczelowy o wymiarze 13 mm.(Ryc. 2). Obraz wskazuje na niewydolność ACL, mimo to pacjent nie odczuwa niestabilności przedniej podczas wykonywania czynności dnia codziennego. Brak różnicy w obwodach mięśnia czworogłowego (10 cm nad rzepką),wskazują na prawidłowo przeprowadzony program rehabilitacji i całkowitą odbudowę funkcji stawu kolanowego. W ocenie klinicznej chory uzyskał 84 pkt w 100 punktowej skali Lysholm, co daje wynik dobry. U chorego nastąpiła poprawa w stosunku do wyników skali Lysholm przeprowadzonej przed zabiegiem, kiedy uzyskał 50 punktów i wynik określany jako słaby. Ryc. 1. Widoczne przednie przemieszczeni piszczeli względem kości udowej ok. 16 mm – jak przy niewydolnym ACL Ryc. 2. Kanał mocujący udowy poszerzony ganglionowato w odcinku bocznym do 14 mm © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 200 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 198-201 Arkadiusz Bielecki et al. Zastosowanie metody LARS do jednoczasowej rekonstrukcji kompleksu tylno-bocznego i rewizji ACL stawu kolanowego... Omówienie Odległe (ok. 5 lat od rekonstrukcji) wyniki funkcjonalne po zastosowaniu metody LARS do rekonstrukcji wielowięzadłowej są zadowalające. Widoczna w obrazie MR niestabilność nie rzutuje na obraz kliniczny stawu kolanowego. Wpływ na prawidłową stabilizację stawu ma w pełni odbudowany aparat mięśniowy, który niweluje objawy niestabilności podczas wykonywania ruchów. Pacjent po operacji metoda LARS i przebytej rehabilitacji powrócił do aktywności z przed pierwszego urazu. Dolegliwości ze strony stawu kolanowego nie wpływają na jego aktywność dnia codziennego i podczas intensywniejszych aktywności fizycznych. Wyniki można odnieść do badań z 2010 Gao i wsp., którzy przeprowadzili badania na grupie 150 osób w okresie 3-5 lat po zabiegu, u których zrekonstruowano ACL metodą LARS. W całej grupie zaobserwowano 4% wskaźnik uszkodzeń więzadła, natomiast u 90% pacjentów uzyskano dobre, subiektywne wyniki ze średnią 95 pkt. w skali Lysholm [4]. W przypadku opisywanego pacjenta zastosowanie przeszczepów autogennych nie dało zadowalających wyników. Dopiero zastosowanie materiałów syntetycznych przyniosło oczekiwany efekt w postaci stabilizacji stawu, zredukowania bólu i powrotu do aktywności fizycznej. Według oceny pacjenta na aktualny stan funkcjonalny stawu kolanowego wpływ mogła mięć wcześnie rozpoczęta intensywna rehabilitacja, możliwa dzięki właściwościom materiału syntetycznego. Przyspieszony program rehabilitacji sprawia, że powrót do pełnej sprawności następuje szybciej niż podczas rekonstrukcji przy użyciu przeszczepów autologicznych [6,7]. Opisywany przypadek wskazuje, że zastosowanie metody LARS sprawdza się nie tylko we wczesnym okresie pooperacyjnym, ale również w okresie późnym. Zadowalające wyniki 5 letnie wskazują na brak powikłań ze strony przeszczepów syntetycznych takich jak : zerwanie przeszczepu w wyniku zużycia materiału, czy przewlekły stan zapalny błony maziowej[4,8]. Prawidłowo przeprowadzony zabieg operacyjny i wczesna kompleksowa rehabilitacja wpływają na dobre wyniki długoterminowe. Przekłada się to na zadowolenie pacjenta i poprawę jego jakości życia, która wg. kwestionariusza EQ-5D wzrosła z 60 punktów przed zabiegiem do 90 punktów aktualnie w skali 100 punktowej. Przedstawiony w pracy przypadek pokazuje również, że zastosowanie metody LARS może być skutecznym narzędziem podczas rekonstrukcji wielowięzadłowych. Należy jednak zwrócić uwagę na niewielką ilość doniesień dotyczących odległych wyników rekonstrukcji więzadeł stawu kolanowego z zastosowaniem metody LARS. Z tego względu istnieje potrzeba ciągłego monitorowania odległych wyników pacjentów operowanych tą metodą. Piśmiennictwo [1] Shaerf D., Pastides P., Sarraf K. et.al. Anterior cruciate ligament reconstruction best practice: Areview of graft choice. World J Orthop 2014 January 18; 5(1): 23-29 ISSN 2218-5836. [2] Dericks G. Ligament advanced reinforcement system anterior cruciate ligament reconstruction. Oper Tech Sports Med 1995; 3: 187-205. [3] Machotka Z., Scarborough I., Duncan W.et al. Anterior cruciate ligament repair with LARS: a systematic review. Sports Medicine, Arthroscopy, Rehabilitation, Therapy & Technology 2010, 2:29. [4] Gao K., Shiyi Ch, Wang L., et.al. Anterior Cruciate Ligament Reconstruction With LARS Artificial Ligament: A Multicenter Study With 3- to 5-Year Follow-up. Arthroscopy: The Journal of Arthroscopic and Related Surgery, Vol 26, No 4 (April), 2010: pp 515-523. [5] Lobb R,Tumilty S, Claydon S. A review of systematic reviews on anterior cruciate ligament reconstruction. Rehabilitation Physical Therapy in Sport (2012) 1-9. [6] Hamido F.,Misfer H., T.A. Khadrawe et.al. The use of the Lars artificial ligemant to augment o short Or undersized ACL hamstring ten don graft. The Knee 2010. [7] T. Nau, P. Lavoie, N. Duval. A new generation of artificial ligaments in reconstruction of the anterior cruciate ligament two-year follow-up of a randomised trial. J Bone Joint Surg [Br] 2002;84-B:356-60. [8] J.X. YE, G.S. SHEN, H.B. ZHOU, et.al. Arthroscopic reconstruction of the anterior cruciate ligament with the LARS artificial ligament: thirtysix to fifty-two months follow-up study. European Review for Medical and Pharmacological Sciences 2013; 17: 1438-1446. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 201 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 202-205 ISSN 0009-479X OPIS PRZYPADKU Kończyna dolna i obręcz biodrowa Surgical strategy in intra-pelvic cup migration during total hip arthroplasty Strategia postępowania chirurgicznego w przypadku migracja panewki po totalnej artroplastyce biodra Andrzej Pozowski, Michał Rutkowski, Mateusz Kowal, Marek Tradecki Provincial Specialist Hospital in Wroclaw. Department of Trauma and Orthopedics Department of Physiotherapy, Faculty of Health Sciences, Wroclaw University of Medicine, Poland Abstract A case of 63 years old female patient directed to our department due to an early postoperative complications resulting from intraoperative fault is being reported. During the preparation of the bone socket for acetabular cup, the acetabular fossa has been broken forming extensive segmental loss of the diameter of the reamer used. An attempt to stabilize the acetabular prosthesis using bone cement without restoring the bone loss, proved to be ineffective and inappropriate. During the deposition of acetabular prosthesis on the cement, much of it was pushed to the inside, beyond the outline of acetabular bone. Progressive migration of acetabular cup with the cement, due to the lack of rapid intervention, led to their displacement into the abdominal cavity. Having the x-ray imaging performed 3 months after the operation we decided to adopt a two-step procedure. In the first step the acetabular prosthesis with the cement has been removed using retroperitoneal approach. Three weeks later the realloplasty of the acetabular component with the reconstruction of the floor of the acetabulum has been performed. Key words: total hip arthroplasty Streszczenie Przedstawiamy przypadek 63 letniej pacjentki skierowanej do naszego ośrodka z powodu wczesnych powikłań pooperacyjnych będących wynikiem błędu śródoperacyjnego. Podczas przygotowywania łożyska dla panewki endoprotezy wyłamano jej dno wytwarzając rozległy ubytek segmentarny o średnicy używanego frezu. Próba stabilizacji panewki endoprotezy przy pomocy cementu kostnego bez odtworzenia ubytku okazała się nieskuteczna a samo rozwiązanie dziwaczne. Podczas osadzania panewki endoprotezy na cemencie kostnym, znaczna jego część została wepchnięta w głąb, poza obrys panewki kostnej. Stopniowa wczesna migracja panewki endoprotezy wraz z cementem, wobec nie podjęcia szybkiej interwencji operacyjnej, doprowadziła do ich przemieszczenia w głąb jamy brzusznej. Wynik badania obrazowego wykonanego po 3 miesiącach od operacji zadecydował o przyjęciu dwuetapowego postępowania operacyjnego. W pierwszym z dostępu pozaotrzewnowego usunięto cement i panewkę. W drugim po 3 tygodniach wykonano realloplastykę części panewkowej endoprotezy z rekonstrukcją dna panewki. Słowa kluczowe: całkowita endoprotezoplastyka stawu biodrowego Author’s address: Andrzej Pozowski, Specjalistyczny Rehabilitacyjno-Ortopedyczny Zespół Zakładów Opieki Zdrowotnej, ul. Poświęcka 8, 51-128 Wrocław © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 202 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 202-205 Andrzej Pozowski et al. Surgical strategy in intra-pelvic cup migration during total hip arthroplasty Introduction Intraoperative complications may happen to any surgeon. Even large surgical experience does not exclude a fault while performing difficult procedure. The operational problems and complications in Total Hip Arthroplasty (THA) and Revision Hip Arthroplasty (RHA) have been published since these treatments become common. Complications cannot be completely eliminated, however, the complication rate has declined significantly despite performing technically more and more complex operations. Major factors in minimizing the risk of complications are: modern imaging technology, preoperative planning taking into account different and emergency variants and the experience of the surgical team. There are four most frequently occurring types of intraoperative and early postoperatice complications. Vascular [1,2], neurological [3,4,5], mechanical (mainly intraoperative proximal femoral fractures during RHA and THA using cementless prosthesis) [6,7], and mixed commonly vascular – neurological [8]. Case report 63 years old woman with moderately advanced bilateral primary osteoarthritis of the hip with no significant medical history, slim, DEXA – osteopenia. After total hip replacement with cemented prosthesis operated on in 2009. During reaming the acetabular fossa has been broken. For unknown reasons, surgeons have not used autogenous bone grafts from the resected femoral head and cementless acetabular with additional cross shell or acetabular antipretrusio cage. The worst possible solution has been chosen. An attempt to stabilize the acetabular prosthesis on the cement has been performed. (Fig. 1). Surgeon did not foresee, that the cement pressurization would push it into the abdominal cavity creating a risk of blood vessels damage and no chance for acetabular implant fixation. In this case the resignation of THA and transferance of the patient to the higher degree of referentiality department would be a better option. It can be assumed that the operating team and perhaps the equipment in the operating theater were not sufficiently prepared to apply the correct solution. The consequences of the fault appeared quickly. Three months after the THA, patient has been admitted to our department. Medical imaging tests have been performed. The condition of the hip was as presented in Fig. 2, with compression of blood vessels by the acetabular cup and the cement. After analyzing patient’s condition, considering the risk of vascular complications, a two-stage variant has been agreed. In the first step, from two described approaches [9,10], the less extensive retroperitoneal approach by. E.Steinberg’ has been chosen to remove acetabular implant and the cement. After regeneration of the surgical wound, in fourth week the reconstruction of the floor of the acetabulum using titanium cross shell to close the acetabulum surface has been performed. Thick layer of allogeneic cancellous bone has been deposited. On this layer of transplants titanium reinforcement basket has been put and acetabular cup has been attached with cement. After replacing the head of the prosthesis and head-cup stability tests, the wound has been closed in layers. Early postoperative complications have not been reported. Partial weight bearing was allowed in second postoperative day increasing to full weight bearing without elbow crutches in 3rd month after the operation. Complete reconstruction of the transplants and full stability of the prosthesis was observed 4 years after performing the procedure (Fig.3). Ryc. 1. Patient K.J. 63 years old. Pre and postoperative x-rays © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 203 PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 202-205 Andrzej Pozowski et al. Surgical strategy in intra-pelvic cup migration during total hip arthroplasty Ryc. 2. 3 months after THA Ryc. 3. Left: 2 days after RHA ; right: 4 years after RHA Discussion The statistics of complication rate are strongly correlated with the learning curve. The current literature reviews clearly indicate the decline of the percentage of complications during THA. Literature review by Barbier O. et al. [2] and worldwide register by Sadoghi P. et al. [8] confirm that 1518% of complications are due to the surgeons’ mistakes. The improvement of statistical data is affected by, among others, clearer imaging methods. However, taking into account the © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 204 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE ORYGINALNE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 202-205 Arkadiusz Bielecki et al. Zastosowanie metody LARS do jednoczasowej rekonstrukcji kompleksu tylno-bocznego i rewizji ACL stawu kolanowego... economics of the procedures the expansion of diagnostic tests proposed by Kawasaki Y. et al. [11] and Kirkpatrick J.A. et al. [12] in primary uncomplicated hip arthrosis may be exaggerated. The choice of the surgical method rests on the operator. Operator chooses best mastered and checked methods. If the long-term results are good or very good, does not necessarily have to be the latest methods of treatment. The solution described above with a double or a single acetabular reinforcement implant has been using since 1994 in our department [13]. So far this method has been used in 53 from 431 RHA performed in our department with satisfying long-term results. For a good stabilization of acetabular ring implant, the maintenance of acetabulum bone ring is fundamental [14]. Conclusions 1. Complex THA and RHA procedures should be performed by experienced team of surgeons. 2. In complicated cases, the three-dimensional imaging is essential to carry out a proper preoperative planning. 3. Preoperative planning should minimize the risk of early and late complications. Bibliography [3] Solheim LF, Hagen R. Femoral and sciatic neuropathies after hip arthoplasty. Acta Orthop. Scand 1980; 51: 531 [4] Raupach W, Galito F, Lincke HO. Neurological complications following total hip-prosthesis arthroplasty with special regard to femoral nerve clinical course in 8 patients. Aktuelle Neurologie 1991v: 18 p: 21-25 [5] Goodman S, Saastamoinen H, Shasha N. et al. Complications of ilioischial reconstruction rings in revision total hip arthroplasty. Journal of Arthroplasty 2004 v. 19 p: 436-446 [6] Kavanagh BF. Femoral fractures associated with total hip arthroplasty. Orthop Clin North Am 1992;23:249-257 [7] Tabsh I, Waddell JP, Morton J. Total hip arthroplasty for complications of proximal femoral fractures. Journal of Orthopaedic Trauma. 1997 v. 11; p: 166-169 [8] Sadoghi Patrick, Liebensteiner Michael, Agreiter Mark, et al. Revision surgery after total joint arthroplasty: a complication-based analysis using worldwide arthroplasty registers. The Journal of Arthroplasty 2013: v: 28 p: 1329-32 [9] Eftekhar NS, Nercessian OA. A combinet femoral and retroperitoneal approach for safe removal of severely migrated total hip prosthesis. J Bone Joint Surg Am 1989;71: 1480-1486 [10] Marvin E.Steinberg & Janathan P. Garino. Intrapelvic approach to exposure of the inner pelvic wall to gain access to cement thet protrudet into the pelvis. In The Hip. John J. Calloghan RevisionTotal Hip Arthroplasty., Lippincott Williams & Wilkins, Philadelphia 1999 p.190 [11] Kawasaki Yoshiteru, Egawa Hiroshi, Hamada Daisuke, et al. Location of intrapelvic vessels around the acetabulum assessed by threedimensional computed tomographic angiography: prevention of vascular-related complications in total hip arthroplasty. Journal of Orthopaedic Science 2012; v:17: p: 397-406 [12] Kirkpatrick J.A, Calloghan J.J, Vandermark R.M, Goldner R.D. The relationschip of the intrapelvic vasculature to the acetabulum: implications in screw-fixation acetabular components. Clin Orthop. 1990; 258: 183-190 [13] Pozowski Andrzej. Reconstruction of acetabular defects in primary and revision total hip replacement using cementing techniques. Chirurgia Narządu Ruchu i Ortopedia Polska 1997,t. 62(6), p. 497-503 [14] Pozowski Andrzej. et al. Significance of primary stabilization of the acetabular part of hip endoprosthesis in revision arthroplasty with extensive bone defects. Chirurgia Narządu Ruchu i Ortopedia Polska 2004,t. 69(2), p. 77-83 [1] Bergqvist D, Carlsson AS, Ericsson BF. Vascular complications after total hip arthroplasty. Acta Orthop Scand 1983; 54: 175-163 [2] Barbier Olivier, Pierret Charles, Bazile Fabrice, et al. Vascular complications following total hip arthroplasty: a case study and a review of the literature. European Journal of Orthopaedic Surgery and Traumatology. 2012, vol. 22 suppl. 1 pages: 121-125. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 205 Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 206-211 ISSN 0009-479X PRACE POGLĄDOWE Kończyna dolna i obręcz biodrowa Tendinopatia więzadła rzepki – przegląd piśmiennictwa Patellar tendinopathy – review of literature Jakub Naczk, Jacek Kruczyński Klinika Ortopedii Ogólnej, Onkologicznej i Traumatologii, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu Streszczenie Wstęp: Tendinopatia więzadła rzepki jest powszechnym problemem w codziennej praktyce klinicznej, w szczególności lekarzy na co dzień pracującymi ze sportowcami. Mimo tak częstego występowania tej jednostki chorobowej sposoby diagnostyki oraz leczenia są bardzo zróżnicowane, brak jest „złotego standardu postępowania”, a przewlekłe dolegliwości bólowe są często przyczyną przedwczesnej rezygnacji z uprawiania sportu. Metoda i materiał: Przeszukano medyczne bazy danych PUBMED, MEDLINE EMBASE oraz OVID do połowy roku 2013, wpisując słowa klucze: tendinopatia więzadła rzepki, więzadło rzepki, kolano skoczka, ból przedniego przedziału stawu kolanowego. Wyniki: Spośród prac wybrano 50, które miały istotny wkład w rozwój wiedzy na temat tendinopatii więzadła rzepki i uzyskano z nich informacje na temat anatomii, przyczyn dolegliwości bólowych, diagnostyki i aktualnych koncepcji postępowania z „kolanem skoczka”. Wnioski: Właściwe rozpoznanie oraz odpowiednie leczenie tendinopatii więzadła rzepki, zarówno zachowawcze jak i operacyjne, ma kluczowe znaczenie w powrocie do pełnej aktywności fizycznej . W związku z istniejącymi wieloma wątpliwościami, co do odpowiedniego postępowania , konieczne są dalsze badania w celu ustalenia wyraźnych rekomendacji dotyczących leczenia „kolana skoczka”. Słowa kluczowe: tendinopatia więzadła rzepki, kolano skoczka, ćwiczenia ekscentryczne, iniekcje PRP Abstract Introduction: Patellar tendinopathy is a common condition among people performing sport activities. Despite its high prevalence, there is no “gold standard” of proceeding. A wide variety of diagnostic methods as well as ways of treatment, if unsuccessful, can lead to a chronic knee pain and termination of sport activity. Method and material: PUBMED, MEDLINE EMBASE and OVID databases were searched up to the end of July 2013 for the following key words: patellar tendon, patellar tendinopathy, jumper’s knee and anterior knee pain. Results: 50 publications were chosen, which fulfilled the criteria of describing patellar tendon anatomy, causes od anterior knee pain, methods of diagnostic and present conceptions of treatment the jumper’s knee. Conclusions: : Proper diagnose and precise treatment, conservative as well as surgical, are essential for good outcome and successful coming back to sport activity. Further investigations should be performed to conclude some gold standards of treatment patellar tendinopathy. Keywords: patellar tendinopathy, jumpers knee, eccentric exercises, PRP injection Author’s address: Jakub Naczk, Ortopedyczno-Rehabilitacyjny Szpital Kliniczny im. Wiktora Degi, Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu ul. 28 Czerwca 1956r. nr135/147, 61-545 Poznań © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 206 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 206-211 Jakub Naczk, Jacek Kruczyński, Tendinopatia więzadła rzepki – przegląd piśmiennictwa Wstęp Pojęcia „kolano skoczka” po raz pierwszy użył Blazina w 1973 roku [1], jednak do dnia dzisiejszego nie ma jasności co do etiologii schorzenia oraz jednoznacznych wytycznych dotyczących postępowania terapeutycznego [2]. Jest to bardzo powszechny problem wśród sportowców, zarówno na poziome profesjonalnym jak i amatorskim, zwłaszcza w dyscyplinach wymagających dużej liczby skoków oraz częsta zmiana kierunku ruchu. Najnowsze badania wykazują, że tendinopatia więzadła rzepki dotyka np. 55% zawodowych siatkarzy oraz 45% zawodowych koszykarzy, niejednokrotnie uniemożliwiając kontynuowanie sportowej kariery. Etiologia i patogeneza Najbardziej prawdopodobną przyczyną powstawania tendinopatii więzadła jest teoria mechaniczna [3], w której powtarzające się mikrourazy i niemożność osiągnięcia homeostatycznego zbalansowania prowadzą do uszkodzenia włókien kolagenowych, a w konsekwencji do zmian zwyrodnieniowych więzadła. Jednoznacznie nie można odrzucić innych przyczyn, takich jak: konflikt tkanek miękkich (impingment) [4], uszkodzenie termiczne [5, 6], stres oksydacyjny i apoptoza tenocytów [7, 8] czy też uszkodzenie chemiczne [7]. Być może różnorodność zmian degeneracyjnych więzadła w badaniu histopatologicznym (śluzowa, szklista, tłuszczowa, włóknista, wapniejąca, mieszana) ma odbicie w licznych teoriach dotyczących etiologii problemu. Na poziome biochemicznym tendinopatia polega na degradacji kolagenu i macierzy pozakomórkowej inicjowanej przez metaloproteinazy. W mikroskopie świetlnym obserwowane są zaburzenie usieciowania kolagenu z przewagą kolagenu typu III nad kolagenem typu I [9], wzrost macierzy pozakomórkowej z wysokim stężeniem proteoglikanów oraz glikozaminoglikanów [10], wzrost apoptozy tenocytów [7, 8], neowaskularyzacja potwierdzana w badaniach USG-Dopller [11-13]. Stany przeciążeniowe więzadła rzepki zlokalizowane mogą być w przyczepie bliższym, dalszym jak i jego części środkowej [2], choć najczęściej zajęte są włókna tylne bliższej części więzadła rzepki. [9] nami położonymi w chromosomie 9 [14]. Wewnętrzne czynniki modyfikowalne to: zaburzona kinematyka ruchu, niedostateczna elastyczność mięśni, otyłość, czy też obniżenie siły mięśniowej [15, 16]. Zewnętrzne modyfikowalne czynniki ryzyka to rodzaj podłoża na którym odbywa się trening, objętość jednostki treningowej oraz nieodpowiednia przerwa między treningami. Tiemessen i wsp. w swojej pracy udowadniają, że trening intensywniejszy niż 12h/tyg czy też 5h/ tyg treningu siłowego lub na twardym podłożu istotnie podnosi ryzyko wystąpienia tendinopatii więzadła rzepki [17]. Objawy kliniczne Chorzy z „kolanem skoczka” uskarżają się na tępy ból w przedniej części stawu kolanowego, najczęściej w obrębie przyczepu głębokiego więzadła do szczytu rzepki. Ból niejednokrotnie jest związany z zwiększonym wysiłkiem fizycznym. W zależności od nasilenia dolegliwości możemy za Ferrettim [18] podzielić „kolano skoczka” na 6 stopni: 0 – brak bólu, 1 – ból po intensywnym wysiłku fizycznym, brak ograniczenia aktywności, 2 – ból na początku oraz po zakończeniu aktywności fizycznej, satysfakcjonujący poziom aktywności, 3 – ból podczas aktywności sportowej, zwiększenie trudności wykonywania na zadowalającym poziomie, 4 – ból podczas aktywności sportowej, chorzy nie mogą uczestniczyć w sporcie na zadowalającym poziomie 5 – ból podczas codziennej aktywności, chorzy nie mogą uczestniczyć w sporcie na żadnym poziomie. Bardzo dobrym narzędziem pozwalającym określić stopień nasilenia problemu jest skala VISA-P stworzona przez Visentiniego i wsp. [19]. Jest to formularz, w którym pacjent maksymalnie może uzyskać 100 punktów. Skala ta jest powszechnie używana przez badaczy na co dzień zajmujących się problematyką tendinopatii więzadła rzepki. Służy do oceny pacjenta przed wdrożeniem leczenia, ale także pozwala monitorować skuteczność zastosowanej terapii. W badaniu przedmiotowym najbardziej specyficzny jest test Blaziny (ryc. 1). Jest to badanie palpacyjne szczytu rzepki przy wy- Czynniki ryzyka Istnieją dowody na to, że niektóre osoby mogą być predysponowane do na rozwoju tendinopatii. Czynniki ryzyka są klasyfikowane jako wewnętrzne lub zewnętrzne i modyfikowalne lub niemodyfikowalne. Wewnętrzne niemodyfikowalne czynniki ryzyka to między innymi wiek, płeć czy też profil genetyczny. Magra i Maffuli twierdzą, że dolegliwości bólowe w tendinopatii mogą mieć związek z jednym lub kilkoma ge- Ryc. 1. Test Blaziny Fig. 1. Blazina Test © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 207 PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 206-211 Jakub Naczk, Jacek Kruczyński, Tendinopatia więzadła rzepki – przegląd piśmiennictwa prostowanym stawie kolanowym i rozluźnionym mięśniu czworogłowym uda [20]. Podczas badania możemy niejednokrotnie zauważyć obrzęk okolicy więzadła rzepki, oraz wyszczuplenie mięśnia obszernego przyśrodkowego. Charakterystyczną cechą dla tendinopatii więzadła rzepki jest ból pojawiający się w początkowej fazie zgięcia stawu kolanowego, ustępujący przy zgięciu do 90°. Dolegliwości bólowe o innym charakterze zmuszają do poszukiwania innej jednostki chorobowej. W diagnostyce różnicowej powinniśmy brać pod uwagę między innymi: zapalenie ciała Hoffy, boczne przyparcie rzepki, chorobę Osgood-Schlattera, chorobę SindigLarsen-Johanssona, czy też uszkodzenie łąkotek. Diagnostyka obrazowa Podstawową do stwierdzenia „kolano skoczka” powinien być zawsze wywiad i badanie przedmiotowe chorego, jednak niejednokrotnie pomocne są badania obrazowe. W przypadku tendinopatii najbardziej przydatne wydają się być badanie USG (ryc. 2) oraz MR (ryc. 3), choć bardzo zaawansowane zmiany, takie jak skostnienia(osteofity) na szczycie rzepki, zwapnienia w obrębie więzadła czy też zwłóknienia okołowięzadłowe widoczne są w klasycznym badaniu RTG (ryc. 4). W badaniu USG tendinopatia manifestuje się pogrubieniem więzadła, hypoechogenicznymi obszarami wewnątrzwięzadłowymi oraz neovaskularyzacją [21-23]. A Ryc. 2. Obraz tendinopatii więzadła rzepki w badaniu USG Doppler w przekroju poprzecznym (wykorzystano za zgodą dr n. med. Łukasza Paczesnego) Fig. 2. Patellar tendinopathy in Ultrasound Color Doppler-transversal scan (used with permission PhD Łukasz Paczesny) B Ryc. 3. Badanie MR zmiana intensywności sygnału w obrębie przyczepu rzepkowego więzadła rzepki Fig. 3. Preoperative magnetic resonance imaging showing change signal area in the proximal aspect of the patellar tendon Ryc. 4. Obraz RTG: A) osteofity szczytu rzepki, B) postać zaawansowana Fig. 4. RTG A) osteophytes of patellar inferior region, B) advanced form © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 208 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 206-211 Jakub Naczk, Jacek Kruczyński, Tendinopatia więzadła rzepki – przegląd piśmiennictwa Leczenie Niektórzy badacze twierdzą wręcz, że jest to alternatywa dla pozostałych metod [35-37]. Wiedza o etiologii, kaskadzie patologicznej i mechanizmie leczenia tendinopatii jest wciąż niepełna, stąd trudno jest stwierdzić, które postępowanie terapeutyczne jest najwłaściwsze. Biorąc pod uwagę skalę problemu jakim jest tendinopatia więzadła rzepki zaskakujący jest fakt braku ujednoliconego planu postępowania w tym schorzeniu. Stosowane metody lecznicze mają charakter czysto empiryczny. W większości przypadków polegają na terapii przeciwbólowej choć nadal nie jest jasne skąd biorą się dolegliwości bólowe w tej jednostce chorobowej. Leczenie zachowawcze Najczęściej stosowaną metodą leczenia „kolana skoczka” jest rehabilitacja. Najwięcej dowodów na skuteczność działania ma progresywny trening ekscentryczny. Polega on na 12 tygodniowym reżimie rehabilitacyjnym, w którym zasadniczym punktem są przysiady wykonywane jednonóż na chorej kończynie na podkładce o kącie nachylenia 25°. Ćwiczenia wykonywane są dwa razy dziennie (rano i wieczorem) w 3 seriach po 15 powtórzeń [24]. Skuteczność tej formy terapii w swoich pracach potwierdzają Bahr, Fromm, Kongsgaard [25-27]. Pozytywny wpływ ćwiczeń ekscentrycznych, bez efektów niepożądanych, według Maffuliego, spowodowany jest remodelowaniem włókien kolagenowych z typu III w kierunku pożądanego typu I, oraz lepszym usieciowaniem włókien kolagenowych wewnątrz więzadła. Autor sugeruje także połączenie ćwiczeń ekscentrycznych z terapią falą uderzeniową, co ma zwiększać skuteczność leczenia [28]. Pomocniczą funkcje podczas rehabilitacji może pełnić miejscowa krioterapia czy też poprzeczny masaż rozcierający. Praca Saithana i wsp. poddaje w wątpliwość konieczność wykluczenia zawodników z treningu specjalistycznego w czasie wykonywania progresywnego treningu ekscentrycznego [29]. Kongsgaard i wsp. w swoich publikacjach na przestrzeni ostatnich lat przedstawiają pozytywny wpływ 12 tygodniowego intensywnego treningu oporowego na remodeling włókien kolagenowych w więzadle rzepki [30], pożądaną hipertrofię więzadła [31], oraz satysfakcję pacjentów z wyników leczenia [27]. Postępowanie to może stać się alternatywą dla powszechnie stosowanego progresywnego treningu ekscentrycznego, z pozytywnym skutkiem dla pacjentów [32]. Coraz powszechniej stosowaną metodą w przypadku tendinopatii jest terapia falą uderzeniową ESWT (extracorporeal shock wave therapy). Także w tym przypadku nie ma ujednoliconego protokołu postępowania w terapii kolana skoczka oraz jednoznacznych dowodów na skuteczność leczenia. Wydaje się że ESWT może stać się jedną ze składowych skutecznego leczenia kolana skoczka [33, 34]. Iniekcje Zabiegi wstrzyknięcia środka terapeutycznego są coraz częściej wykorzystywane jako leczenie „kolana skoczka”. W literaturze możemy spotkać się z obiecującymi wynikami zastosowania płytkowych czynników wzrostu(PRP) [38-40], choć de Vos i wsp. na podstawie systematycznego przeglądu piśmiennictwa poddają wątpliwość skuteczność tej metody [41]. Clarke i wsp. jako alternatywne leczenie przedstawiają iniekcje autologicznych komórek izolowanych z bioptatu pobranego ze skóry [42]. Pascual-Garrido i wsp. przedstawiają 5-letnią obserwacje pacjentów po zastosowaniu komórek macierzystych szpiku kostnego [43]. Polidocanol to substancja sklerotyzująca, która stosowana jest w terapii „kolana skoczka” ze względu na teorie, że ból związany jest z neowaskularyzacją. W chorym więzadle dochodzi do powstania nieuporządkowanej siatki naczyń niewydolnych hemodynamicznie, z bogatym unerwieniem czuciowym wrażliwym na substancje P, której podwyższony poziom stwierdza się w tendinopatii. Wstrzyknięcie Polidocanolu powoduje obliteracje patologicznego ukrwienia, z jednoczesnym zniszczeniem nerwów czuciowych [44,45]. Satysfakcjonujące wyniki leczenia dzięki iniekcji kwasu hialuronowego przedstawia Muneta, który środek terapeutyczny podawał w różne miejsca więzadła jak i w okolice przyczepu proksymalnego między tylną powierzchnię wiązadła a tkankę tłuszczową. [46] Leczenie operacyjne Zdecydowana większość publikacji donosi że podstawą terapii w przypadku „kolana skoczka” jest leczenie zachowawcze, a interwencja chirurgiczna powinna być zarezerwowana dla pacjentów nie reagujących na metody nieoperacyjne. Te ostatnie jak sugeruje Cucurolo i wsp powinny być stosowane przez 6miesięcy [47].Współcześnie korzystamy z technik artroskopowych oraz klasycznej metody otwartej. Nie ma jednak zgodności co do rozległości zabiegu oraz nie wykazano statystycznie istotnych różnic między metodami operacjami [48]. W przypadku artroskopii stosuje się oczyszczenie tkanki tłuszczowej ciała Hoffy przylegającego do tylnej części więzadła rzepki, usunięcie niepełnowartościowych tkanek więzadła, oraz wycięcie dolnego bieguna rzepki [49]. Willberg i wsp. z dobrym skutkiem stosują jedynie shaving miejsc z większym przepływem krwi (neowaskularyzacją), które lokalizują przy pomocy USG [45]. Lorbach i wsp. sugerują usunięcia jedynie dolnego bieguna rzepki [4]. Bardzo dobre wyniki artroskopowego leczenia tendinopatii więzadła rzepki © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 209 PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 206-211 Jakub Naczk, Jacek Kruczyński, Tendinopatia więzadła rzepki – przegląd piśmiennictwa przedstawia Santander i wsp. Powrót do sportu na poziomie sprzed kontuzji zgłosiło 82% po operacji w obrębie więzadła, bieguna dolnego rzepki ale także ościęgna [50]. Mimo rozwoju technik małoinwazyjnych w leczeniu operacyjnym nie można pominąć klasycznej metody otwartej (ryc. 5 A,B). Tak jak w przypadku leczenia artroskopowego, podobnie i w tym typie operacji wielu specjalistów stosuje różne techniki. Ferretti i wsp. przedstawiają bardzo dobre wyniki leczenia z 5-letnim okresem obserwacji, gdzie aktywność sprzed urazu osiągnęło 82%pacjentów [18]. Podczas operacji usuwane są niepełnowartościowe tkanki więzadła, oraz wykonywana jest resekcja i nawiercenie dolnego bieguna rzepki. Bahr i wsp. w swoich badaniach uzyskali bardzo dobre efekty leczenia techniką otwartą, w której usuwali jedynie zmienione obszary więzadła, bez procedur kostnych [25]. A B Ryc. 5. A) Operacja kolana skoczka z cięcia podłużnego-patologicznie unaczynienie więzadła i pod więzadłem, B) tkanka zwyrodnieniowa usunięta z więzadła rzepki Fig. 5. A) The skin incision and exposure of the patellar tendon- pathological neovascularization patellar tendon and surrounding tissue, B) pathological tissue remove from patellar tendon Podsumowanie Mimo wielu publikacji opisujących metody terapeutyczne nadal brak jest dobrze zaprojektowanych badań z wystarczająco długą obserwacją oraz odpowiednią liczbą chorych aby jednoznacznie wskazać, która cechuje się najwyższą skutecz- nością. Wydaje się, że leczeniem z wyboru powinno być leczenie zachowawcze, a w szczególności progresywny trening ekscentryczny, jednakże, stworzenia wymaga odpowiedni protokół rehabilitacyjny. Inne metody terapeutyczne, takie jak leczenie chirurgiczne, iniekcje z PRP czy polidocanolu oraz terapia falą uderzeniową powinny pozostać alternatywą leczenia. Piśmiennictwo [1] Blazina ME, Kerlan RK, Jobe FW, Carter VS, Carlson GJ. Jumper’s knee. Orthop Clin North Am 1973 July;4(3):665-78. [2] Peers KH, Lysens RJ. Patellar tendinopathy in athletes: current diagnostic and therapeutic recommendations. Sports Med 2005;35(1):71-87. [3] Kannus P. Etiology and pathophysiology of chronic tendon disorders in sports. Scand J Med Sci Sports 1997 April;7(2):78-85. [4] Lorbach O, Diamantopoulos A, Paessler HH. Arthroscopic resection of the lower patellar pole in patients with chronic patellar tendinosis. Arthroscopy 2008 February;24(2):167-73. [5] Bestwick CS, Maffulli N. Reactive oxygen species and tendinopathy: do they matter? Br J Sports Med 2004 December;38(6):672-4. [6] Wilson AM, Goodship AE. Exercise-induced hyperthermia as a possible mechanism for tendon degeneration. J Biomech 1994 July;27(7):899-905. [7] Lian O, Scott A, Engebretsen L, Bahr R, Duronio V, Khan K. Excessive apoptosis in patellar tendinopathy in athletes. Am J Sports Med 2007 April;35(4):605-11. [8] Millar NL, Wei AQ, Molloy TJ, Bonar F, Murrell GA. Cytokines and apoptosis in supraspinatus tendinopathy. J Bone Joint Surg Br 2009 March;91(3):417-24. [9] Riley G. Tendinopathy--from basic science to treatment. Nat Clin Pract Rheumatol 2008 February;4(2):82-9. [10] Rees SG, Dent CM, Caterson B. Metabolism of proteoglycans in tendon. Scand J Med Sci Sports 2009 August;19(4):470-8. [11] Ackermann PW, Salo PT, Hart DA. Neuronal pathways in tendon healing. Front Biosci (Landmark Ed) 2009;14:5165-87. [12] Scott A, Lian O, Bahr R, Hart DA, Duronio V, Khan KM. Increased mast cell numbers in human patellar tendinosis: correlation with symptom duration and vascular hyperplasia. Br J Sports Med 2008 September;42(9):753-7. [13] Tan SC, Chan O. Achilles and patellar tendinopathy: current understanding of pathophysiology and management. Disabil Rehabil 2008;30(20-22):1608-15. [14] Magra M, Maffulli N. Genetics: does it play a role in tendinopathy? Clin J Sport Med 2007 July;17(4):231-3. [15] Grau S, Maiwald C, Krauss I, Axmann D, Janssen P, Horstmann T. What are causes and treatment strategies for patellar-tendinopathy in female runners? J Biomech 2008;41(9):2042-6. [16] Reinking M. Tendinopathy in athletes. Phys Ther Sport 2012 February;13(1):3-10. [17] Tiemessen IJ, Kuijer PP, Hulshof CT, Frings-Dresen MH. Risk factors for developing jumper’s knee in sport and occupation: a review. BMC Res Notes 2009;2:127. [18] Ferretti A, Conteduca F, Camerucci E, Morelli F. Patellar tendinosis: a follow-up study of surgical treatment. J Bone Joint Surg Am 2002 December;84-A(12]:2179-85. [19] Visentini PJ, Khan KM, Cook JL, Kiss ZS, Harcourt PR, Wark JD. The VISA score: an index of severity of symptoms in patients with jumper’s knee (patellar tendinosis). Victorian Institute of Sport Tendon Study Group. J Sci Med Sport 1998 January;1(1):22-8. [20] Khan KM, Maffulli N, Coleman BD, Cook JL, Taunton JE. Patellar tendinopathy: some aspects of basic science and clinical management. Br J Sports Med 1998 December;32(4):346-55. [21] Fredberg U, Bolvig L, Andersen NT, Stengaard-Pedersen K. Ultrasonography in evaluation of Achilles and patella tendon thickness. Ultraschall Med 2008 February;29(1):60-5. [22] Hoksrud A, Ohberg L, Alfredson H, Bahr R. Color Doppler ultrasound findings in patellar tendinopathy (jumper’s knee). Am J Sports Med 2008 September;36(9):1813-20. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne 210 Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology PRACE POGLĄDOWE Chir. Narzadow Ruchu Ortop. Pol., 2014; 79: 206-211 Jakub Naczk, Jacek Kruczyński, Tendinopatia więzadła rzepki – przegląd piśmiennictwa [23] Toprak U, Ustuner E, Uyanik S, Aktas G, Kinikli GI, Baltaci G, Karademir MA. Comparison of ultrasonographic patellar tendon evaluation methods in elite junior female volleyball players: thickness versus cross-sectional area. Diagn Interv Radiol 2012 March;18(2):200-7. [24] Purdam CR, Jonsson P, Alfredson H, Lorentzon R, Cook JL, Khan KM. A pilot study of the eccentric decline squat in the management of painful chronic patellar tendinopathy. Br J Sports Med 2004 August;38(4):395-7. [25] Bahr R, Fossan B, Loken S, Engebretsen L. Surgical treatment compared with eccentric training for patellar tendinopathy (Jumper’s Knee). A randomized, controlled trial. J Bone Joint Surg Am 2006 August;88(8):1689-98. [26] Frohm A, Saartok T, Halvorsen K, Renstrom P. Eccentric treatment for patellar tendinopathy: a prospective randomised short-term pilot study of two rehabilitation protocols. Br J Sports Med 2007 July;41(7):e7. [27] Kongsgaard M, Kovanen V, Aagaard P, Doessing S, Hansen P, Laursen AH, Kaldau NC, Kjaer M, Magnusson SP. Corticosteroid injections, eccentric decline squat training and heavy slow resistance training in patellar tendinopathy. Scand J Med Sci Sports 2009 December;19(6):790-802. [28] Maffulli N, Longo UG, Denaro V. Novel approaches for the management of tendinopathy. J Bone Joint Surg Am 2010 November 3;92(15):2604-13. [29] Saithna A, Gogna R, Baraza N, Modi C, Spencer S. Eccentric Exercise Protocols for Patella Tendinopathy: Should we Really be Withdrawing Athletes from Sport? A Systematic Review. Open Orthop J 2012;6:553-7. [30] Kongsgaard M, Qvortrup K, Larsen J, Aagaard P, Doessing S, Hansen P, Kjaer M, Magnusson SP. Fibril morphology and tendon mechanical properties in patellar tendinopathy: effects of heavy slow resistance training. Am J Sports Med 2010 April;38(4):749-56. [31] Kongsgaard M, Reitelseder S, Pedersen TG, Holm L, Aagaard P, Kjaer M, Magnusson SP. Region specific patellar tendon hypertrophy in humans following resistance training. Acta Physiol (Oxf) 2007 October;191(2):111-21. [32] Kristensen J, Franklyn-Miller A. Resistance training in musculoskeletal rehabilitation: a systematic review. Br J Sports Med 2012 August;46(10):719-26. [33] van der Worp H, van dA-S, I, van SH, Zwerver J. ESWT for tendinopathy: technology and clinical implications. Knee Surg Sports Traumatol Arthrosc 2013 June;21(6):1451-8. [34] van Leeuwen MT, Zwerver J, van dA-S, I. Extracorporeal shockwave therapy for patellar tendinopathy: a review of the literature. Br J Sports Med 2009 March;43(3):163-8. [35] Furia JP, Rompe JD, Cacchio A, Del BA, Maffulli N. A single application of low-energy radial extracorporeal shock wave therapy is effective for the management of chronic patellar tendinopathy. Knee Surg Sports Traumatol Arthrosc 2013 February;21(2):346-50. [36] Vulpiani MC, Vetrano M, Savoia V, Di PE, Trischitta D, Ferretti A. Jumper’s knee treatment with extracorporeal shock wave therapy: a long-term follow-up observational study. J Sports Med Phys Fitness 2007 September;47(3):323-8. [37] Wang CJ, Ko JY, Chan YS, Weng LH, Hsu SL. Extracorporeal shockwave for chronic patellar tendinopathy. Am J Sports Med 2007 June;35(6):972-8. [38] Filardo G, Kon E, Della VS, Vincentelli F, Fornasari PM, Marcacci M. Use of platelet-rich plasma for the treatment of refractory jumper’s knee. Int Orthop 2010 August;34(6):909-15. [39] Gosens T, Den Oudsten BL, Fievez E, van ‘t SP, Fievez A. Pain and activity levels before and after platelet-rich plasma injection treatment of patellar tendinopathy: a prospective cohort study and the influence of previous treatments. Int Orthop 2012 September;36(9):1941-6. [40] Kon E, Filardo G, Delcogliano M, Presti ML, Russo A, Bondi A, Di MA, Cenacchi A, Fornasari PM, Marcacci M. Platelet-rich plasma: new clinical application: a pilot study for treatment of jumper’s knee. Injury 2009 June;40(6):598-603. [41] de Vos RJ, van Veldhoven PL, Moen MH, Weir A, Tol JL, Maffulli N. Autologous growth factor injections in chronic tendinopathy: a systematic review. Br Med Bull 2010;95:63-77. [42] Clarke AW, Alyas F, Morris T, Robertson CJ, Bell J, Connell DA. Skinderived tenocyte-like cells for the treatment of patellar tendinopathy. Am J Sports Med 2011 March;39 (3):614-23. [43] Pascual-Garrido C, Rolon A, Makino A. Treatment of chronic patellar tendinopathy with autologous bone marrow stem cells: a 5-yearfollowup. Stem Cells Int 2012;2012:953510. [44] Hoksrud A, Torgalsen T, Harstad H, Haugen S, Andersen TE, Risberg MA, Bahr R. Ultrasound-guided sclerosis of neovessels in patellar tendinopathy: a prospective study of 101 patients. Am J Sports Med 2012 March;40(3):542-7. [45] Willberg L, Sunding K, Forssblad M, Fahlstrom M, Alfredson H. Sclerosing polidocanol injections or arthroscopic shaving to treat patellar tendinopathy/jumper’s knee? A randomised controlled study. Br J Sports Med 2011 April;45(5):411-5. [46] Muneta T, Koga H, Ju YJ, Mochizuki T, Sekiya I. Hyaluronan injection therapy for athletic patients with patellar tendinopathy. J Orthop Sci 2012 July;17(4):425-31. [47] Cucurulo T, Louis ML, Thaunat M, Franceschi JP. Surgical treatment of patellar tendinopathy in athletes. A retrospective multicentric study. Orthop Traumatol Surg Res 2009 December;95(8 Suppl 1):S78-S84. [48] Marcheggiani Muccioli GM, Zaffagnini S, Tsapralis K, Alessandrini E, Bonanzinga T, Grassi A, Bragonzoni L, Della VS, Marcacci M. Open versus arthroscopic surgical treatment of chronic proximal patellar tendinopathy. A systematic review. Knee Surg Sports Traumatol Arthrosc 2013 February;21(2):351-7. [49] Pascarella A, Alam M, Pascarella F, Latte C, Di Salvatore MG, Maffulli N. Arthroscopic management of chronic patellar tendinopathy. Am J Sports Med 2011 September;39(9):1975-83. [50] Santander J, Zarba E, Iraporda H, Puleo S. Can arthroscopically assisted treatment of chronic patellar tendinopathy reduce pain and restore function? Clin Orthop Relat Res 2012 April;470(4):993-7. © Polskie Towarzystwo Ortopedyczne i Traumatologiczne Chirurgia Narządów Ruchu i Ortopedia Polska / Polish Orthopaedics and Traumatology 211