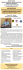cukrzyca typu 1. i typu 2. podstawowe różnice
Transkrypt
cukrzyca typu 1. i typu 2. podstawowe różnice
CUKRZYCA TYPU 1. I TYPU 2. PODSTAWOWE RÓŻNICE CUKRZYCA CUKRZYCA •zawsze wymaga leczenia insuliną •możliwe są różne metody leczenie – tzw. terapia behawioralna (dieta, aktywność fizyczna), leki doustne i insulina TYPU 1. •jest chorobą autoimmunologiczną (układ odpornościowy błędnie rozpoznaje komórki beta trzustki jako „wroga” i niszczy je) •zwykle diagnozowana jest u pacjentów z prawidłową masą ciała •zwykle diagnozowana jest w okresie dzieciństwa, nastoletnim lub wczesnej młodości, rzadko u osób w średnim wieku •charakteryzuje się bezwzględnym niedoborem insuliny lub jej wydzielenie jest szczątkowe •charakteryzuje się dużymi wahaniami glikemii •ryzyko wystąpienia ostrych powikłań cukrzycy (hipoglikemii, kwasicy ketonowej) jest znaczne •objawy choroby są nasilone i gwałtowne – ciężko je „przegapić”, diagnoza stawiana jest szybko •w momencie diagnozy pacjent zwykle nie ma żadnych powikłań •dominuje ryzyko powikłań mikronaczyniowych Twoje notatki: TYPU 2. •jest chorobą cywilizacyjną – na jej powstawanie największy wpływ ma niezdrowy styl życia •zwykle dotyczy pacjentów z nadwagą lub otyłością •zwykle diagnozowana jest u osób w średnim wieku i starszych, rzadziej u dzieci i młodzieży •organizm wydziela własną insulinę (niekiedy w bardzo dużych ilościach), ale z powodu insulinooporności nie działa ona efektywnie •wahania glikemii są znacznie mniejsze niż w przypadku cukrzycy typu 1. •ryzyko wystąpienia ostrych powikłań cukrzycy (hipoglikemii, kwasicy ketonowej) jest ograniczone •objawy choroby są łagodne, niezbyt uciążliwe – diagnoza stawiana jest późno, często w wyniku przypadkowego badania poziomu cukru we krwi •w momencie diagnozy pacjent może mieć już powikłania naczyniowe, np. retinopatię •duże ryzyko powikłań mikro- i makronaczyniowych konsultacja merytoryczna: dr n. med. Bogumił Wolnik