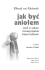Hiperkalcemia w chorobie nowotworowej
Transkrypt
Hiperkalcemia w chorobie nowotworowej
Wspó³czesna Onkologia (2003) vol. 7; 7 (482–496) Hiperkalcemia jest jednym z najczêstszych zagra¿aj¹cych ¿yciu powik³añ metabolicznych w przebiegu choroby nowotworowej. Wystêpuje ona u ok. 10–20 proc. wszystkich chorych z nowotworem z³oœliwym. Hiperkalcemia jest najczêœciej zwi¹zana ze szpiczakiem mnogim, rakiem p³askonab³onkowym p³uca i rakiem piersi. Bia³ko podobne do parathormonu (PTH-RP) jest silnym mediatorem hiperkalcemii. Ma³e iloœci PTH-RP wytwarzane w normalnych tkankach dzia³aj¹ lokalnie w charakterze cytokiny. Je¿eli PTH-RP jest produkowany w du¿ych iloœciach przez tkankê nowotworow¹, to dostaje siê on do kr¹¿enia ogólnego i dzia³a jak klasyczny hormon. Zidentyfikowano wiele innych czynników humoralnych, które s¹ silnymi stymulatorami resorpcji koœci i rozwoju hiperkalcemii w przebiegu poszczególnych nowotworów. Transformuj¹ce czynniki wzrostu (TGFs) dzia³aj¹ autokrynnie w wielu nowotworach oraz reguluj¹ przebudowê tkanki kostnej. Aktywne metabolity witaminy D mog¹ odgrywaæ istotn¹ rolê w rozwoju hiperkalcemii, towarzysz¹cej ch³oniakom i szpiczakowi. Równie¿ prostaglandyny mog¹ mieæ du¿e znaczenie w stymulacji resorpcji koœci. Interleukina-6 dzia³a jako autokrynny czynnik wzrostu w szpiczaku, ponadto mo¿e byæ zwi¹zana z rozwojem hiperkalcemii w przebiegu raka nerki. Dane doœwiadczalne i kliniczne sugeruj¹, ¿e ligand receptora aktywuj¹cego czynnik transkrypcyjny NF-kappaB (RANKL) mo¿e byæ wa¿nym czynnikiem odpowiedzialnym za niszczenie tkanki kostnej i hiperkalcemiê u chorych ze szpiczakiem. Pacjenci z rozwijaj¹c¹ siê hiperkalcemi¹ najczêœciej skar¿¹ siê na zmêczenie, sennoœæ, zaparcie, nudnoœci oraz oddawanie du¿ych iloœci moczu. Intensywne nawodnienie przy pomocy do¿ylnych wlewów fizjologicznego roztworu NaCl jest bardzo u¿yteczne jako wstêpny etap leczenia hiperkalcemii. Stosowanie furosemidu powinno byæ ogra- Hiperkalcemia w chorobie nowotworowej – patofizjologia, diagnostyka, leczenie Hypercalcemia in malignant disease – pathophysiology, diagnosis and treatment Wojciech Z. Pawlak1, Marlena Wawrocka-Pawlak2 1Klinika Onkologii, Wojskowy Instytut Medyczny, Warszawa; 2Katedra i Zak³ad Patologii Ogólnej i Doœwiadczalnej, Akademia Medyczna, Warszawa Jako powik³anie choroby nowotworowej hiperkalcemia zosta³a opisana po raz pierwszy w roku 1924 przez Zondeka i wsp. [1], natomiast w roku 1936 Gutman i wsp. opublikowali wyniki pierwszej analizy du¿ej serii przypadków [2]. Hiperkalcemia jest – obok kacheksji – najczêstszym powik³aniem metabolicznym w przebiegu choroby nowotworowej. Czêstoœæ hiperkalcemii jest oceniana na 10–20 proc. wszystkich chorych z rozpoznanym nowotworem z³oœliwym. Z kolei nowotwór jest najczêstsz¹ przyczyn¹ hiperkalcemii spotykanej w praktyce klinicznej. Niektóre nowotwory wykazuj¹ szczególn¹ predylekcjê do rozwoju hiperkalcemii. Najczêstszy nowotwór pierwotny rozwijaj¹cy siê w uk³adzie kostnym, czyli szpiczak mnogi, jest powik³any rozwojem hiperkalcemii w 20–40 proc. przypadków [3]. Inny nowotwór wywodz¹cy siê z komórek uk³adu odpornoœciowego, któremu w ponad 50 proc. przypadków towarzyszy hiperkalcemia, to ch³oniak T-komórkowy indukowany retrowirusem typu C [4]. Spoœród guzów litych hiperkalcemia najczêœciej wik³a przebieg raka piersi (z czêstoœci¹ zbli¿on¹ do stwierdzanej w szpiczaku), niedrobnokomórkowego raka p³uca (ok. 10 proc. przypadków) i raka nerki [5–7]. Co ciekawe, zarówno rak prostaty, jak i drobnokomórkowy rak p³uca rzadko s¹ przyczyn¹ hiperkalcemii, chocia¿ nale¿¹ do nowotworów najczêœciej przerzutuj¹cych do koœci. Równie¿ rak jelita grubego, który jest jednym z czterech najczêstszych nowotworów z³oœliwych, rzadko jest wik³any rozwojem hiperkalcemii. GOSPODARKA WAPNIOWA ORGANIZMU Obecnoœæ przerzutów nowotworowych w uk³adzie kostnym nie jest warunkiem koniecznym do rozwoju hiperkalcemii w przebiegu nowotworu z³oœliwego. Jednak¿e koœci s¹ g³ównym Ÿród³em nadmiarowego wapnia obecnego we krwi obwodowej. Zwiêkszone wch³anianie zwrotne tego pierwiastka w cewkach nerkowych odgrywa w tym przypadku znacznie mniejsz¹ rolê. Organizm doros³ego cz³owieka zawiera ok. 1 kg wapnia. Z tej iloœci 99 proc. jest zmagazynowane w tkance kostnej. Pula wapnia kostnego jest bardzo stabilna – jedynie ok. 500 mg/d podlega wymianie z p³ynem zewn¹trzkomórkowym (jest to tzw. pula wapnia ³atwo wymienialnego). Pozosta³y wapñ zgromadzony w koœciach tworzy tzw. pulê niewymienialn¹ o bardzo wolnym obrocie – wymiana po³owy wapnia z tej puli u osoby doros³ej trwa przez ok. 4 la- Wspó³czesna Onkologia (2003) vol. 7; 7 (482–496) niczone do chorych prawid³owo nawodnionych lub przewodnionych, u których bilans wodny jest zrównowa¿ony. Dwufosfoniany s¹ lekami najczêœciej u¿ywanymi w leczeniu hiperkalcemii. Wlew do¿ylny 4 mg kwasu zoledronowego jest bardziej skuteczny od infuzji pamidronianu. S³owa kluczowe: hiperkalcemia, rak, nowotwór, diagnostyka, leczenie, dwufosfoniany. ta [8]. Wapñ obecny w surowicy krwi tworzy 2 podstawowe frakcje: wapñ przes¹czalny, który stanowi ok. 60 proc. ca³kowitej iloœci zgromadzonej w osoczu, oraz wapñ nieprzes¹czalny, który stanowi pozosta³e 40 proc. Z kolei frakcja wapnia przes¹czalnego dzieli siê na: wapñ zjonizowany – ok. 50 proc. wapnia w surowicy, oraz wapñ kompleksowy, czyli zwi¹zany z innymi jonami, g³ównie fosforanowymi, cytrynianowymi i dwuwêglanowymi – ok. 10 proc. wapnia w surowicy. Natomiast pulê wapnia nieprzes¹czalnego tworzy wapñ zwi¹zany z bia³kami, przy czym ponad 80 proc. z tej puli jest zwi¹zane z albuminami [9]. Ze wzglêdu na silne powinowactwo wapnia do albumin jego stê¿enie we krwi podlega bardzo istotnym wahaniom, zale¿nie od iloœci bia³ek wi¹¿¹cych. Zatem w przypadku znacznej hipoalbuminemii pozornie niskie stê¿enie wapnia w surowicy mo¿e oznaczaæ coœ zupe³nie przeciwnego. W celu unikniêcia b³êdnych decyzji terapeutycznych w ka¿dym przypadku wspó³istnienia zaburzeñ gospodarki bia³kowej nale¿y obliczyæ tzw. skorygowane stê¿enie wapnia [10]. Do tego celu mo¿na u¿yæ nastêpuj¹cego wzoru: skorygowane stężenie wapnia (mg/dl) = = zmierzone stężenie wapnia (mg/dl) – – stężenie albumin (g/dl) + 4,0 Dopiero tak przeliczone stê¿enie wapnia mo¿e stanowiæ podstawê do ewentualnego rozpoznania hiperkalcemii w przypadku wspó³istnienia hipoalbuminemii. Homeostaza wapniowa jest utrzymywana dziêki precyzyjnemu wspó³dzia³aniu trzech g³ównych regulatorów: parathormonu (PTH), kalcytoniny i 1,25-dihydroksycholekalcyferolu [1,25-(OH)2D3]. Ka¿da z wymienionych substancji ma œciœle okreœlone miejsce i charakter dzia³ania. PTH jest g³ównym stymulatorem resorpcji tkanki kostnej i przemieszczania wapnia do p³ynu zewn¹trzkomórkowego [11]. G³ównym antagonist¹ PTH jest w tym przypadku kalcytonina. Ponadto PTH zwiêksza resorpcjê zwrotn¹ wapnia w cewkach nerkowych – to dzia³anie jest równie¿ antagonizowane przez kalcytoninê [12]. PTH jest równie¿ g³ównym stymulatorem syntezy 1,25-(OH)2D3, który zwiêksza wch³anianie wapnia z przewodu pokarmowego, nasila resorpcjê tkanki kostnej oraz u³atwia wch³anianie zwrotne wapnia w cewkach nerkowych (ryc.). Uk³ad kostny jest magazynem wapnia zu¿ywanego na potrzeby ogólnoustrojowe, zatem regulacja wymiany tego pierwiastka miêdzy substancj¹ mineraln¹ szkieletu a p³ynem zewn¹trzkomórkowym jest kluczowa dla utrzymania homeostazy wapniowej. Regulacja stê¿enia wapnia we krwi jest œciœle zwi¹zana z procesem przebudowy wewnêtrznej tkanki kostnej (ang. bone remodeling). Proces ten polega na cyklicznej resorpcji (zwanej osteoliz¹) i odtwarzaniu (zwanym osteogenez¹) tkanki kostnej. Za osteolizê s¹ odpowiedzialne osteoklasty, natomiast osteoblasty spe³niaj¹ zadania komórek koœciotwórczych. Stymulacja osteoklastów prowadzi do wzrostu resorpcji substancji mineralnej koœci, co powoduje zwiêkszenie stê¿enia wapnia w p³ynie zewn¹trzkomórkowym i wtórnie we krwi. Najsilniejszym hormonalnym stymulatorem osteoklastów jest PTH [13–15]. PATOFIZJOLOGIA HIPERKALCEMII Zwiêkszenie resorpcji tkanki kostnej jest g³ówn¹ przyczyn¹ rozwoju hiperkalcemii u chorych z nowotworami z³oœliwymi. W niektórych przypadkach, szczególnie w przebiegu szpiczaka oraz innych chorób limfoproliferacyjnych, istotne znaczenie ma zaburzenie funkcji nerek w zakresie regulacji gospodarki wapniowej. Jak wspomniano powy¿ej, obecnoœæ przerzutów do koœci nie Wspó³czesna Onkologia (2003) vol. 7; 7 (482–496) Hypercalcemia is one of the most common life-threatening metabolic complications in patients with cancer. It occurs in approximately 10 to 20 percent of patients with malignant disease. Hypercalcemia is most commonly seen in association with multiple myeloma, squamous carcinoma of the bronchus, and breast cancer. Parathyroid hormonerelated protein (PTH-RP) is a potent mediator of hypercalcemia. Small amounts of PTH-RP produced by normal tissues act locally as cytokines. When produced in large amounts by cancers, PTH-RP circulates in blood in sufficiently large amounts to act as classic hormones. A number of other soluble factors have been isolated that are potent inducers of bone resorption and hypercalcemia in particular cancers. Transforming growth factors (TGFs) are released in an autocrine manner by many cancer cells and regulate bone resorption and formation of normal bone. Active metabolites of vitamin D may be involved in the development of hypercalcemia in patients with lymphoma and myeloma. Prostaglandins may have an important role in cancer-related osteolysis. Interleukin-6 acts as an autocrine growth factor in myeloma, and may be associated with hypercalcemia in kidney cancer. Experimental and clinical data suggest that a receptor activator of NF-kappaB ligand (RANKL) may be an important factor mediating the bone destruction and hypercalcemia in patients with myeloma. In patients with evolving hypercalcemia, fatigue, lethargy, constipation, nausea, and polyuria are the most common initial complaints. Volume expansion with normal saline is a useful first treatment of hypercalcemia. The use of furosemide should be restricted to balancing fluid intake and urinary output in patients who have been fully rehydrated. Bisphosphonates have become the most commonly used drugs in the treatment of hypercalcemia. Intravenous infusion of 4 mg of zoledronic acid is more effective than infusion of pamidronate. Key words: hypercalcemia, cancer, malignant disease, diagnosis, treatment, bisphosphonates 1,25-(OH) 2D3 PTH (+) wch³anianie Ca resorpcja koœci (+) (+) JELITA (+) (+) STʯENIE WAPNIA W OSOCZU KOŒCI (–) resorpcja koœci (+) 1,25-(OH) 2D3 (+) wch³anianie zwrotne Ca KALCYTONINA NERKI (–) wch³anianie zwrotne Ca (+) wch³anianie zwrotne Ca PTH Ryc. Regulacja stê¿enia wapnia we krwi obwodowej. PTH – parathormon; 1,25-(OH) 2D3 – 1,25-dihydroksycholekalcyferol; (+) – dzia³anie prowadz¹ce do zwiêkszenia stê¿enia wapnia w osoczu; (–) – dzia³anie prowadz¹ce do zmniejszenia stê¿enia wapnia w osoczu. jest warunkiem koniecznym do wyst¹pienia hiperkalcemii. Dzieje siê tak, poniewa¿ stymulatory osteolizy s¹ wytwarzane w du¿ych iloœciach przez guz zlokalizowany poza uk³adem kostnym. Nastêpnie stê¿enie tych substancji w p³ynach ustrojowych jest na tyle du¿e, ¿e dzia³aj¹ one w ca³ym organizmie, w tym równie¿ w obrêbie uk³adu kostnego. U chorych z nowotworami z³oœliwymi – podobnie jak w warunkach przebudowy tkanki kostnej u ludzi zdrowych – komórkami odpowiedzialnymi za resorpcjê koœci s¹ osteoklasty. Dotychczas zidentyfikowano kilkadziesi¹t zwi¹zków biologicznie czynnych, które bezpoœrednio lub poœrednio stymuluj¹ czynnoœæ osteoklastów – najwa¿niejsze spoœród nich wymieniono w tab. 1. Kilka substancji zas³uguje na szczególn¹ uwagê w kontekœcie patome- chanizmów odpowiedzialnych za rozwój hiperkalcemii w przebiegu choroby nowotworowej. Białko podobne do parathormonu Wyniki badañ laboratoryjnych przeprowadzanych u chorych z hiperkalcemi¹ w przebiegu choroby nowotworowej sugeruj¹, ¿e g³ównym czynnikiem odpowiedzialnym za rozwój tego stanu klinicznego jest nadmierna produkcja PTH. U wielu pacjentów stwierdza siê hipofosfatemiê, fosfaturiê, zwiêkszone wch³anianie zwrotne wapnia w cewkach nerkowych oraz zwiêkszone wytwarzanie cyklicznego monofosforanu adenozyny (cAMP) przez nerki. Wymienione objawy s¹ charakterystyczne dla nadczynnoœci przytarczyc. Jako próbê wyjaœnienia takiego stanu rzeczy wysuniêto Wspó³czesna Onkologia 486 Tab. 1. Najwa¿niejsze endogenne zwi¹zki biologicznie czynne stymuluj¹ce osteoklasty – PARATHORMON (PTH) – BIA£KO PODOBNE DO PARATHORMONU (PTHrP) – 1,25-DIHYDROKSYCHOLEKALCYFEROL [1,25-(OH)2D3] – LIGAND RECEPTORA AKTYWUJ¥CEGO CZYNNIK TRANSKRYPCYJNY NF-κB (RANKL) – P£YTKOWOPOCHODNY CZYNNIK WZROSTU (PDGF) – CZYNNIK WZROSTU HEPATOCYTÓW (HGF) – TRANSFORMUJ¥CY CZYNNIK WZROSTU-ALFA (TGF-α) – INSULINOPODOBNY CZYNNIK WZROSTU-IV (IGF-IV) – BIA£KO ZAPALNE MAKROFAGÓW (MIP-1alfa) – CZYNNIKI MARTWICY NOWOTWORÓW (TNF) – INTERLEUKINA-1, -3, -6, -11, -18 – M-CSF i GM-CSF – METALOPROTEINAZY (MMP1, MMP2, MMP9) – PROSTAGLANDYNY – GLIKOKORTYKOIDY – HORMONY TARCZYCY hipotezê o rozwoju rzekomej nadczynnoœci przytarczyc u chorych z nowotworami z³oœliwymi [16]. Kluczowym elementem tej hipotezy by³a ektopowa produkcja du¿ych iloœci PTH przez komórki nowotworowe. PóŸniejsze badania zaprzeczy³y istotnej roli PTH w rozwoju hiperkalcemii indukowanej przez nowotwór. Przede wszystkim okaza³o siê – wbrew wczeœniejszym doniesieniom [16] – ¿e ekspresja PTH jest rzadko obecna w komórkach nowotworów wywodz¹cych siê spoza przytarczyc [17]. Oznaczanie mRNA dla PTH dawa³o zwykle wynik ujemny, w przeciwieñstwie do wczeœniejszych badañ, w których przy pomocy metod immunoenzymatycznych wykrywano obecnoœæ bia³ka. Hipoteza zak³adaj¹ca istnienie rzekomej nadczynnoœci przytarczyc u chorych z hiperkalcemi¹ indukowan¹ przez nowotwór zosta³a odrzucona. Przez 5 lat trwa³y poszukiwania alternatywnego rozwi¹zania problemu. OdpowiedŸ nadesz³a w roku 1987, gdy trzy zespo³y badawcze niemal równoczeœnie donios³y o wykryciu hormonu polipeptydowego, produkowanego przez guzy nowo- tworowe wywo³uj¹ce hiperkalcemiê [18–20]. Wykryta substancja okaza³a siê byæ znanym ju¿ wczeœniej bia³kiem podobnym do parathormonu (ang. parathyroid hormone-related protein, PTHrP). (Uwaga w sprawie nazewnictwa: dos³owne t³umaczenie nazwy angielskiej daje w tym przypadku nazwê bia³ko odpowiadaj¹ce parathormonowi. Termin ten bardzo œciœle oddaje biologiczne w³aœciwoœci PTHrP jako substancji homologicznej w odniesieniu do PTH. Jednak¿e zaproponowana nazwa bia³ko podobne do parathormonu wydaje siê byæ bardziej estetyczna, przy zachowaniu znaczenia nazwy angielskiej.) Dalsze badania pozwoli³y na szczegó³owe poznanie budowy oraz czynnoœci PTHrP – od sekwencji I lokalizacji genu do wi¹zania siê bia³ka z receptorem [21–23]. Oba bia³ka s¹ kodowane przez odrêbne geny. Gen koduj¹cy PTH jest obecny w obrêbie chromosomu 11, podczas gdy gen dla PTHrP zlokalizowano na chromosomie 12. Zasadnicze podobieñstwo PTHrP i PTH polega na 70-procentowej homologii odcinka NH2-koñcowego – 8 spoœród 13 pocz¹tkowych aminokwasów jest identycznych w obu cz¹steczkach. Co wiêcej, homologia ta ma kluczowe znaczenie dla funkcji PTHrP, poniewa¿ odcinek NH2-koñcowy jest w tym przypadku odpowiedzialny za wi¹zanie siê zarówno PTH, jak i PTHrP ze swoistym receptorem dla PTH. Badania przeprowadzone u chorych z hiperkalcemi¹ towarzysz¹c¹ chorobie nowotworowej potwierdzi³y kluczow¹ rolê PTHrP w indukowaniu zwiêkszonego stê¿enia wapnia. Podwy¿szone stê¿enie PTHrP we krwi obwodowej wykrywano u 30–55 proc. chorych z hiperkalcemi¹ towarzysz¹c¹ guzom litym [24–29]. Jednoczeœnie wykazano, ¿e PTHrP nie odgrywa istotnej roli w indukowaniu hiperkalcemii w przebiegu szpiczaka i innych chorób limfoproliferacyjnych. Wykrycie ekspresji PTHrP w tkankach prawid³owych mia³o kluczowe znaczenie dla zrozumienia sposobu, w jaki wywiera ono wp³yw na czynnoœæ osteoklastów nawet w przypadku braku przerzutów do koœci. W normalnych warunkach PTHrP jest wykrywane m.in. w mózgu, miêœniówce przedsionków serca, nerkach, pêcherzu moczowym, macicy, skórze i przytarczycach [30–33]. Ponadto wysoka ekspresja PTHrP zosta³a wykryta w prawid³owej tkance gruczo³u sutkowego [34]. Fizjologiczna rola PTHrP polega na regulacji wewn¹trzkomórkowego stê¿enia wapnia i w tym zakresie nie ró¿ni siê od funkcji pe³nionej przez PTH. Wiele danych wskazuje na istotne znaczenie ekspresji PTHrP w takich procesach fizjologicznych, jak laktacja, rozwój uk³adu sercowo-naczyniowego, regulacja kurczliwoœci miêœni g³adkich naczyñ krwionoœnych, utrzymywanie prawid³owego ciœnienia têtniczego, czy te¿ wydalanie moczu [35–37]. Jednak¿e w normalnych warunkach PTHrP dzia³a miejscowo w sposób auto- lub parakrynny i osi¹ga jedynie œladowe stê¿enie we krwi obwodowej. Natomiast w przypadku nadekspresji w tkance nowotworowej PTHrP dostaje siê w du¿ych iloœciach do kr¹¿enia i wykazuje odleg³e dzia³anie endokrynne. Poniewa¿ PTHrP wi¹¿e siê Hiperkalcemia w chorobie nowotworowej – patofizjologia, diagnostyka, leczenie z receptorami dla PTH, a tak¿e pobudzenie receptorów przez oba zwi¹zki wywiera ten sam wp³yw na metabolizm komórkowy, dzia³anie PTHrP na uk³ad kostny jest to¿same z dzia³aniem PTH. Przypadki, w których hiperkalcemia towarzysz¹ca chorobie nowotworowej jest indukowana przez nadmiar prawdziwego PTH s¹ niezwykle rzadkie – wyj¹tek stanowi jedynie rak przytarczyc. Istnieje co najmniej jedna dobrze udokumentowana praca, która opisuje indukcjê ekspresji PTHrP przez zmiany genetyczne immanentnie zwi¹zane z rozwojem nowotworu z³oœliwego. Okaza³o siê, ¿e transformacja nowotworowa komórek dokonana poprzez wprowadzenie kopii onkogenów Ha-ras lub v-src poci¹ga za sob¹ bardzo du¿e zwiêkszenie ekspresji PTHrP [38]. A zatem gen koduj¹cy PTHrP jest celem dla dzia³ania bia³ek kodowanych przez przynajmniej niektóre onkogeny, co wyjaœnia jego nadekspresjê w komórkach nowotworowych. Pochodne witaminy D 1,25-dihydroksycholekalcyferol [1,25-(OH)2D3] jest g³ówn¹ biologicznie czynn¹ pochodn¹ witaminy D, która odgrywa istotn¹ rolê w regulacji gospodarki wapniowej. Czêœæ przypadków hiperkalcemii rozwijaj¹cych siê w przebiegu choroby nowotworowej mo¿e byæ wyjaœniona poprzez stwierdzenie zaburzeñ w funkcjonowaniu szlaków metabolicznych kontrolowanych przez 1,25-(OH)2D3. Dotyczy to szczególnie pacjentów z bia³aczk¹ T-komórkow¹ indukowan¹ wirusem HTLV typu C, oraz chorych ze szpiczakiem, ziarnic¹ z³oœliw¹ lub ch³oniakami nieziarniczymi. U wiêkszoœci chorych z wymienionymi nowotworami i towarzysz¹c¹ im hiperkalcemi¹ wykrywano zwiêkszone stê¿enie 1,25-(OH)2D3 we krwi obwodowej [39–44]. Bardzo ciekawa jest kazuistyczna obserwacja opublikowana przez Heliksona i wsp. [45]. U chorego z du¿ym guzem wywodz¹cym siê z komórek plazmatycznych rozwinê³a siê hiperkalcemia. W badaniach labo- ratoryjnych stwierdzono wysokie stê¿enie 1,25-(OH)2D3 we krwi obwodowej. Ponadto wykazano, ¿e komórki guza mia³y zdolnoœæ przekszta³cania 25-hydroksycholekalcyferolu w 1,25-(OH)2D3. Cytokiny Szereg substancji reguluj¹cych wymianê wapnia pomiêdzy tkank¹ kostn¹ i p³ynem zewn¹trzkomórkowym nale¿y do cytokin. Stymulacja osteolizy przez cytokiny jest prawdopodobnie g³ównym mechanizmem rozwoju hiperkalcemii w tych przypadkach chorób nowotworowych, w których nie stwierdza siê istotnych zaburzeñ w zakresie uk³adu PTH-kalcytonina-1,25-(OH)2D3. Dotyczy to przede wszystkim przypadków z obecnoœci¹ przerzutów do koœci. Wydaje siê, ¿e kr¹¿¹ce cytokiny odgrywaj¹ niewielk¹ rolê w powstawaniu hiperkalcemii – chodzi tu g³ównie o dzia³anie auto- i parakrynne w obrêbie samej tkanki kostnej. Szczególna rola jest przypisywana transformuj¹cym czynnikom wzrostu (TGFs). Z jednej strony dwa zwi¹zki nale¿¹ce do tej rodziny maj¹ przeciwstawny wp³yw na tkankê kostn¹. Podczas gdy TGF-α stymuluje resorpcjê koœci, TGF-β reguluje wzrost i ró¿nicowanie osteoblastów, przez co indukuje koœciotworzenie [46, 47]. Z drugiej strony du¿e iloœci TGFs s¹ zdeponowane w substancji pozakomórkowej tkanki kostnej. Podczas osteolizy dochodzi do uwolnienia tego depozytu. TGFs s¹ silnymi stymulatorami wzrostu komórek nowotworowych, które z kolei produkuj¹ du¿e iloœci czynników stymuluj¹cych osteolizê, przede wszystkim PTHrP oraz interleukin (IL-1, IL-6, IL-11). Zjawisko dodatniego sprzê¿enia zwrotnego pomiêdzy komórkami nowotworowymi i osteoklastami stanowi podstawê hipotezy b³êdnego ko³a, która ma wyjaœniæ kluczowe mechanizmy zaanga¿owane w powstawanie i rozwój przerzutów nowotworowych do koœci [48]. Kluczowe znaczenie w tej hipotezie przypisuje siê w³aœnie TGFs. Od pewnego czasu du¿e znaczenie w resorpcji tkanki kostnej i wtór- 487 nym rozwoju hiperkalcemii przypisuje siê interleukinie-6 (IL-6). W badaniach in vitro wykazano, ¿e cytokina ta posiada w³aœciwoœci indukowania resorpcji tkanki kostnej [49]. Z kolei hiperkalcemia indukowana przez IL-6 jest znoszona poprzez podanie przeciwcia³ anty-IL-6 [50]. Poniewa¿ IL-6 dzia³a jako autokrynny czynnik wzrostu plazmocytów, przypisuje siê jej szczególn¹ rolê w patogenezie hiperkalcemii w przebiegu szpiczaka [51], choæ mo¿e ona odgrywaæ wa¿n¹ rolê równie¿ w patogenezie hiperkalcemii w przebiegu raka nerki [52]. Plazmocyty produkuj¹ du¿e iloœci IL-6, która obok dzia³ania autokrynnego stymuluje ekspresjê liganda receptora aktywuj¹cego NF-κB (RANKL). Ligand ten, nale¿¹cy do rodziny czynników martwicy nowotworów (TNF), wystêpuje na powierzchni osteoblastów i komórek podœcieliska szpiku kostnego [53]. Jego receptor (RANK) jest obecny na powierzchni ostoklastów. Pobudzenie tego receptora powoduje ekspresjê czynnika transkrypcyjnego NF-κB, który z kolei aktywuje geny odpowiedzialne za stymulacjê czynnoœci koœciogubnej osteoklastów [54]. Uk³ad RANKL/RANK jest poœrednikiem w osteolitycznym dzia³aniu nie tylko IL-6, ale równie¿ innych zwi¹zków biologicznie czynnych stymuluj¹cych resorpcjê tkanki kostnej [53, 55]. Naturalnym regulatorem aktywnoœci RANKL i jego wi¹zania siê z RANK jest osteoprotegeryna (OPG), która podobnie jak RANK nale¿y do nadrodziny receptorów TNF [56, 57]. OPG wystêpuje w postaci rozpuszczalnej w p³ynie zewn¹trzkomórkowym i pe³ni rolê pu³apkowego receptora RANKL. Zwi¹zanie siê OPG z RANKL uniemo¿liwia temu ligandowi interakcjê z RANK obecnym na osteoklastach. Badania prowadzone na myszach transgenicznych wykaza³y, ¿e nadekspresja OPG jest przyczyn¹ ciê¿kiej osteopetrozy (skutek zahamowania resorpcji tkanki kostnej i przesuniêcia równowagi w kierunku koœciotworzenia), podczas gdy brak ekspresji OPG powoduje osteopeniê jako skutek nasilonej osteolizy [58]. Wspó³czesna Onkologia 488 Tab. 2. Objawy kliniczne hiperkalcemii 1. Objawy ogólne: os³abienie i uczucie zmêczenia, odwodnienie, utrata wagi cia³a, œwi¹d. 2. Objawy nerkowe: poliuria z towarzysz¹c¹ polidypsj¹, hipostenuria, hiperkalciuria, hiperkaliuria, objawy niewydolnoœci nerek. 3. Objawy ze strony przewodu pokarmowego: brak apetytu, nudnoœci, wymioty, gorzki lub metaliczny smak w ustach, dysfagia, zaparcie, objawy niedro¿noœci. 4. Objawy ze strony uk³adu kr¹¿enia: tachykardia i inne zaburzenia rytmu, wyd³u¿enie odcinka PR, skrócenie odcinka QT oraz szeroki za³amek T w elektrokardiogramie. 5. Objawy ze strony uk³adu nerwowego: bóle g³owy, zaburzenia orientacji, spowolnienie psychoruchowe, os³abienie odruchów, sennoœæ, œpi¹czka. Prostaglandyny Prostaglandyny s¹ metabolitami kwasu arachidonowego, powstaj¹cymi w reakcji katalizowanej przez cyklooksygenazê. W badaniach in vitro wykazano, ¿e prostaglandyny typu E (PGE) s¹ silnym stymulatorem resorpcji koœci [59]. Jednak¿e badania kliniczne wykaza³y, ¿e stê¿enie PGE obserwowane we krwi obwodowej pacjentów z hiperkalcemi¹ indukowan¹ przez nowotwór jest zbyt ma³e, ¿eby wyjaœniæ zwiêkszon¹ osteolizê [60]. Ponadto inhibitory cyklooksygenazy (pod postaci¹ niesteroidowych leków przeciwzapalnych) rzadko powoduj¹ obni¿enie stê¿enia wapnia u chorych z hiperkalcemi¹ [59, 61]. Zatem uzasadnione jest stwierdzenie, ¿e co prawda prostaglandyny (szczególnie PGE) mog¹ pe³niæ rolê silnych stymulatorów osteolizy, ale dzia³anie to wystêpuje tylko lokalnie w przypadku obecnoœci przerzutów osteolitycznych w uk³adzie kostnym [62]. DIAGNOSTYKA HIPERKALCEMII Rozpoznanie hiperkalcemii jako stanu charakteryzuj¹cego siê zwiêkszonym stê¿eniem wapnia we krwi obwodowej nie nastrêcza trudnoœci, pod warunkiem uwzglêdnienia ewentualnych zaburzeñ gospodarki bia³kowej. W tych przypadkach konieczna jest korekcja zmierzonego stê¿enia wapnia, uwzglêdniaj¹ca aktualne stê¿enie albumin. Natomiast najtrudniejszym etapem w diagnostyce hiperkalcemii jest powziêcie podejrze- nia, ¿e dosz³o do jej rozwoju. Prawd¹ jest, ¿e hiperkalcemia ma bogat¹ symptomatologiê (tab. 2.). Niestety, znakomita wiêkszoœæ objawów jest niespecyficzna i nie ukierunkowuje rozpoznania. U chorych z rozpoznan¹ chorob¹ nowotworow¹ wiêkszoœæ stwierdzanych objawów mo¿e byæ przypisana progresji choroby lub dzia³aniom niepo¿¹danym przebytego leczenia. Sytuacja jest jeszcze trudniejsza u pacjentów, u których hiperkalcemia jest pierwsz¹ kliniczn¹ manifestacj¹ nowotworu z³oœliwego. Badanie podmiotowe Równoleg³e wystêpowanie os³abienia, nudnoœci i poliurii jest czêst¹ manifestacj¹ kliniczn¹ hiperkalcemii [63]. Szczególnie niebezpieczna jest kombinacja dwóch ostatnich objawów. Nudnoœci powoduj¹ ograniczenie spo¿ywania nie tylko pokarmów sta³ych, ale równie¿ p³ynów, co w po³¹czeniu z poliuri¹ prowadzi do szybkiego odwodnienia organizmu. Ewentualne wymioty pog³êbiaj¹ odwodnienie. Wytwarza siê mechanizm b³êdnego ko³a, w którym narastaj¹ce odwodnienie prowadzi do zwiêkszenia stê¿enia wapnia we krwi obwodowej, a to z kolei zwiêksza utratê wody z organizmu. Stan taki prowadzi do wyst¹pienia niewydolnoœci nerek oraz g³êbokich zaburzeñ w funkcjonowaniu uk³adu kr¹¿enia i centralnego uk³adu nerwowego. Niezbyt czêstym, ale bardzo dokuczliwym dla pacjentów objawem jest uogólniony œwi¹d. Wspó³istnienie œwi¹du i wymienionych wy¿ej obja- wów (poliuria, nudnoœci, os³abienie) nasuwa podejrzenie hiperkalcemii i wymaga weryfikacji poprzez oznaczenie stê¿enia wapnia w surowicy. Zaparcie jest innym uci¹¿liwym objawem hiperkalcemii. Jego obecnoœæ w obrazie klinicznym mo¿e byæ pomocna w ukierunkowaniu dalszej diagnostyki. Niekiedy pacjenci zg³aszaj¹ trudnoœci w po³ykaniu oraz uczucie metalicznego smaku w ustach. Objawy te s¹ zwykle manifestacj¹ hiperkalcemii o znacznym nasileniu. W skrajnych przypadkach w obrazie klinicznym dominuj¹ objawy niedro¿noœci przewodu pokarmowego. Skargi pacjentów z hiperkalcemi¹ obejmuj¹ ró¿ne dolegliwoœci ze strony uk³adu nerwowego. W zale¿noœci od stê¿enia wapnia w surowicy objawy te maj¹ ró¿ne nasilenie – od bólów g³owy, poprzez uczucie sennoœci, a¿ do zaburzeñ orientacji i œwiadomoœci. Objawy ze strony centralnego uk³adu nerwowego s¹ czasami mylnie interpretowane jako manifestacja przerzutów nowotworowych do mózgu. Zaburzenia rytmu serca pod postaci¹ napadowego czêstoskurczu lub skurczów dodatkowych mog¹ dawaæ objawy opisywane przez pacjentów jako bicie lub zrywanie serca, a nawet ból w klatce piersiowej. Oczywiœcie, takie skargi same w sobie mog¹ mieæ bardzo du¿o przyczyn, ale przy uwa¿nym zestawieniu z ca³oœci¹ obrazu klinicznego zwykle u³atwiaj¹ podjêcie dalszych decyzji diagnostycznych. Badanie przedmiotowe Niewiele jest objawów, które podczas badania przedmiotowego nasuwaj¹ podejrzenie hiperkalcemii. Nale¿¹ do nich: Postêpuj¹ca utrata wagi cia³a spowodowana zaburzeniami od¿ywiania w nastêpstwie nudnoœci i/lub wymiotów. W skrajnych przypadkach postêpuj¹ce chudniêcie sugeruje obecnoœæ zespo³u wyniszczenia nowotworowego. Przeczosy, które mog¹ byæ obecne na skórze osób dotkniêtych silnym œwi¹dem. Hiperkalcemia w chorobie nowotworowej – patofizjologia, diagnostyka, leczenie W przypadku uporczywego zaparcia w czasie badania palpacyjnego jamy brzusznej mo¿na wyczuæ zalegaj¹ce masy ka³owe. Badanie uk³adu kr¹¿enia mo¿e ujawniæ obecnoœæ zaburzeñ rytmu serca. W czasie badania neurologicznego mo¿na wykryæ os³abienie odruchów. Badania dodatkowe Badanie ogólne moczu mo¿e byæ bardzo pomocne w diagnostyce hiperkalcemii. Stwierdzenie obecnoœci hipostenurii œwiadczy o utracie zdolnoœci zagêszczania moczu. Objaw ten w zestawieniu z wymienionymi wy¿ej objawami klinicznymi mo¿e w sposób bardzo wyraŸny sugerowaæ prawid³owe rozpoznanie. W badaniu elektrokardiograficznym obok zaburzeñ rytmu (tachykardia, skurcze dodatkowe nadkomorowe i komorowe) zwraca uwagê wyd³u¿enie odcinka PR, skrócenie odcinka QT oraz szeroki za³amek T. Najwa¿niejszym i jednoczeœnie niezwykle prostym badaniem dodatkowym jest oznaczenie stê¿enia wapnia w surowicy. Górna granica prawid³owego stê¿enia wapnia jest zwykle okreœlana na poziomie 10,5 mg/dl (dolna granica – 8,5 mg/dl), ale mog¹ tu wystêpowaæ niewielkie ró¿nice, zale¿nie od metody oznaczania stosowanej przez dane laboratorium. W przypadku wspó³istnienia hipoalbuminemii zawsze nale¿y pamiêtaæ o skorygowaniu zmierzonego stê¿enia wapnia wg aktualnego stê¿enia albumin. Stwierdzenie stê¿enia wapnia w surowicy powy¿ej górnej granicy normy jest warunkiem koniecznym i wystarczaj¹cym do rozpoznania hiperkalcemii. Szczególne postacie hiperkalcemii w przebiegu choroby nowotworowej Nale¿y wspomnieæ o trzech szczególnych postaciach hiperkalcemii rozwijaj¹cej siê w przebiegu nowotworu z³oœliwego. Nie s¹ to przypadki czêste, tym niemniej warto o nich pamiêtaæ podczas diagnostyki ró¿nicowej pochodzenia hiperkalcemii. Hiperkalcemia towarzysz¹ca hormonoterapii raka piersi. Po raz pierwszy zosta³a opisana jako dzia³anie niepo¿¹dane stosowania androgenów i estrogenów w leczeniu raka piersi przez Herrmanna i wsp. [64]. Podobne przypadki zanotowano w trakcie leczenia tamoksyfenem. Mechanizm rozwoju tej postaci hiperkalcemii pozostaje nieznany, choæ przypuszcza siê, ¿e prostaglandyny odgrywaj¹ tu istotn¹ rolê [65]. Pseudohiperkalcemia. Jest rzadko wystêpuj¹cym powik³aniem szpiczaka mnogiego i ³agodnych gammapatii monoklonalnych. Zwiêkszone stê¿enie wapnia w surowicy jest w tym przypadku spowodowane przez nadmierne jego wi¹zanie z bia³kami osocza niebêd¹cymi albuminami. Dotyczy to zwykle bia³ek monoklonalnych obecnych u chorych z rozrostem plazmocytów [66]. Oczywiœcie, w tych przypadkach oznaczanie stê¿enia wapnia w surowicy daje wynik w granicach normy. Równie¿ przeliczanie zmierzonego stê¿enia wapnia wg stê¿enia albumin nie daje wiarygodnych wyników. Hiperkalcemia w przebiegu zespo³u gruczolakowatoœci wewn¹trzwydzielniczej (MEN). Nadczynnoœæ przytarczyc, która wystêpuje zarówno w zespole MEN I (90–95 proc. przypadków) oraz w zespole MEN II (20–30 proc. przypadków) jest przyczyn¹ hiperkalcemii o ró¿nym nasileniu. W tych przypadkach zwiêkszone stê¿enie wapnia wraz z towarzysz¹cymi objawami mo¿e byæ pierwsz¹ kliniczn¹ manifestacj¹ zespo³u MEN [67]. Diagnostyka różnicowa przyczyn hiperkalcemii Poza wymienionymi powy¿ej szczególnymi przypadkami klinicznymi oraz sytuacj¹, gdy hiperkalcemia jest pierwsz¹ manifestacj¹ kliniczn¹ nowotworu, bardzo rzadko istniej¹ w¹tpliwoœci co do pod³o¿a 489 tego powik³ania u pacjentów z czynn¹ chorob¹ nowotworow¹. Natomiast u chorych z rozpoznanym nowotworem z³oœliwym, którzy pozostawali dotychczas w ca³kowitej remisji, istnieje koniecznoœæ uwzglêdnienia w diagnostyce ró¿nicowej innych potencjalnych przyczyn hiperkalcemii. Jednak w chwili uzyskania potwierdzenia wznowy nowotworu inne pod³o¿e hiperkalcemii staje siê niezwykle ma³o prawdopodobne. Jak wspomniano we wstêpie, choroba nowotworowa jest najczêstsz¹ przyczyn¹ hiperkalcemii w praktyce klinicznej. Choæ zwiêkszone stê¿enie wapnia w surowicy krwi obwodowej mo¿e byæ elementem obrazu klinicznego wielu jednostek chorobowych, to z praktycznego punktu widzenia najwa¿niejsze jest ró¿nicowanie pomiêdzy pod³o¿em nowotworowym a: nadczynnoœci¹ przytarczyc, hiperkalcemi¹ jatrogenn¹ w przebiegu unieruchomienia i/lub nadmiernego spo¿ycia wapnia oraz witamin A i D, chorob¹ Pageta. Podstawowym badaniem laboratoryjnym do ró¿nicowania nowotworowego pod³o¿a hiperkalcemii i nadczynnoœci przytarczyc jest oznaczanie stê¿enia anionów chlorowych w osoczu. Hiperkalcemia towarzysz¹ca chorobie nowotworowej zwykle przebiega z zasadowic¹ hipochloremiczn¹ – stê¿enie chloru wynosi zwykle poni¿ej 98 mmol/l, podczas gdy w pierwotnej nadczynnoœci przytarczyc zwykle wystêpuje kwasica hiperchloremiczna ze stê¿eniem chloru wynosz¹cym powy¿ej 103 mmol/l [68]. Innym badaniem z regu³y wyjaœniaj¹cym przyczynê hiperkalcemii jest oznaczanie stê¿enia PTH we krwi obwodowej. Podwy¿szone stê¿enie tego hormonu spotyka siê bardzo rzadko w przebiegu hiperkalcemii indukowanej przez nowotwór. Wykrycie jatrogennego pod³o¿a hiperkalcemii jest mo¿liwe poprzez wnikliwe zebranie wywiadów na temat aktywnoœci ruchowej i diety pacjenta. Ograniczenie aktywnoœci ruchowej, czêste zw³aszcza u osób Wspó³czesna Onkologia 490 w podesz³ym wieku, w po³¹czeniu z przyjmowaniem preparatów witaminowych i od¿ywek zawieraj¹cych du¿e iloœci wapnia mo¿e prowadziæ do podwy¿szenia stê¿enia tego pierwiastka w surowicy. Choroba Pageta zwykle przebiega z deformacjami uk³adu kostnego oraz objawami ucisku nerwów czaszkowych. Obecnoœæ objawów radiologicznych, takich jak zwiêkszenie gêstoœci i zaburzona architektonika koœci, zwê¿enie warstwy korowej, przerosty tkanki kostnej czy te¿ mikroz³amania w obrêbie piszczeli lub koœci udowej równie¿ przemawia za rozpoznaniem tej jednostki chorobowej. jednym z elementów obrazu klinicznego terminalnej fazy choroby nowotworowej, gdy dominuj¹ inne objawy œwiadcz¹ce o nadchodz¹cym koñcu, gdy wreszcie stosowanie wszelkich mo¿liwych interwencji medycznych staje siê dla chorego bardziej uci¹¿liwe od samej choroby, zasadnym wydaje siê ograniczenie dzia³añ terapeutycznych do tych, które mog¹ przynieœæ istotn¹ ulgê w cierpieniach. Natomiast intensywne leczenie hiperkalcemii jest bezwzglêdnie konieczne w sytuacji, gdy jest to jedyna lub dominuj¹ca manifestacja choroby nowotworowej. W tych przypadkach w³aœnie hiperkalcemia jest najwiêkszym zagro¿eniem dla pacjenta. LECZENIE HIPERKALCEMII Gdzie leczyć? Kiedy leczyć? Podstawowe znaczenie dla losów pacjenta z hiperkalcemi¹ rozwijaj¹c¹ siê w przebiegu choroby nowotworowej ma mo¿liwoœæ zastosowania leczenia przyczynowego. W 1990 roku Ralston i wsp. opublikowali niezwykle wa¿n¹ pracê, w której dokonali oceny prze¿ycia pacjentów zale¿nie od mo¿liwoœci zastosowania swoistego leczenia przeciwnowotworowego [69]. Je¿eli takie leczenie nie mog³o byæ zastosowane, to mediana prze¿ycia chorych z hiperkalcemi¹ wynosi³a ok. 40 dni. Natomiast w grupie chorych leczonych przyczynowo mediana prze¿ycia wynios³a ok. 140 dni. Oczywiœcie, nale¿y pamiêtaæ, ¿e dane te pochodz¹ z okresu przed wprowadzeniem dwufosfonianów do powszechnej praktyki klinicznej. Leki te przyczyni³y siê w decyduj¹cym stopniu do poprawy efektów terapeutycznych osi¹ganych u pacjentów z hiperkalcemi¹. Jednak¿e w œwietle danych przedstawionych przez Ralstona i wsp. otwartym pozostaje pytanie: czy w ka¿dym przypadku rozpoznania hiperkalcemii w przebiegu choroby nowotworowej nale¿y bezwzglêdnie korzystaæ z ca³ego dostêpnego arsena³u leków obni¿aj¹cych stê¿enie wapnia? Racjonalna odpowiedŸ brzmi: nie. W przypadku, gdy hiperkalcemia jest Podjêcie decyzji o hospitalizacji pacjenta z hiperkalcemi¹ w przebiegu choroby nowotworowej jest uwarunkowane ca³oœci¹ obrazu klinicznego z uwzglêdnieniem niektórych czynników socjalnych. Przy podejmowaniu decyzji u¿yteczny jest schemat zaproponowany przez Warrella [63]. Leczenie w warunkach szpitalnych jest konieczne w przypadku: stê¿enia wapnia w surowicy ≥12,0 mg/dl, nudnoœci lub wymiotów, odwodnienia organizmu, zaburzeñ ze strony centralnego uk³adu nerwowego, niewydolnoœci nerek, zaburzeñ rytmu serca, objawów niedro¿noœci przewodu pokarmowego, brak opieki nad chorym ze strony osób trzecich w miejscu zamieszkania, ograniczonego dostêpu (w miejscu zamieszkania) do pomocy medycznej ze wskazañ nagl¹cych. Opisane objawy s¹ charakterystyczne dla tzw. hiperkalcemii ostrej. W warunkach ambulatoryjnych mog¹ byæ leczenie chorzy, u których: stê¿enie wapnia w surowicy jest mniejsze od 12 mg/dl, nie wystêpuj¹ wymioty, a nudnoœci pojawiaj¹ siê sporadycznie i nie utrudniaj¹ znacz¹co przyjmowania pokarmów sta³ych i p³ynów, wystêpuje os³abienie, ale nie ma objawów klinicznych ze strony centralnego uk³adu nerwowego, nie stwierdza siê objawów niewydolnoœci nerek, nie stwierdza siê zaburzeñ rytmu serca, wystêpuje zaparcie o niewielkim lub umiarkowanym nasileniu, istnieje mo¿liwoœæ opieki ze strony osób trzecich w miejscu zamieszkania, istnieje ³atwa mo¿liwoœæ dostêpu do doraŸnej pomocy medycznej ze wskazañ nagl¹cych w miejscu zamieszkania. Po ust¹pieniu najbardziej niepokoj¹cych objawów klinicznych i ustabilizowaniu stê¿enia wapnia w surowicy na poziomie poni¿ej 12 mg/dl, czyli po przejœciu hiperkalcemii ostrej w postaæ przewlek³¹, dalsze leczenie pacjentów pierwotnie hospitalizowanych powinno byæ prowadzone równie¿ w warunkach ambulatoryjnych. Jak leczyć? Proponowany schemat postêpowania w przypadku hiperkalcemii rozwijaj¹cej siê na pod³o¿u choroby nowotworowej przedstawia tab. 3. Przed jego omówieniem nale¿y zwróciæ uwagê na 2 fakty: w omawianej sytuacji klinicznej najlepszy efekt terapeutyczny daje skuteczne leczenie przyczynowe – systemowe (chemioterapia, hormonoterapia, immunoterapia) lub miejscowe (zabieg operacyjny, radioterapia); zniszczenie tkanki nowotworowej usuwa przyczynê hiperkalcemii i zapobiega jej nawrotom; proponowany schemat postêpowania nie ró¿ni siê istotnie w zale¿noœci od tego, czy hiperkalcemia wystêpuje u chorego z przerzutami do koœci, czy te¿ u osoby bez takich przerzutów. Chorzy z przerzutami do koœci po opanowaniu hiperkalcemii ostrej powinni byæ natychmiast leczeni Hiperkalcemia w chorobie nowotworowej – patofizjologia, diagnostyka, leczenie 491 Tab. 3. Proponowany schemat leczenia hiperkalcemii 1. Nawodnienie 0,9-proc. NaCl w iloœci uzale¿nionej od stanu pacjenta. W hiperkalcemii przewlek³ej – doustne przyjmowanie p³ynów w iloœci 3 000–4 000 ml/dziennie. Diureza powinna byæ utrzymana na poziomie 150–200 ml/godz. Wyrównanie wspó³istniej¹cych zaburzeñ gospodarki wodno-elektrolitowej i kwasowo-zasadowej. 2. Ostro¿ne stosowanie furosemidu – je¿eli bilans wodny jest zrównowa¿ony lub dodatni i nie uda³o siê uzyskaæ wystarczaj¹cej diurezy. 3. Kwas zoledronowy 4 mg wlew i.v. przez 15 min (lub inny dwufosfonian do¿ylny). W hiperkalcemii przewlek³ej – do rozwa¿enia klodronian doustnie (pocz¹tkowo 2 400–3 200/dobê w dawkach podzielonych, nastêpnie dawka leku powinna byæ zmniejszona do 1 600 mg/dobê). 4. Glikokortykosteroidy – g³ównie w przypadku nowotworów wra¿liwych na te leki: – hydrokortyzon – 250–500 mg i.v. co 8 godz., – prednizon – 10–100 mg/dziennie. 5. Je¿eli po zastosowaniu powy¿szego leczenia nie uzyskano normalizacji stê¿enia wapnia we krwi obwodowej lub istniej¹ istotne przeciwwskazania do zastosowania dwufosfonianów (ciê¿ka niewydolnoœæ nerek): – kalcytonina – i.v. 1 j.m./kg m.c./godz. albo podskórnie lub domiêœniowo w dawce 100 j.m. 2–4 razy w ci¹gu doby, – plikamycyna (mithramycyna) – 25 µg/kg, – azotan galu – 100–200 mg/m2 w ci¹g³ym wlewie do¿ylnym, – hemodializa lub dializa otrzewnowa. zgodnie z zasadami postêpowania u chorych z t¹ postaci¹ uogólnionej choroby nowotworowej. Je¿eli stan chorego tego wymaga, nale¿y niezw³ocznie wdro¿yæ postêpowanie chirurgiczne lub radioterapiê [70]. Na pocz¹tku nale¿y dokonaæ oceny wp³ywu czynników jatrogennych na gospodarkê wapniow¹. Jeœli to tylko mo¿liwe, chory nie mo¿e pozostawaæ w ³ó¿ku. Unieruchomienie samo w sobie jest silnym czynnikiem stymuluj¹cym osteolizê i pog³êbiaj¹cym hiperkalcemiê. Pokarmy zawieraj¹ce du¿¹ iloœæ wapnia (np. przetwory mleczne) powinny byæ czasowo wyeliminowane z diety, nale¿y równie¿ przerwaæ podawanie wszelkich preparatów farmakologicznych i od¿ywek zawieraj¹cych wapñ oraz witaminy z grup D i A. Poniewa¿ podstawowym celem leczenia hiperkalcemii jest obni¿enie stê¿enia wapnia w surowicy, m.in. poprzez zwiêkszenie jego wydalania z moczem, zasadnicze znaczenie dla powodzenia terapii ma utrzymanie odpowiednio intensywnej diurezy [71, 72]. Postêpowanie w tym zakresie obejmuje: Odstawienie – jeœli jest to mo¿liwe – leków z nastêpuj¹cych grup: a) tiazydowe leki moczopêdne – hamuj¹ wydalanie wapnia z moczem, b) niesteroidowe leki przeciwzapalne i antagoniœci receptora histaminowego typu 2 (H2) – mog¹ zmniejszaæ nerkowy przep³yw krwi [63]. Nawodnienie pacjenta. Iloœæ i droga dostarczanych p³ynów s¹ uzale¿nione od konkretnej sytuacji klinicznej. U chorych z hiperkalcemi¹ przewlek³¹, którzy nie maj¹ klinicznych cech odwodnienia i s¹ leczeni w warunkach ambulatoryjnych, wystarczaj¹ce jest doustne przyjmowanie p³ynów (najlepiej wody) w iloœci 3–4 litrów dziennie. U chorych odwodnionych w stopniu umiarkowanym konieczne jest do¿ylne podawanie p³ynów (najlepiej fizjologicznego roztworu NaCl) w iloœci 3–4 litrów na dobê, zwykle przez 48 godz. Nastêpnie iloœæ tê mo¿na zmniejszyæ do 2–3 litrów na dobê [68]. U chorych z objawami ciê¿kiego odwodnienia pocz¹tkowa poda¿ p³ynów infuzyjnych powinna wynosiæ 300–400 ml/godz. przez 3–4 godz. [63]. Nale¿y pamiêtaæ o sta³ym uzupe³nianiu potasu, kieruj¹c siê jego aktualnym stê¿eniem w surowicy. Zwiêkszenie diurezy pod wp³ywem nawodnienia powoduje osi¹gniêcie normokalcemii u ok. 30 proc. pacjentów [73]. Podane powy¿ej iloœci i czas podawania p³ynów ma- j¹ charakter orientacyjny. W ka¿dym przypadku obowi¹zuje indywidualna ocena sytuacji klinicznej u konkretnego pacjenta i dostosowane do tego postêpowanie. Najlepszym wyk³adnikiem skutecznoœci leczenia jest zmniejszanie siê stê¿enia wapnia w surowicy. Innym niezmiernie wa¿nym wskaŸnikiem jest wielkoœæ diurezy, która powinna byæ utrzymywana na poziomie 150–200 ml/godz. Podawanie diuretyków pêtlowych. W praktyce chodzi tu o zastosowanie furosemidu jako leku wymuszaj¹cego diurezê u pacjentów, u których nie osi¹gniêto poziomu co najmniej 150 ml/godz. po intensywnym nawodnieniu. Jest to bodaj najbardziej kontrowersyjny problem w leczeniu hiperkalcemii. Z jednej strony furosemid powinien dzia³aæ bardzo korzystnie poprzez nasilenie natriurezy, która z kolei prowadzi do zwiêkszenia wydalania wapnia z moczem. Z drugiej strony, wielu pacjentów z hiperkalcemi¹ i towarzysz¹cym odwodnieniem jest nara¿onych na pogorszenie stanu klinicznego. Pog³êbienie odwodnienia po podaniu furosemidu powoduje zmniejszenie filtracji k³êbuszkowej, co poci¹ga za sob¹ zwiêkszon¹ reabsorpcjê wapnia [63]. Natomiast w przypadku prze- Wspó³czesna Onkologia 492 Tab. 4. Dwufosfoniany w leczeniu hiperkalcemii – Klodronian 300 mg/dobê i.v. we wlewie 2-godzinnym; leczenie nale¿y kontynuowaæ do osi¹gniêcia normokalcemii (zwykle w ci¹gu 2–5 dni), jednak nie d³u¿ej ni¿ przez 10 dni; – Pamidronian 30–90 mg i.v. we wlewie 2-godzinnym; je¿eli w ci¹gu 3–7 dni nie nast¹pi normalizacja stê¿enia wapnia w surowicy, to mo¿na podaæ kolejn¹ dawkê leku; – Kwas zoledronowy 4 mg i.v. we wlewie 15-minutowym; w przypadku utrzymywania siê hiperkalcemii dawkê leku mo¿na powtórzyæ po ok. 7 dniach. wodnienia, które mo¿e byæ skutkiem podawania du¿ych iloœci p³ynów, furosemid jest jak najbardziej wskazany. Reasumuj¹c, stosowanie furosemidu w leczeniu hiperkalcemii powinno cechowaæ siê du¿¹ ostro¿noœci¹ i rozwag¹. Dawki powinny byæ zawsze dobierane indywidualnie i trudno tu o podanie gotowych schematów. Je¿eli forsowanie diurezy nie przynosi korzystnego efektu klinicznego, lekami z wyboru w hiperkalcemii s¹ dwufosfoniany. Poprzez zahamowanie czynnoœci resorpcyjnej osteoklastów powoduj¹ one zmniejszenie transferu wapnia z substancji mineralnej koœci do p³ynu zewn¹trzkomórkowego i dalej do osocza krwi. Etidronian by³ pierwszym lekiem z tej grupy dopuszczonym do stosowania w chorobach metabolicznych koœci (osteoporoza i choroba Pageta). Nastêpnie wykazano, ¿e lek ten mo¿e efektywnie obni¿aæ stê¿enie wapnia u pacjentów z hiperkalcemi¹ indukowan¹ przez chorobê nowotworow¹ [74]. PóŸniejsze randomizowane badanie kliniczne wykaza³o, ¿e w zakresie redukcji kalcemii pamidronian jest skuteczniejszy od etidronianu [75]. Równie¿ klodronian okaza³ siê byæ lekiem efektywnie zmniejszaj¹cym stê¿enie wapnia w surowicy u pacjentów z chorob¹ nowotworow¹ i hiperkalcemi¹ [76]. Ponadto wykazano, ¿e postaæ doustna tego leku równie¿ mo¿e byæ u¿yta do efektywnej kontroli kalcemii, jednak¿e w sytuacji nagl¹cej, jak¹ jest hiperkalcemia ostra przebiegaj¹ca z nasilonymi objawami klinicznymi takie postêpowanie nie znajduje zastosowania [77]. Natomiast nie ma istotnych przeciwwskazañ do leczenia hi- perkalcemii przewlek³ej (bezobjawowej) klodronianem podawanym doustnie. Wyniki randomizowanego badania klinicznego porównuj¹cego skutecznoœæ pamidronianu i klodronianu wykaza³y, ¿e co prawda oba leki powodowa³y szybk¹ normalizacjê stê¿enia wapnia we krwi, ale dzia³anie pamidronianu utrzymywa³o siê istotnie d³u¿ej – nawet po 28 dniach od podania leku stê¿enie wapnia nadal by³o ni¿sze od wartoœci wyjœciowych [78]. Pamidronian jest lekiem wysoce skutecznym w leczeniu hiperkalcemii. Jego przydatnoœæ zosta³a potwierdzona w szeregu badañ klinicznych. Wykazano, ¿e lek ten podawany w dawkach od 30 do 90 mg powoduje ca³kowit¹ remisjê (okreœlan¹ jako normalizacja stê¿enia wapnia w surowicy) u nawet 100 proc. badanych osób. Mediana czasu trwania odpowiedzi osi¹ga wartoœci od 11 do 28 dni [79, 80]. Jednak¿e w 2001 roku opublikowano ³¹czne wyniki dwóch równoleg³ych randomizowanych badañ klinicznych porównuj¹cych skutecznoœæ kliniczn¹ kwasu zoledronowego i pamidronianu w leczeniu hiperkalcemii u pacjentów z chorob¹ nowotworow¹. Okaza³o siê, ¿e kwas zoledronowy jest skuteczniejszy – powodowa³ on normalizacjê stê¿enia wapnia u prawie 90 proc. pacjentów. Natomiast w grupie przyjmuj¹cej pamidronian odsetek pacjentów, u których osi¹gniêto normokalcemiê w 10. dniu po podaniu leku wyniós³ 69,7 proc. Opisywana ró¿nica by³a znamienna statystycznie [81]. Na podstawie wyników tego badania mo¿na przyj¹æ, ¿e lekiem rekomendowanym do stosowania u pacjentów z hiperkalcemi¹ ostr¹ jest kwas zoledronowy w dawce 4 mg. Dawka 2-krotnie wiêksza (8 mg) powinna byæ zarezerwowana dla leczenia opornej lub nawrotowej hiperkalcemii. Rekomendowane dawki i sposób podawania dwufosfonianów w leczeniu hiperkalcemii towarzysz¹cej chorobie nowotworowej zestawiono w tab. 4. W przypadku obecnoœci hiperkalcemii opornej na leczenie dwufosfonianami oraz u chorych z ciê¿k¹ niewydolnoœci¹ nerek, u których przeciwwskazane jest podawanie leków z tej grupy mo¿na zastosowaæ kalcytoninê [82, 83]. Lek ten podaje siê we wlewie do¿ylnym (1 j.m./kg m.c./godz.) albo podskórnie lub domiêœniowo w dawce 100 j.m. 2–4 razy w ci¹gu doby. Glikokortykosteroidy mog¹ byæ przydatne w leczeniu hiperkalcemii u chorych z nowotworami, których komórki s¹ wra¿liwe na dzia³anie tych leków. Dotyczy to przede wszystkim pacjentów z rozpoznanym szpiczakiem lub innym ch³oniakiem nieziarniczym, a tak¿e chorych z bia³aczkami i niekiedy pacjentek z hormonozale¿nym rakiem piersi [84, 85]. Redukcja hiperkalcemii po podaniu glikokortykosteroidów jest przede wszystkim wynikiem ich dzia³ania przeciwnowotworowego. Ze wzglêdu na liczne i powa¿ne dzia³ania niepo¿¹dane leki te nie s¹ polecane do d³ugotrwa³ego stosowania w leczeniu hiperkalcemii. Inne leki stosowane w leczeniu hiperkalcemii to plikamycyna (mithramycyna) i azotan galu. Oba te leki s¹ jednak obarczone wiêksz¹ liczb¹ dzia³añ niepo¿¹danych w porównaniu z preparatami omówionymi powy¿ej [82, 86]. Ponadto azotan galu jest uci¹¿liwy w stosowaniu, gdy¿ jego podawanie odbywa siê w postaci 24-godzinnego wlewu Wspó³czesna Onkologia 494 do¿ylnego. Leki te, podobnie jak hemodializa lub dializa otrzewnowa, mog¹ byæ stosowane do leczenia hiperkalcemii w przypadku, gdy zawiod¹ inne metody postêpowania. PODSUMOWANIE Hiperkalcemia jest obok kacheksji najczêstszym metabolicznym powik³aniem choroby nowotworowej. Nieleczona prowadzi w krótkim czasie do zgonu, niezale¿nie od stopnia zaawansowania nowotworu. U pod³o¿a mechanizmów patofizjologicznych zaanga¿owanych w rozwój hiperkalcemii le¿y aktywacja resorpcji tkanki kostnej przez czynniki humoralne, produkowane w obrêbie komórek nowotworowych. Niszczenie koœci odbywa siê za poœrednictwem aktywowanych osteoklastów. Najtrudniejszym elementem diagnostyki hiperkalcemii u osób z chorob¹ nowotworow¹ jest powziêcie odpowiedniego podejrzenia. Symptomatologia hiperkalcemii jest co prawda bardzo bogata, ale ¿aden pojedynczy objaw nie jest charakterystyczny dla tej jednostki chorobowej. Z kolei diagnostyka laboratoryjna hiperkalcemii jest niezwykle prosta. Wyniki leczenia hiperkalcemii uleg³y znacznej poprawie od czasu wprowadzenia do powszechnego u¿ytku klinicznego dwufosfonianów. Tym niemniej nadal leczenie tego powik³ania rozpoczyna siê od usuniêcia czynników jatrogennych, które powoduj¹ zwiêkszenie stê¿enia wapnia w surowicy oraz od zapewnienia w³aœciwego nawodnienia organizmu i intensywnej diurezy. PIŒMIENNICTWO 1. Zondek H, Petow H, Seibert W. Die Bedeutung der Calciumbestimmung im 4. Bunn PA Jr, Schechter GP, Jaffe E, et Jagger H, et al. Parathyroid adult T-cell lymphoma in the United hormone-related protein purified from States. N Engl J Med 1983; 309: 257. a human lung cancer cell line. Med Sci 5. Coleman RE, Rubens RD. The clinical course of bone metastases from breast cancer. Br J Cancer 1987; 55: 61. al. Parathyroid hormone like protein from human renal carcinoma cells. J in bronchogenic carcinoma. A prospective study of 200 patients. Ann Intern Med 1974; 80: 205. 7. Fisken RA, Heath DA, Bold AM. Hypercalcaemia – a hospital survey. Q J Med 1980; 196: 405. 8. Parfitt AM. Equilibrium and 21. Suva LJ, Winslow GA, Wettenhall REH, et al. A parathyroid hormone-related protein implicated in malignant hypercalcemia: cloning and expression. Science 1987; 237: 894. 22. Mangin M, Webb AC, Dreyer BE, et al. Identification of a cDNA encoding light on an old concept. Metabolic a parathyroid hormone-like preptide Bone Dis Rel Res 1979; 1: 279. from a human tumor associated with 9. Mundy GR. Calcium Homeostasis: Hypercalcemia and Hypocalcemia. London, Martin Dunitz, 1990. 10. Payne RB, Carver ME, Morgan DB. humoral of malignancy. Proc Natl Acad Sci USA 1988; 85: 597. 23. Abol-Samra A-B, Juppner H, Force T, et al. Expression cloning of a common Interpretation of serum total calcium: receptor for parathyroid hormone and effects of adjustment for albumin parathyroid hormone-related peptide concentration on frequency of abnormal from rat osteoblast-like cells: a single values and on detection of change in the receptor stimulates intracellular individual. J Clin Pathol 1979; 32: 56. accumulation of both cAMP and 11. Potts TJ Jr, Kronenberg HM, Rosenblatt M. Parathyroid hormone: chemistry, biosynthesis and mode of action. Adv Protein Chem 1982; 35: 323. 12. Tashjian AH Jr, Wright DR, Ivey JL, et inositol triphosphates and increases intracellular free calcium. Proc Natl Acad Sci USA 1992; 89: 2732. 24. Budayr AA, Nissenson RA, Klein RF, et al. Increased serum levels of al. Calcitonin binding sites in bone: a parathyroid hormone-like protein in relationship to biological response and malignancy-associated hypercalcemia. „escape”. Recent Prog Horm Res 1978; 34: 285. Ann Intern Med 1989; 111: 807. 25. Ratcliffe WA, Hutchesson ACJ, 13. Dziedzic-Goc³awska A. Tkanka kostna. Bundred NJ, et al. Role of assays for W: Histologia. K. Ostrowski (red.). parathyroid hormone-related protein in Wydawnictwo Lekarskie PZWL, investigation of hypercalcaemia. Warszawa 1995; 244. 14. Roodman GD. Biology of osteoclast Lancet 1992; 339: 164. 26. Wysolmerski JJ, Broadus AE. activation in cancer. J Clin Oncol Hypercalcemia of malignancy: the central 2001; 19: 3562. role of parathyroid hormone related 15. Pawlak WZ, Szczylik C. Mechanizmy protein. Annu Rev Med 1994; 45: 189. rozwoju przerzutów nowotworowych do 27. Blind E. Humoral hypercalcemia of koœci – cel dla nowoczesnego leczenia. malignancy: role of parathyroid Wspó³czesna Onkologia 2002; 6: 644. hormone-related protein. Rec Res 16. Lafferty FW. Pseudohyperparathyriodism. Medicine 1966; 45: 247. 17. Simpson EL, Mundy GR, D’Souza SM, Z Klin Med 1924; 99: 129. messenger RNA in nonparathyroid phosphatase activity in hyperparathy- Clin Invest 1987; 80: 1803. disequilibrium hypercalcaemia: new et al. Absence of parathyroid Serum calcium, inorganic phosphorus and 1987; 84: 5048. 20. Strewler GJ, Stern PH, Jacobs JW, et 6. Bender RA, Hansen H. Hypercalcemia Blute für die Diagnose der Niereninsuffizienz. 2. Gutman AB, Tyson LT, Gutman BE. 19. Moseley JM, Kubota M, Diefenbach- al. Clinical course of retrovirus-associated Cancer Res 1994; 137: 20. 28. Rankin W, Grill V, Martin TJ. Parathyroid hormone-related protein and hypercalcemia. Cancer 1997; 80: 1546. 29. Bucht E, Rong H, Pernow Y, et al. tumors associated with hypercalcemia. Parathyroid hormone-related protein in N Engl J Med 1983; 309: 325. patients with primary breast cancer 18. Burtis WJ, Wu T, Bunch C, et al. and eucalcemia. Cancer Res 1998; roidism, Paget’s disease, multiple Identification of a novel 17,000-dalton myeloma and neoplastic disease of bone. parathyroid hormone-like adenylate Arch Intern Med 1936; 57: 379. cyclase-stimulating protein from Parathyroid hormone-related peptide a tumor associated with humoral gene is expressed in the mammalian hypercalcemia of malignancy. Clin hypercalcemia of malignancy. J Biol central nervous system. Proc Natl Endocrinol (Oxf) 1985; 23: 705. Chem 1987; 62: 7151. Acad Sci USA 1990; 87: 108. 3. Mundy GR. Pathogenesis of 58: 4113. 30. Weir EC, Brines ML, Ikeda K, et al. Hiperkalcemia w chorobie nowotworowej – patofizjologia, diagnostyka, leczenie 31. Thiede MA, Daifotis AG, Weir EC, et al. Intrauterine occupancy controls expression of the parathyroid hormone-related peptide gene in preterm rat myometrium. Proc Natl Acad Sci USA 1990; 87: 6969. patients with non-Hodgkin lymphoma. Ann Intern Med 1994; 121: 633. 43. Cox M, Haddad JG. Lymphoma, hypercalcemia, and the sunshine vitamin. Ann Intern Med 1994; 121: 709. 44. Adams JS, Fernandez M, Gacad MA, 32. Yamamoto M, Harm SC, Grasser WA, et al. Vitamin D metabolite-mediated et al. Parathyroid hormone-related hypercalcemia and hypercalciuria in protein in the rat urinary bladder: patients with AIDS and non-AIDS-related a smooth muscle relaxant produced lymphoma. Blood 1989, 73: 235. locally in response to mechanical 45. Helikson MA, Havey AD, Zerwekh JE, stretch. Proc Natl Acad Sci USA et al. Plasma-cell granuloma producing 1992; 89: 5326. calcitriol and hypercalcemia. Ann Intern 33. Deftos LJ, Burton DW, Brandt DW. Parathyroid hormone-like protein is Med 1986; 105: 379-381. 46. Ibbotson KJ, Twardzik DR, D’Souza a secretory product of atrial myocytes. SM, et al. Stimulation of bone resorption J Clin Invest 1993; 92: 727. in vitro by synthetic transforming growth 34. Thiede MA, Rodan GA. Expression of a calcium-mobilizing parathyroid factor-α. Science 1985; 228: 1007. 47. Guise TA, Yoneda T, Yates AJ, et al. hormone-like peptide in lactating The combined effect of tumor-produced mammary tissue. Science 1988; parathyroid hormone-related protein and 242: 278. 35. Grill V, Hillary J, Ho PMW, et al. Parathyroid hormone-related protein: a possible endocrine function in lactation. Clin Endocrinol (Oxf) 1992; 37: 405. 36. Maeda S, Sutliff RL, Qian J, et al. Targeted overexpression of parathyroid hormone-related protein (PTH-RP) to vascular smmoth muscles in transgenic mice lowers blood pressure and alters vascular contractility. Endocrinology 1999; 140: 1815. 37. Qian J, Lorenz JN, Maeda S, et al. Reduced blood pressure and increased sensitivity of the vascular to PTH-RP in transgenic mice overexpressing transforming growth factor-α enhance hypercalcemia in vivo and bone resorption in vitro. J Clin Endocrinol Metab 1993; 77: 40. 48. Mundy GR. Metastasis to bone: causes, consequences and therapeutic opportunities. Nature Rev 2002; 2: 584. 49. Ishimi Y, Miyaura C, Jin CH, et al. IL-6 is produced by osteoblasts and induces bone resorption. J Immunol 1990; 145: 3297. 50. Yoneda T, Nakai M, Moriyama K, et al. Neutralizing natibodies to human interleukin-6 reverse hypercalcemia associated with a human squamous carcinoma. Cancer Res 1993; 53: 737. 51. Bataille R, Jourdan M, Zhang X-G, et PTH/PTH-RP receptor in vascular smooth al. Serum levels of interleukin-6, a potent muscle. Endocrinology 1999; 140: 1826. myeloma cell growth factor, as a reflection 38. Li X, Drucker DJ. Parathyroid hormone-related peptide is a downstream target for ras and src activation. J Biol Chem 1994; 269: 6263. 39. Breslau NA, McGuire JL, Zerwekh JE, of disease severity in plasma cell dyscrasias. J Clin Invest 1989; 84: 604. 52. Yasuda H, Shima N, Nakagawa N, et al. Osteoclast differentiation factor is a ligand for osteoprotegerin/osteoclastogenesis- et al. Hypercalcemia associated with -inhibitory factor and is identical to increased serum calcitriol levels in TRANCE/RANK ligand. Proc Natl Acad three patients with lymphoma. Ann Intern Med 1984; 100: 1. 40. Rosenthal N, Insogna KL, Godsall Sci USA 1998; 95: 3597. 53. Tsukii K, Shima N, Mochizuki S, et al. Osteoclast differentiation factor mediates JW, et al. Elevations of circulating an essential signal for bone resorption 1,25-dihydroxyvitamin D in three induced by 1-alpha, 25-dihydroxyvitamin patients with lymphoma-associated D3, prostaglandin E2, or parathyroid hypercalcemia. J Clin Endocrinol hormone in the microenvironment of Metab 1985; 60: 29. bone. Biochem Biophys Res Commun 41. Seymour JF, Gagel RF. Calcitriol: the major humoral mediator of hypercalcemia 1998; 246: 337. 54. Hofbauer LC, Heufelder AE. in Hodgkin’s disease and non-Hodgkin’s Osteoprotegerin and its cognate ligand: lymphoma. Blood 1993; 82: 1383. A new paradigm of osteoclastogenesis. 42. Seymour JF, Gagel RF, Hagemeister Eur J Endocrinol 1998; 139: 152. FB, et al. Calcitriol production in 55. Simonet WS, Lacey DL, Dunstan CR, hypercalcemic and normocalcemic et al. Osteoprotegerin: A novel secreted 495 protein involved in the regulation of bone density. Cell 1997, 89: 309 56. Yasuda H, Shima N, Nakagawa N, et al. Identity of osteoclastogenesis inhibitory factor (OCIF) and osteoprotegerin (OPG): A Mechanism by which OPG/OCIF inhibits osteoclastogenesis in vitro. Endocrinology 1998; 139: 1329. 57. Mizuno A, Amizuka N, Irie K, et al. Severe osteoporosis in mice lacking osteoclastogenesis inhibitory factor/osteoprotegerin. Biochem Biophys Res Commun 1998; 247: 610. 58. Weissglas MG, Schamhart DH, Lowik CW, et al. The role of interleukin-6 in the induction of hypercalcemia in renal cell carcinoma transplanted into nude mice. Endocrinology 1997; 138: 1879. 59. Brenner BE, Harvey HA, Lipton A, et al. A study of prostaglandin E2, parathormone, and response to indomethacin in patients with hypercalcemia of malignancy. Cancer 1982; 49: 556. 60. Robertson RB, Baylink DJ, Metz SA, et al. Plasma prostaglandin E in patients with cancer with and without hypercalcemia. J Clin Endocrinol Metab 1976; 43: 1330. 61. Metz SA, McRae JR, Robertson RP, et al. Prostaglandins as mediators of paraneoplastic syndromes: review and update. Metabolism 1981; 30: 299. 62. Bringhurst FR, Bierer BE, Godeau F, et al. Humoral hypercalcemia of malignancy: release of a prostaglandin-stimulating bone-resorbing factor in vitro by human transitional-cell carcinoma cells. J Clin Invest 1986; 77: 456. 63. Warrell RP Jr. Metabolic Emergecies. In: Cancer. Principles and Practice of Oncology. DeVita VT Jr, Hellman S, Rosenberg SA (red.). Lippincott Williams & Wilkins, Philadelphia 2001; 2633. 64. Herrmann JB, Kirsten E, Krakauer S. Hypercalcemic syndrome associated with androgenic and estrogenic therapy. J Clin Endocrinol 1949; 9: 1. 65. Valentin-Opran A, Eilon G, Saez S, et al. Estrogens and antiestrogens stimulate release of bone resorbing activity by cultured human breast cancer cells. J Clin Invest 1985; 75: 726. 66. Merlini G, Fitzpatrik LA, Siris ES, et al. A human myeloma immunoglobulin G binding four moles of calcium associated with asymptomatic hypercalcemia. J Clin Immunol 1984; 4: 185. 67. Fitzpatrick LAP. Hypercalcemia in the multiple endocrine neoplasia syndromes. Endocrinol Metab Clin North Am 1989; 18: 741. Wspó³czesna Onkologia 496 68. Twycross R. Symptom Management in Advanced Cancer. Radcliffe Medical Press, Oxon 1997; 134. 69. Ralston SH, Gallacher SJ, Patel U, et al. Cancer-associated hypercalcemia: morbidity and mortality. Ann Intern Med 1990; 112: 499. 82. 70. Pawlak WZ, Szczylik C. Zasady rozpoznawania i leczenia przerzutów nowotworowych do koœci. Standardy Medyczne 2002; 3: 544. 83. 71. Chisholm MA, Mulloy AL, Taylor AT. Acute management of cancer-related hypercalcemia. Ann Pharmacother 84. 1996; 30: 507. 72. Barri YM, Knochel JP. Hypercalcemia and electrolyte disturbances in malignancy. Hematol Oncol Clin 85. North Am 1996; 10: 775. 73. Hosking DJ, Cowley A, Bucknall CA. Rehydration in the treatment of severe hypercalcemia. Q J Med 1981; 200: 473. 74. Jung A. Comparision of two parenteral diphosphonates in hypercalcemia of malignancy. Am J Med 1982; 72: 221. 75. Gucalp R, Ritch P, Wiernik PH, et al. Comparative study of pamidronate 86. in the treatment of hypercalcemia of malignancy: A pooled analysis of two randomized, controlled clinical trials. J Clin Oncol 2001; 19: 558. Warrell RP Jr, Israel R, Frisone M, et al. A randomized double-blind study of gallium nitrate versus calcitonin for acute treatment of cancer-related hypercalcemia. Ann Intern Med 1988; 108: 669. Wisneski LA. Salmon calcitonin in the acute management of hypercalcemia. Calcif Tissue Int 1990; 46: S26. Percival RC, Yates AJP, Grey RES, et al. Role of glucocorticoids in the management of malignant hypercalcemia. BMJ 1984; 289: 287. Kristensen B, Ejlertsen B, Holmegaard SN, et al. Prednisolone in the treatment of severe malignant hypercalcemia in metastatic breast cancer: a randomized study. J Intern Med 1992; 232: 237. Green L, Donehower RC. Hepatic toxicity of low doses of mithramycin in hypercalcemia. Cancer Treat Rep 1984; 68: 1379. disodium and etidronate disodium in the treatment of cancer-related hypercalcemia. J Clin Oncol 1992; 10: 134. 76. Witte RS, Koeller J, Davis TE, et al. A randomized study in the treatment of cancer-related hypercalcemia. Arch Intern Med 1987; 147: 937. 77. Chapuy MC, Meunier PJ, Alexandre CM, et al. Effects of disodium dichloromethylene diphosphonate on hypercalcemia produced by bone metastases. J Clin Invest 1980; 65: 1243. 78. Vinholes J, Guo Ch-Y, Purohit OP, et al. Evaluation of new bone resorption markers in a randomized comparision of pamidronate or clodronate for hypercalcemia of malignancy. J Clin Oncol 1997; 15: 131. 79. Gucalp R, Theriault R, Gill I, et al. Treatment of cancer-associated hypercalcemia: Double-blind comparison of rapid and slow intravenous infusion regimens of pamidronate disodium and saline alone. Arch Intern Med 1994; 154: 1935. 80. Nussbaum SR, Younger J, Vandepol CJ, et al. Single-dose intravenous therapy with pamidronate for the treatment of hypercalcemia of malignancy: Comparison of 30-, 60-, and 90-mg dosages. Am J Med 1993; 95: 297. 81. Major P, LortholaryA, Hon J, et al. Zoledronic acid is superior to pamidronate ADRES DO KORESPONDENCJI dr med. Wojciech Z. Pawlak Klinika Onkologii Wojskowy Instytut Medyczny ul. Szaserów 128 00-909 Warszawa tel./faks 0 (prefiks) 22 610 30 98 e-mail: [email protected]